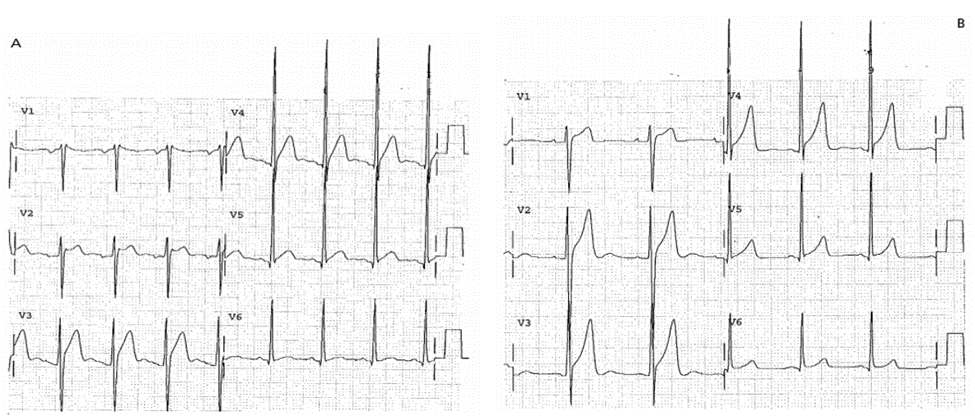
Phì đại thất trái
CÁC ĐIỂM CHÍNH
■ ST chênh lên do phì đại thất trái (LVH) có thể giả STEMI hoặc ẩn ST chênh lên khi xảy ra đồng thời AMI.
■ ST chênh do LVH thường KHÔNG ĐỒNG BỘ (ngược) với QRS.
■ Không quy ST chênh lên do LVH khi tiêu chuẩn điện thế cho LVH không biểu hiện.
■ Hình ảnh ECG có thể bị ảnh hưởng bởi tình trạng tăng huyết áp nặng.
ĐẠI CƯƠNG
Hình ảnh ECG của phì đại thất trái thường liên quan đến việc điều trị tiêu huyết khối mà “không được chú ý” trong nhồi máu cơ tim cấp (xem chương 3) và là một trong những lý do thường gặp nhất của ST chênh lên dương tính giả. LVH trên thực tế có thể biểu hiện trong khi các tiêu chuẩn ECG của LVH lại không có, nhưng để quy ST chênh lên do LVH, thì ECG PHẢI biểu hiện các tiêu chuẩn của LVH. Tiêu chuẩn của LVH có thể tìm thất trong nhiều textbook, và máy tính sử dụng phần mềm đọc ECG thực hiện chức năng này rất tốt; xem Bảng 22-1 tóm tắt các tiêu chuẩn của LVH. Việc phân biệt LVH với thiếu máu hoặc nhồi máu, certain rules outlined later are important, but recognition of morphology is also very important. Hơn nữa, các tình trạng tăng gánh thất trái (LV) (ví dụ, tăng huyết áp nặng) có thể tác động đến hình ảnh trên ECG. Đoạn ST có thể chênh lồi hoặc chênh lõm, nhưng thông thường, khi có chênh lồi thì nhiều khả năng là AMI.

ECG CHẨN ĐOÁN LVH
ECG Biểu Hiện Các Tiêu Chuẩn Của LVH
Điện thế QRS cao là tiêu chuẩn thường gặp nhất đối với LVH. Không phải tất cả ECG biểu hiện tiêu chuẩn LVH có bất thường ST hoặc sóng T thứ phát, nhưng gần như tất cả ECG biểu hiện bất thường ST/T là do AMI cũng biểu hiện tiêu chuẩn của LVH; Đây là những ECG khó (xem Case 22-1 đến 22-3). Cho dù bất thường ST/T có tương tự các đặc điểm của LVH gây ra như thế nào, nhưng nếu ECG không có biểu hiện tiêu chuẩn của LVH (thường là điện thế cao), thì THẬN TRỌNG quy bất thường ST/T là do LVH. (xem Case 22-4 về một loại trừ đối với nguyên tắc này.) Bất Thường ST-T Thứ Phát Là Do LVH ? ST Chênh Lên Không Đồng Bộ ST chênh lên do LVH thường là không đồng bộ. Tương tự như block nhánh trái, khi ST chênh lên đồng bộ với sự ưu thế của QRS thì nghi ngờ cao đến nhồi máu cơ tim cấp.
ST Chênh Lên Ở V2-V3 Là Do LVH
■ Không đồng bộ với QRS (thường sóng S sâu).
■ Thường là chênh lõm nhưng cũng có thể chênh lồi.
■ Cân xứng với độ sâu của sóng S.
■ Thường £ 3 mm.
■ Gần như luôn luôn xảy ra đồng thời bất thường ST/T ở các đạo trình trước ngực bên V4-V6.
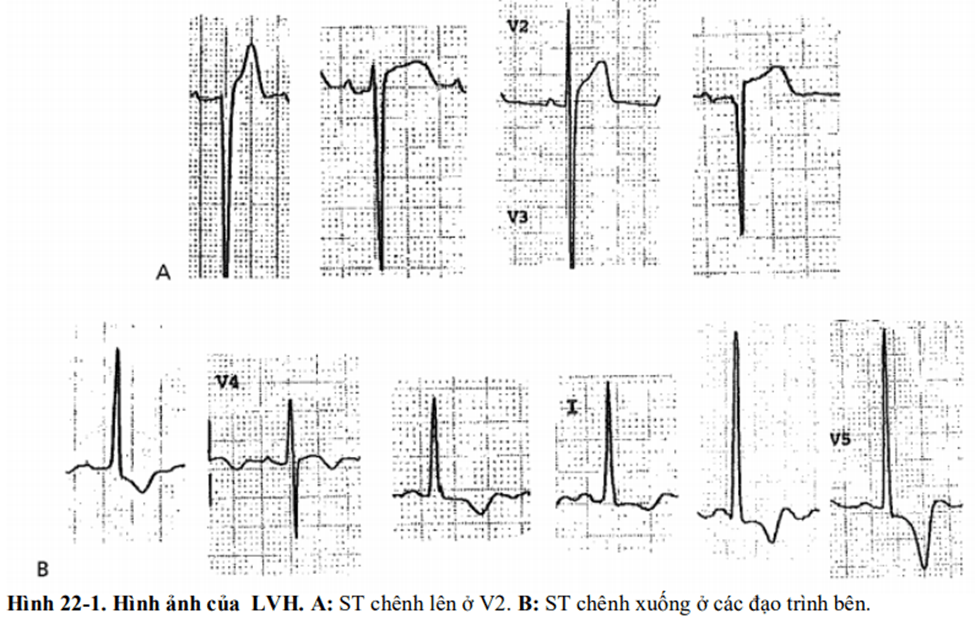
■ Có thể có nhiều hình ảnh khác nhau (Hình 22-1a).
ST Chênh Lên Ở III Do LVH
■ Không đồng bộ với QRS âm ưu thế.
■ Thường là chênh lõm, nhưng cũng có thể chênh lồi.
■ Cũng có biểu hiện hình ảnh soi gương ST chênh xuống ở aVL, như trong AMI. ST
Chênh Lên Ở aVL
■ ST chênh lên ở aVL không thể xảy ra do LVH, nếu nó chênh lên đồng bộ so với QRS âm ưu thế, thì điều này là bất thường ở đạo trình này.
■ ST chênh lên ở V4—V6 hoặc ở I và/hoặc aVL có thể chỉ là do LVH nếu QRS âm ưu thế ở những đạo trình này, điều này là rất bất thường.
ST Chênh Xuống Ở V2
ST chênh xuống V2 không phải do LVH. Nó do nhồi máu cơ tim cấp thành sau hoặc có thể là UA/NSTEMI thành trước.
ST Chênh Xuống V3
ST chênh xuống ở V3 là rất bất thường trong LVH. ST chênh xuống dẹt hoặc sâu ở V3 là do nhồi máu cơ tim cấp thành sau hoặc UA/NSTEMI. ST chênh xuống nông, down-sloping ở V3 có thể là do LVH nếu nó không đồng bộ với QRS dương ưu thế (ví dụ, nếu có sóng R cao), điều này là bất thường trong LVH. Mặt khác, ST chênh xuống kiểu down-sloping thường có khả năng nhất là do nhồi máu cơ tim cấp thành sau hoặc UA/NSTEMI thành trước.
ST Chênh Xuống ở V4-V6 Do LVH
(Điều này được gọi “LVH with strain – LVH có tăng gánh”)
■ Không phải là một chỉ định của tiêu huyết khối (trong trường hợp này có ST chênh xuống bất kì ở V4-V6).
■ Không có sự đồng bộ với QRS.
■ Dạng down-sloping, không phải dẹt.
■ Cân đối với chiều cao của sóng R.
■ Có thể có hình ảnh tương tự ở đạo trình chi I và aVL, hoặc ở II, III, aVF.
ST Chên Xuống ở V4-V6 Gợi Ý Đến Thiếu Máu
Khi có biểu hiện của LVH, ST chênh xuống ở V4-V6 gợi ý đến thiếu máu nếu có một trong các đặc điểm:
■ Dẹt, không downsloping.
■ Sâu và không đồng bộ với QRS (sóng R).
Xem hình 22 -1b về hình ảnh điển hình của ST chênh xuống ở các đạo trình binh do LVH.
Chú ý: ST chênh xuống dạng downsloping xem Hình 6.2.
Sóng Q
Dạng QS hoặc Qr với sóng R rất nhỏ ở V1—V2 có thể do LVH. Dạng QR với sóng R rõ không phải do LVH; Nó là do nhồi máu cơ tim cấp hoặc cũ.
Sóng T ở V4-V6 Do LVH
■ Có thể dương hoặc âm.
■ Nếu không đồng bộ với QRS, có thể sóng T lớn; nếu đồng bộ với QRS, thì sóng T nhỏ.
■ Có sự cân xứng về kích thước với QRS.
Tóm Tắt Các Đặc Điểm Của LVH Gợi Ý Đến Thiếu Máu Hoặc Nhồi Máu
Có một số cơ sở hướng đến phân biệt ST chênh lên do nhồi máu cơ tim cấp với ST chênh lên do LVH. Chúng tôi tin rằng sự nhận biết LVH bởi người đọc có kinh nghiệm là quan trọng, nhưng nó không được nghiên cứu chính thức. Việc nghiên cứu các ví dụ ECG, kĩ năng của bạn sẽ tốt hơn để nhận biết và phân biệt LVH với AMI. Không có các nghiên cứu mang tính hệ thống đối với các tiêu chuẩn này, nhưng nó là kinh nghiệm của chúng tôi về các đặc điểm của LVH gợi ý đến thiếu máu hoặc nhồi máu; các mục 1 đến 3 là các quan sát được thiết lập bởi Chou (2).
1. ST chênh xuống hoặc sóng T đảo không đồng bộ, không cân xứng với chiều cao của sóng R.
2. ST chênh xuống ở các đạo trình có QRS âm ưu thế (ví dụ như V1—V3) (ST chênh xuống đồng bộ).
3. Sóng T đảo ở V1-V2.
4. ST chênh lên đồng bộ.
5. ST chênh lên không cân xứng với chiều sâu sóng S ở V1-V3.
6. ST chênh xuống dẹt (điều này ngược với down-sloping).
Xem Cases 22-1 đến 22-12. (Hoặc xem Case 8-5 về thiếu máu cấp đọc nhầm thành LVH; Case 9-8 về STEMI và LVH với sóng T hyperacute; Cases 21-1 vầ 21-4 về LVH và CACP; và Case 26-5 về phù phổi cấp do LVH và ST chênh lên nhưng mạch vành bình thường.)
ĐIỀU TRỊ
Bổ sung thêm các yếu tố cho chẩn đoán có thể là cần thiết để phân biệt LVH với STEMI.
■ Điều trị THA bằng NTG và/hoặc beta-blockers có thể làm giảm các triệu chứng và có thể giải quyết ST chênh lên nghi ngờ.
■ So sánh với các ECG trước đó.
■ Ghi chuỗi ECG.
■ Thực hiện siêu âm tim.
■ Khi có các hình ảnh giả nhồi máu khác, đặt trong ngữ cảnh lâm sàng phù hợp, chụp mạch có thể là cần thiết để phân biệt LVH với AMI.
Case 22-1
Đau Ngực và ST Chênh Lên do LVH
Bệnh sử
Bệnh nhân nam 50 tuổi có Tiền sử THA nặng biểu hiện đau ngực điển hình. HA = 180/110.
ECG 22-1 (Type 1c)
■ QS: V2-V3, gợi ý đến là do nhồi máu cơ tim cũ với ST chênh lên nhưng thực tế do LVH.
■ ST chênh rộng ở V3-V4 do LVH là cân xứng với điện thế QRS rất cao.
Diễn biến lâm sàng
Bác sĩ lâm sàng nghi ngờ đến LVH và điều trị bằng aspirin, metoprolol, và NTG IV; bệnh nhân giảm đau, HA= 140/90. ECG không thay đổi. Mạch vành và cTnI đều bình thường.
Kết Luận
ST chênh lên của LVH có thể giả ST chênh lên của STEMI. Đau thắt ngực có thể do LVH và THA mà không phải do tắc mạch vành.
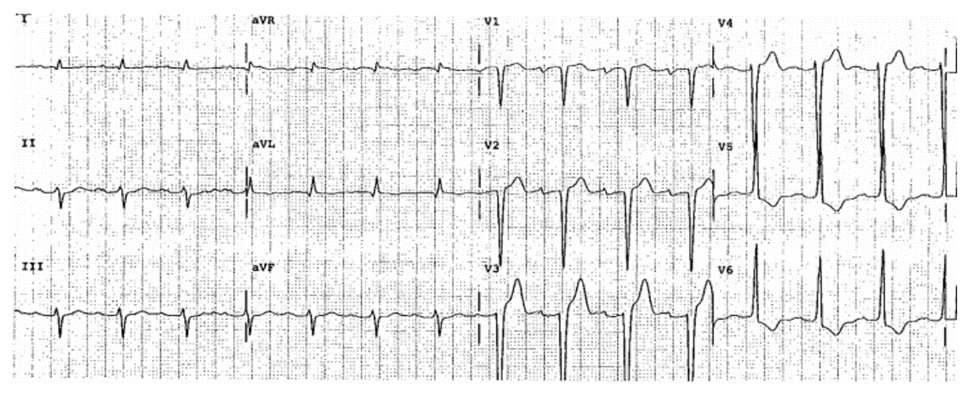
Case 22-2
Suy Tim Và ST Chênh Lên Mới, Tất Cả Đều Do LVH và Stress
Bệnh sử
Bệnh nhân nam 34 tuổi Tiền sử THA nặng và không điều trị bằng thuốc, biểu hiện các triệu chứng không rõ ràng. Anh ấy không có đau ngực và thở nông, nhưng có suy tim kèm theo giảm oxy nhẹ và bóng tim lớn trên phim x-quang. HA = 220/150, Kali = 2.6 mEq/L, và creatinine = 3.1 mg/dL.
ECG 22-2A (Type 1a so với 1c)
■ LVH bởi tiêu chuẩn điện thế.
■ ST chênh lên: V1—V4, nghi ngờ AMI thành trước.
■ ST chênh xuống: I, aVL, V6, với sóng T đảo, là điển hình của LVH nhưng thiếu máu không thể loại trừ.
ECG 22-2B
ECG ghi 6 tuần trước.
■ Khi so sánh với ECG này thì có sử biểu hiện của thay đổi ST chênh lên, điều này gợi ý ECG 22-2A nghi ngờ cao đến nhồi máu cơ tim cấp thành trước.
Diễn biến lâm sàng
Trong ngữ cảnh đau ngực, ST chênh lên mới dạng chênh lồi là một chỉ định của liệu pháp tái tưới máu nếu các dấu hiệu ECG duy trì liên tục sau khi ổn định tăng huyết áp nặng. Bệnh nhân này được khởi trị bằng furosemide và nitro- prusside. Bởi vì serial ECG chỉ ra không có sự cải thiện, nên siêu âm tim được thực hiện và phát hiện phì đại thất trái đồng tâm nặng mà không có bất thường hoạt động thành (WMA). Do vậy, tái tưới máu không được thực hiện. Nồng độ cTnI bình thường. HA giảm xuống từ từ sau 24 còn 150/90. Test gắng sức với sestamibi bình thường. Tất cả các ECG sau đó đều có ST chênh lên và sóng T đảo tương tự nhau.
Kết Luận
LVH, đặc biệt có kèm theo stress, có thể biểu hiện ST chênh lên mà không thể phân biệt được với STEMI. Các biểu hiện lâm sàng là tiêu chuẩn. Siêu âm tim có thể rất hữu ích.
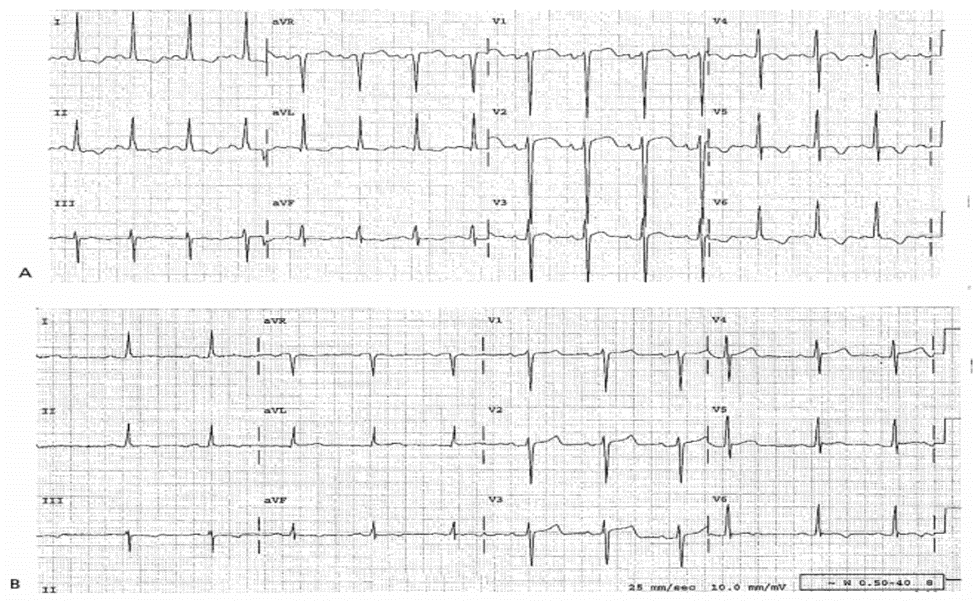
Case 22-3
ECG Biểu Hiện Của LVH Nhưng Thực Tế Không Có LVH: ST Chênh Lên Phù Hợp Tiêu Chuẩn Tiêu Huyết Khối
Bệnh sử
Vận động viên điền kinh nam 40 tuổi biểu hiện đau ngực không điển hình.
ECG 22-3 (Type 1c)
■ Biểu hiện các tiêu chuẩn phù hợp của LVH.
Diễn biến lâm sàng
Siêu âm tim ngay lập tức phát hiện không có bất thường hoạt động thành cơ tim và không có LVH, và cTnI bình thường. Các dấu hiệu trên ECG là không thay đổi trên chuỗi ECG.
Kết Luận
ECG của vận động viên điền kinh trẻ tuổi có thể gây nên dương tính giả thành LVH trên thực tế và có thể giả STEMI.
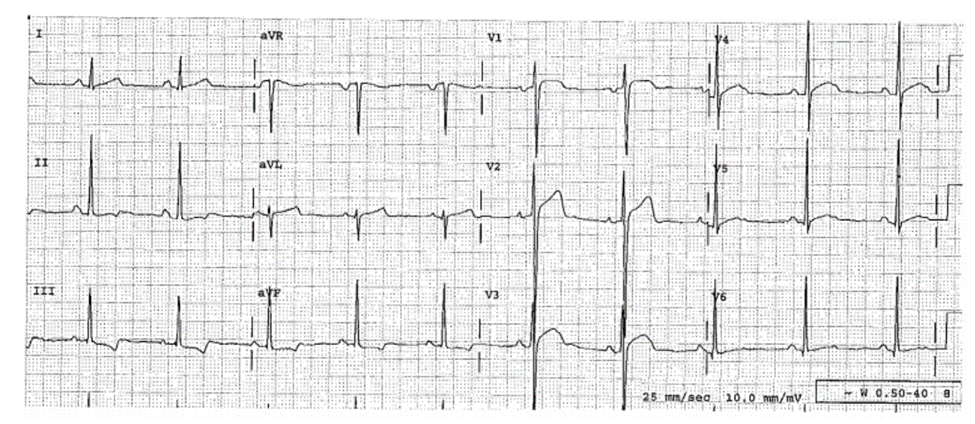
Case 22-4
Đau Ngực Kèm ST Chênh Lên Do LVH nhưng Không Phù Hợp Tiêu Chuẩn LVH: Đoạn ST Có Thể Chênh Lõm Hoặc Chênh Lồi Tại Các Thời Điểm Khác Nhau
Bệnh sử
Bệnh nhân nam 50 tuổi biểu hiện đau ngực ở hai thời điểm khác nhau.
ECG 22-4A (Type 1c) Biểu hiện đau ngực đầu tiên.
■ Không rõ các tiêu chuẩn LVH.
■ ST chênh lên: không đông bộ ở V2-V4, và chênh lồi ở V2-V3, điều này nghi ngờ cao đến AMI.
ECG 22-4B (Type 1c)
Biểu hiện đau ngực lần thứ hai, 1 tháng sau, ghi với tiêu chuẩn điện thế bằng một nữa so với tiêu chuẩn quy định ở các đạo trình trước ngực, chỉ V1-V6.
■ Tương tự với ECG 22-4A, loại trừ ST chênh lên bây giờ là chênh lõm ở V2—V4 và ECG này phù hợp với các tiểu chuẩn của LVH ở aVL (không chỉ ra ở đây).
Diễn biến lâm sàng
Bệnh nhân được nhận tiêu huyết khối ở cả hai lần, và cả hai lần đều loại trừ AMI. Siêu âm tim xác định có LVH.
Kết Luận
ST chênh lên của LVH rất dễ nhầm lẫn với ST chênh lên của AMI. Hình dạng ST chênh lên có thể thay đổi, đặc biệt là khi có tình trạng huyết áp thay đổi khác nhau. Cân nhắc đến so sánh các ECG cũ, ghi chuỗi ECG, và siêu âm tim.
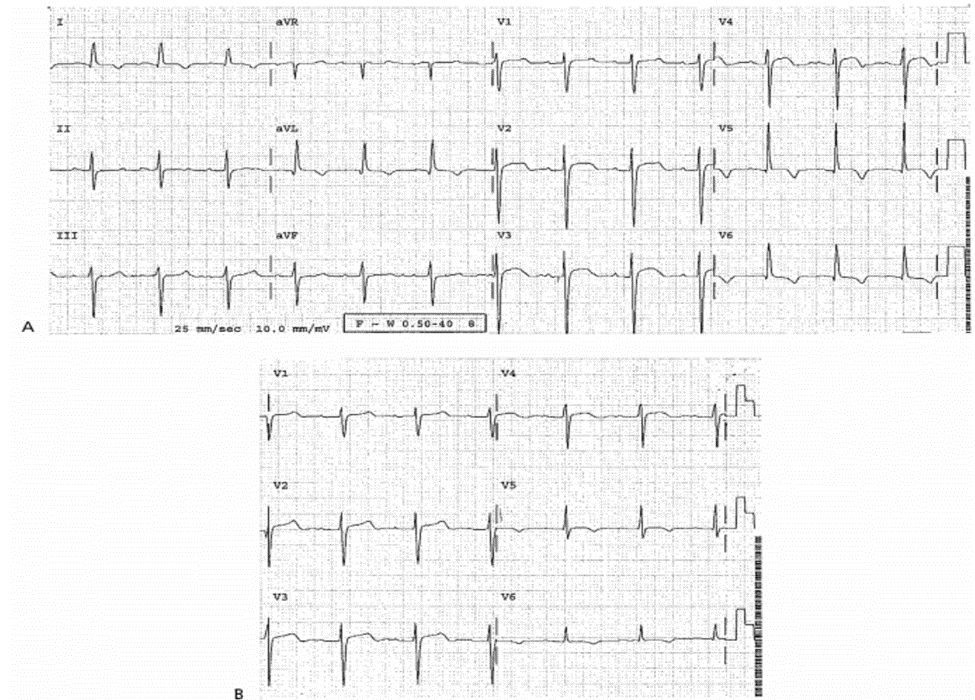
Case 22-5
ST Chênh Lên Do LVH; Bệnh Nhân Được Dùng Tiêu Huyết Khối
Bệnh sử
Bệnh nhân nam 58 tuổi biểu hiện đau ngực điển hình. HA bình thường.
ECG 22-5 (type 1c)
■ Phù hợp tiêu chuẩn của LVH
■ ST chênh lên: III, V2 – V3, được giải thích là do AMI nhưng là điển hình của LVH
Diễn biến lâm sàng
Bệnh nhân được dùng tiêu huyết khối nhưng chụp mạch và CK – MB đều bình thường
Kết Luận
ST chênh lên do LVH có thể giả STEMI.
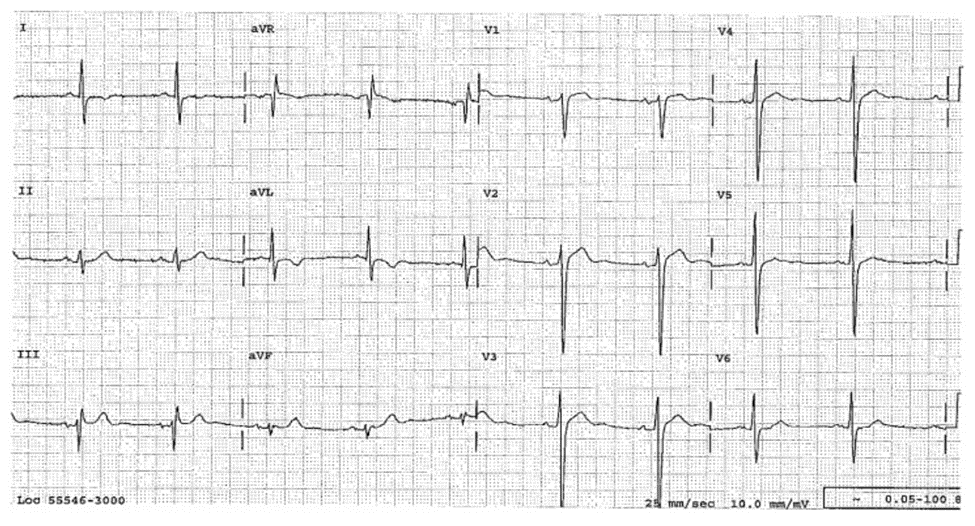
Case 22-6
LVH Kèm Nhồi Máu Cơ Tim Cấp Do Tắc “Wraparound” LAD Biểu Hiện Ở V4 Và Các Đạo Trình Dưới
Bệnh sử
Bệnh nhân nữ 43 tuổi biểu hiện với 1 giờ đau ngực không giảm khi dùng 3 viên NTG dưới lưỡi; xem Case 10-10 về nhịp của cô ấy trước khi vào viện, có biểu hiện ST chênh lên cao. HA tâm thu trước vào viện 250 mm Hg và đo được 260/130 tại khoa cấp cứu. Không có xung huyết phổi.
ECG 22-6 (Type 1a)
■ Phù hợp tiêu chuẩn LVH.
■ ST chênh lên: II, III, aVF, V1-V4. LVH biểu hiện ở V4 với phức bộ ST-T trái ngược so với V5-V6. ST chênh lên đồng bộ với QRS gợi ý AMI thành trước cũng như thành dưới.
Diễn biến lâm sàng
Huyết áp của bệnh nhân được kiểm soát bằng nitroprusside, NTG IV, và metoprolol, và serial ECG xác nhận ST chênh lên. Bệnh nhân được chuyển đến phòng can thiệp. Động mạch “wraparound” LAD cấp máu cho thành trước và thành dưới bị tắc ở vị trí từ đoạn xa đến nhánh chéo đầu tiên (first diagonal); Và đã được nong mạch thành công. Sau khi điều chỉnh thiếu máu, Huyết áp bệnh nhân là 130/70 khi chỉ sử dụng metoprolol.
Kết Luận
ST chênh lên đồng bộ là manh mối để nghĩ đến do AMI.
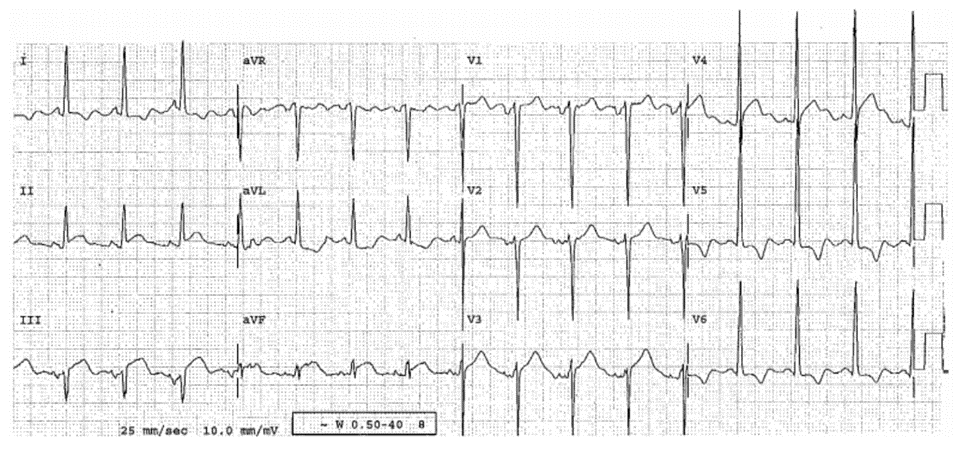
Case 22-7
ST Chênh Xuống “Nguyên Phát” Do Thiếu Máu, Đặc Biệt Ở V3, Đọc Nhầm Thành Bất Thường ST/T “Thứ Phát” Do LVH
Bệnh sử
Bệnh nhân nam 72 tuổi có Tiền sử CABG mạch vành phải, được hồi sinh sau ngừng tim trong khi đi bộ leo núi. Ông ấy được chuyển đến bằng một phương tiện nhưng không đến phòng can thiệp. Các biểu hiện, bệnh nhân có huyết động ổn định, đặt nội khí quản và bất tỉnh. CT sọ não bình thường.
ECG 22-7 (Type 2, cân nhắc Type 1b do AMI thành sau)
Ghi lúc 2h30 phút sau ngừng tim.
■ LVH biểu hiện qua tiêu chuẩn điện thế, có bất thường ST-T ở V4-V6, có thể do LVH.
■ V3 không điển hình LVH. V3 không nên có ST chênh xuống nếu không có sóng R chiếm ưu thế. Ngoài ra, ST chênh xuống dạng dẹt, không dốc, là biểu hiện LVH.
Diễn biến lâm sàng
Bác sĩ lâm sàng đọc ECG “chỉ có LVH.” Bệnh nhân được chụp mạch tại thời điểm 4 giờ từ lúc bắt đầu ngừng tim, phát hiện có bệnh đa thân mạch vành(hẹp 70% mạch vành trái chính , nối tĩnh mạch dưới da với RCA, hẹp 80% LAD, hẹp 60% động mạch mũ chiếm ưu thế rộng, hẹp 70% nhánh chéo đầu tiên, và hẹp 80% tại đầu nhánh bờ). Nong mạch không được thực hiện; Bệnh nhân được CABG 3 thân là LAD, nhánh bờ, và nhánh chéo đầu tiên. CK đạt đỉnh là 2,693 IU/L. Siêu âm tim không được thực hiện. Các ECG sau đó sóng T sâu ở V3-V5, gợi ý đến AMI thành trước. Một tuần sau tất cả ST chênh xuống đã trở về bình thường.
Kết Luận
Chụp mạch ± PCI ngay lập tức được chỉ định, nếu có sẵn.
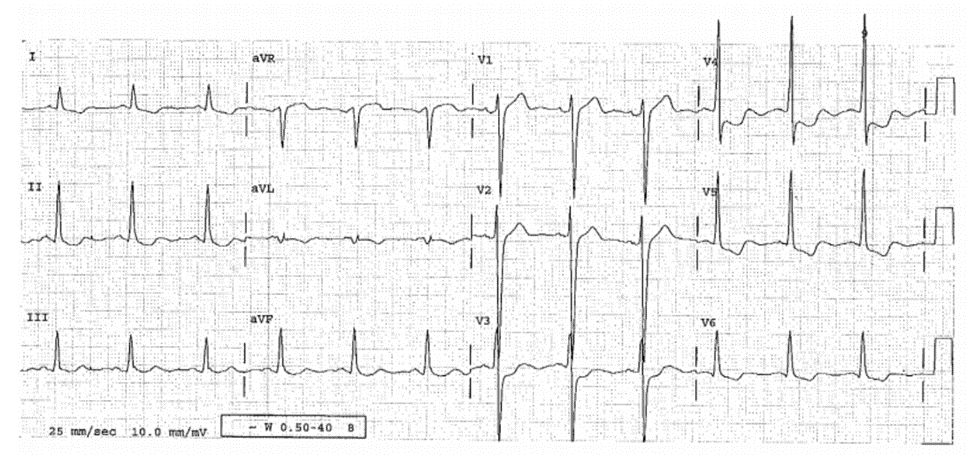
Case 22-8
ST Chênh Lên Đồng Bộ Ở V4 Phân Biệt Nhồi Máu Thành Trước Với LVH
Bệnh sử
Bệnh nhân nam 77 tuổi biểu hiện 2h đau ngực điển hình.
ECG 22-8 (Type 1a)
■ Nhận ra LVH qua tiêu chuẩn điện thế.
■ ST chênh lên: V1-V3, không đồng bộ với sóng S sâu có thể chỉ là do LVH, nhưng, chên lên 3 mm, nghi ngờ đến nhồi máu cơ tim cấp thành trước. Nếu ST chênh lên này ở V1-V3 thì các việc phải làm như sau: so sánh với ECG trước đó; thực hiện siêu âm tim ngay lập tức để phát hiện bất thường hoạt động thành trước; gửi đi chụp mạch ± PCI ngay lập tức; hoặc điều trị bằng tiêu huyết khối nếu các bước trên không có sẵn và không có chống chỉ định. Tuy nhiên, chú ý đến đạo trình V4: ST chênh lên đồng bộ với sóng R hiếm khi là do LVH. Điều này chẩn đoán là Nhồi máu cơ tim cấp thành trước. Không có biểu hiện ở V4, các đạo trình V1—V3 sẽ không được chẩn đoán; khi có biểu hiện ở V4, chúng được chẩn đoán là nhồi máu cơ tim thành trước (Type la).
Diễn biến lâm sàng
Bệnh nhân đã được gửi đến phòng can thiệp để chụp mạch và phát hiện có tắc LAD đã được tái thông.
Kết Luận
ST chênh lên đồng bộ có thể là chìa khóa để chẩn đoán phân biệt giữa LVH và Nhồi máu cơ tim cấp .
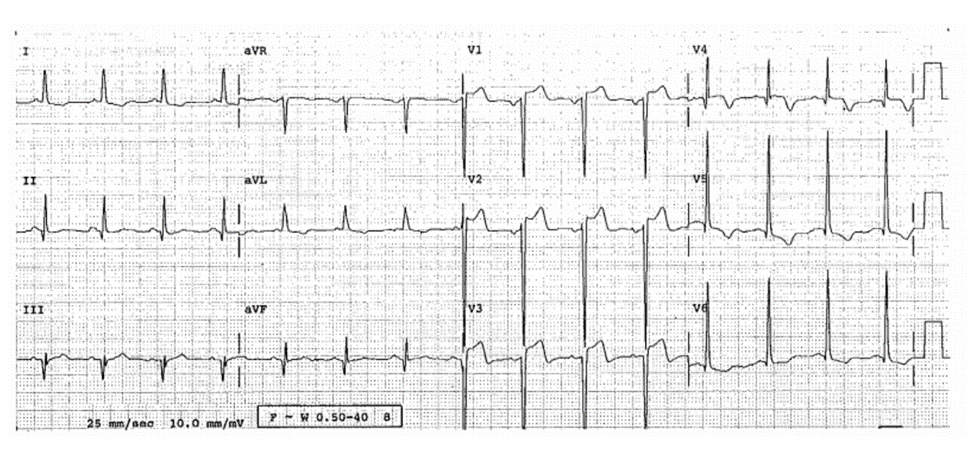
Case 22-9
ECG Biểu Hiện LVH và ST Chênh Lên Có Sóng T đảo Ở V4-V5 Do Tái Cực Sớm Với Sóng T Đảo Lành Tính và Rối Loạn Chuyển Hóa
Bệnh sử
Bệnh nhân nam 35 tuổi biểu hiện với các triệu chứng điển hình của nhồi máu cơ tim cấp nhưng có rối loạn chuyển hóa, gồm có glucose > 1,500 mg/dL
ECG 22-9
■ Phù hợp với tiêu chuẩn LVH. Bất kì ST chênh lên không đồng bộ nào.
■ QTc = 375 msec.
■ Ngoài ra, ST chênh lên đồng bộ ở V3-V5 nghi ngờ đến nhồi máu cơ tim cấp với tái cực sớm có sóng T đảo lành tính.
Diễn biến lâm sàng
Bệnh nhân đã được loại trừ nhồi máu cơ tim cấp và ECG trở về bình thường sau khi điều chỉnh rối loạn chuyển hóa. Tuy nhiên, các ECG 2 đến 4 năm sau đó là tương tự nhau, xác nhận là sóng T đảo lành tính.
Kết Luận
STEMI thoáng qua do tắc mạch vành thoáng qua không được loại trừ tuyệt đối. Bất thường ECG rộng có thể do rối loạn chuyển hóa nặng, gồm toan hóa, tăng kali máu, hạ oxy máu, và có thể là tăng đường máu. Điều chỉnh các rối loạn trên và làm lại ECG trước khi điều trị bằng tiêu huyết khối.
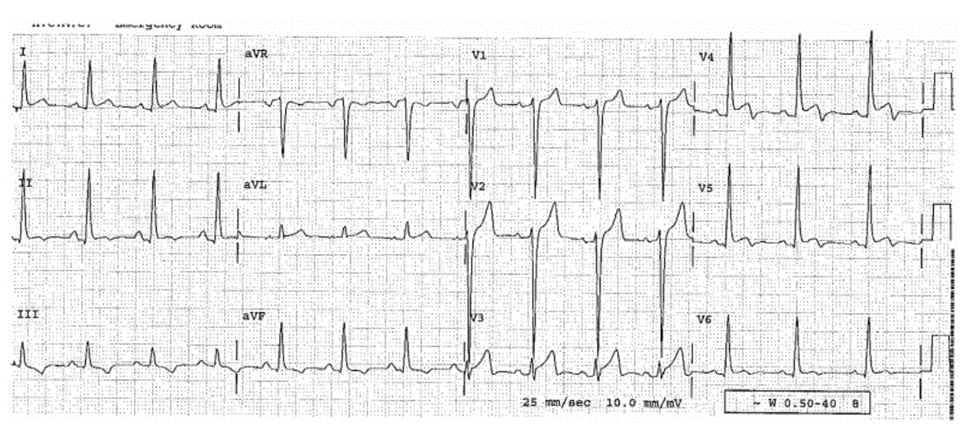
Case 22-10
Bệnh Cơ Tim Phì Đại Giả Nhồi Máu Cơ Tim Thành Dưới
Bệnh sử
Bệnh nhân nam 55 tuổi biểu hiện đau ngưc và có Tiền sử bệnh cơ tim phì đại
ECG 22-10 (Type 1c)
Đây là 1 ECG “nữa tiêu chuẩn” (1 mm = 0.2 mV ở các đạo trình trước ngực).
■ Tiêu chuẩn LVH bởi điện thế.
■ ST chênh lên: III; và chênh xuống soi gương ở: aVL, nghi ngờ nhồi máu cơ tim cấp thành dưới.
Diễn biến lâm sàng
Các marker sinh học đều âm tính. Siêu âm tim phù hợp với bệnh cơ tim phì đại và không có bất thường hoạt động thành.
Kết Luận
Không thể biết được khi chỉ có một ECG này rằng đây không phải là Nhồi máu cơ tim thành dưới trong ngữ cảnh LVH.
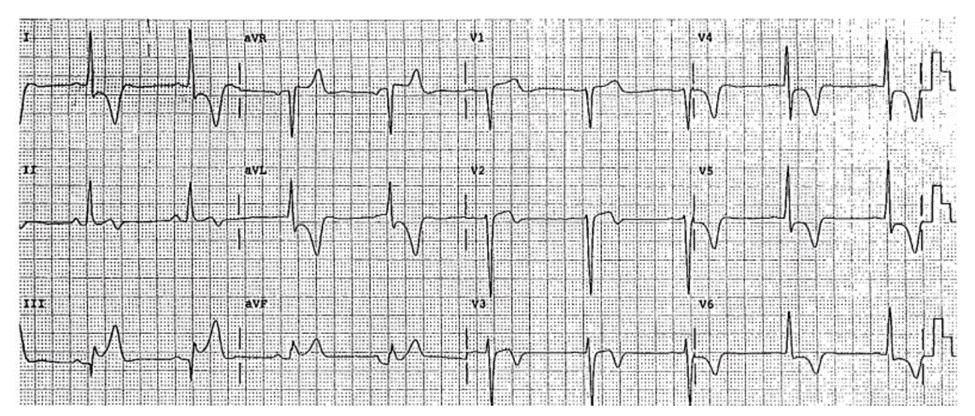
Case 22-11
LVH Có ST Chênh Lên
Bệnh sử
Bệnh nhân nam 44 tuổi Tiền sử tăng huyết áp năng không điều trị THA biểu hiện đột quỵ chảy máu não cấp. HA = 194/95.
ECG 22-11 (Type 1c hoặc 1d)
■ Không có sự thay đổi so với ECG trước đó.
■ Điện thế rất cao của LVH; Sóng Qr: V1-V2, sâu nhưng cân xứng; sóng ST/T âm không đồng bộ: V4-V6, tất cả đều phù hợp với LVH.
■ ST chênh lên: > 2 mm, V1-V2; ST chênh lên đồng bộ: 1 mm, V3.
Diễn biến lâm sàng
Làm lại các ECG không có thay đổi và nồng độ cTnI bình thường. Bệnh nhân được hồi phục chức năng sau đột quỵ và kiểm soát huyết áp bằng thuốc.
Kết Luận
LVH có thể giả Nhồi máu cơ tim cấp
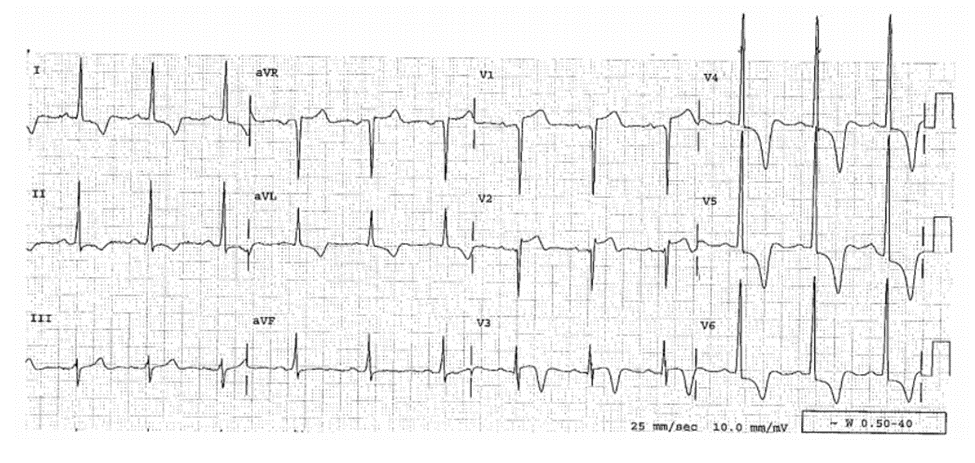
Case 22-12
LVH, Thay Đổi So Với ECG Trước Đó, Giả Nhồi Máu Cơ Tim Cấp
Bệnh sử
Bệnh nhân nam 35 tuổi biểu hiện đau ngực đột ngột và nhẹ ở. HA = 180/100.
ECG 22-12A (Type 1c)
Chỉ có V1—V6
■ Tiêu chuẩn LVH bởi điện thế.
■ ST chênh lên: V2-V5, gợi ý của LVH, hoặc nghi ngờ nhồi máu cơ tim thành trước hoặc cả hai. ■ Điểm J chênh lên và sóng J: V2.
ECG 22-12B (Type 1c)
Đây là ECG 2 tháng trước đó, chỉ có V1 – V6.
■ Chỉ ra các đặc điểm điển hình của LVH và tái cực sớm (xem Chương 20). So sánh phát hiện rằng, trên ECG 22-12A, đoạn ST ở V2 – V4 vẫn tăng lên 3 đến 4 mm, nhưng bây giờ giảm chênh lõm hơn so với ECG 22-12B. Máy tính sử dụng phần mềm đọc nó thành “ nhồi máu cấp”
Diễn biến lâm sàng
Tái tưới máu có thể phù hợp ở trường hợp này. Tuy nhiên, do các triệu chứng không điển hình, Chuỗi ECG được ghi và tất cả đều giống như vậy. Nồng độ cTnI đều bình thường. Nước tiểu dương tính với cocaine. Các ECG trong 1 năm đều chỉ ST chênh lõm.
Kết Luận
Thiếu máu thoáng qua tạo nên ST chênh lồi vẫn có thể xảy ra.