Khó thở, phù phổi, ngừng tim
CÁC ĐIỂM CHÍNH
■ NMCT cấp thường làm cho bệnh nhân khó thở, có thể kèm theo hoặc không kèm theo đau ngực
■ Khi bệnh nhân xuất hiện triệu chứng của phù phổi cấp và nghi ngờ trên ECG có NMCT cấp , xử trí ổn định huyết động, bất thường về chức năng cũng như chuyển hoá và làm lại thêm ECG trước khi quyết định tái tưới máu
■ Nghi ngờ NMCT cấp ngay cả khi khó thở bị gây ra bởi những nguyên nhân khác
■ Tình trạng ý thức trên bệnh nhân STEMI sau khi được cấp cứu ngừng tim thường hiếm khi bị gây ra bởi xuất huyết nội sọ. Ở các bệnh nhân không có chấn thương đầu hoặc đau đầu trước đó, đừng trì hoãn các biện pháp phân giải huyết khối
KHÓ THỞ, PHÙ PHỔI, VÀ ECG
Tổng quan
Vấn đề này nằm ngoài mục tiêu của cuốn sách khi bàn luận về sinh lý bệnh và đi sâu về triệu chứng khó thở ,suy tim sung huyết cấp tính, và phù phổi cấp. Chúng tôi chỉ muốn phân loai độ khó khi phân tích đoạn ST chênh lên ở những ca lâm sang như vậy và đưa ra được các biện pháp tái tưới máu
NMCT cấp thường có triệu chứng khó thở đi kèm hoặc không đi kèm đau ngực (cơn đau thắt ngực). Trên thực tế ,phần lớn bệnh nhân NMCT cấp không đau ngực (33% ) xuất hiện khó thở. Bệnh nhân NMCT cấp có thể xuất hiện giống nhưphù phổi cấp(ca 26-1 và 26-2). Hơn nữa, NMCT cấp có thể xảy ra đồng thời với khó thở do nhiều nguyên nhân khác, đặc biệt ở những bệnh nhân mắc bệnh phổi. Cùng với sự xuất hiện của đoạn ST chênh lên, nghi ngờ NMCT cấp ngay cả khi khó thở được cho là do các nguyên nhân khác (xem Ca 26-3 và 26-4). Khi có các triệu chứng không điển hình khác hướng đến NMCT cấp ,luôn luôn làm 1 ECG ở những bệnh nhân khó thở và có các yếu tố nguy cơ bệnh mạch vành (CAD).
Ngược lại, phù phổi lien quan đến tim mạch thường là hậu quả của tình trạng mất chức năng cấp tế bào cơ tim-gây ra bởi sự thuyên tắc mạch vành, với ST chênh lên – NMCT cấp. Tiêu chuẩn tiêu huyết khối có thể được đưa ra , ngay cả khi không có thuyên tắc mạch vành , bởi vì ở nhiều bệnh nhân phù phổi có bệnh cơ tim trước đó như LVH, LBBB, hoặc các dạng trì hoãn dẫn truyền tại thất (IVCD) (ca 26-5). Cơ tim choáng váng sau stress nặng có thể làm ST chênh lên (Ca 26-6 và 26-7). Thiếu máu cơ tim thứ phát xuất hiện sau một bệnh cảnh tăng huyết áp mãn tính (HTN), nhịp nhanh, thiếu máu, hoặc thiếu oxy
Quản lý
Ở những bệnh nhân phù phổi với ST chênh lên, điều trị rối loạn huyết động và rối loạn chuyển hoátrước khi quyết định tái tưới máu
■ Điều trị tình trạng hạ Oxy máu và suy hô hấp. Chống chỉ định đặt nội khí quản đường mũi nếu các phương pháp tiêu huyết khối được thực hiện
■ An thần, thường với benzodiazepine, sau khi đặt nội khí quản.
■ Điều trị tăng huyết áp mức độ nặng với Nitroglycerine tĩnh mạch
■ Điều trị phù phổi với liều cao Nitroglycerine và lợi tiểu quai * Chỉ định Aspirin và một thuốc kháng đông.
■ Dùng Esmolol nếu không có chống chỉ định vì Block AV, hạ thân nhiệt , shock tim, hoặc hạ huyết áp
■ Làm lại ECG ngay sau khi bệnh nhân ổn định
■ Điều trị shock tim (shock/hạ huyết áp với phù phổi)chụp mạch vành ± can thiệp mạch vành qua da (PCI), nếu có thể, theo dõi huyết động lien tục và bơm bóng trong động mạch chủ
Ngừng tim
Bệnh nhân NMCT cấp có thể xuất hiện với tình trạng tỉnh sau cơn ngưng tim, đặc biệt sau nhịp nhanh thất hoặc rung thất, và , ít gặp hơn , sau ngưng tim do nhịp chậm vô tâm thu, nhưng có thể nhầm lẫn trong chẩn đoán NMCT cấp vơí ST chênh lên gây ra bởi dẫn truyền bất thường , phình thất, LBBB, hoặc LVH
Ngưng tim không do NMCT cấp
Có thể trường hợp rung thất tiên phát không do NMCT cấp là nguyên nhân gây ngưng tim khi :
■ Tiền sử bệnh nhân NMCT với chức năng thất giảm
■ Tiền sử bệnh cơ tim với phân suất tống máu giảm 26
■ Tiền sử rối loạn nhịp thất ác tính trước đây
■ Không có triệu chứng, đặc biệt đau ngực hoặc khó thở, trước cơn ngưng tim
■ LBBB (chương 18), LVH ( Chương 22) hoặc phình thất (Ca 26-8, Ca 23, ca 23-7).
Quản lý
Nếu ECG cho thấy NMCT cấp không rõ ràng, ngay lập tức chỉ định phương pháp tái tưới máu. Mặc dù ECG rõ ràng, bệnh nhân rối loạn tri giác gây ra bởi ngừng tim thường không được đièu trị, hoặc trì hoãn điều trị , do nghi ngờ bệnh nhân bị xuất huyết não (ICH). Xuất huyết não hiếm khi gây ngưng tim do rung thất hoặc nhịp nhanh thất , và cũng hiếm hơn nữa khi bệnh nhân xuất huyết não tiên phát có chẩn đoán rõ ràng trên ECG (Type la hoặc Type lb) . Trong trường hợp hiếm gặp này, tiên lượng xấu bất kể kế hoạch điều trị như thế nào. Không trì hoãn dung tiêu huyết khối nếu không cần thiết để chụp CT sọ trừ khi có bằng chứng rõ ràng , từ Tiền sử cho đến thăm khám lâm sàng dấu hiệu chấn thương đầu trong khi ngã lúc ngừng tim . Nếu có nghi ngờ rõ ràng bệnh nhân chấn thương đầu hoặc xuất huyết não tự nhiên , bệnh nhân nên chụp CT sọ Nếu CT sọ cho kết quả dương tính , cả 2 phương pháp chụp mạch vành ± PCI và biện pháp tiêu huyết khối đều bị chống chỉ định vì gây ra kháng đông xâm nhập (gây xuất huyết)
Nếu ECG cho thấy rõ rang hình dạng LBBB hoặc phình thất , đưa ra các hồ sơ bệnh án và ECG trước đây để so sánh. Với một Tiền sử bệnh cơ tim, EF thấp, xuất hiện máy khử rung nhĩ trong buồng tim hoặc sử dụng thuốc chống loạn nhịp, cho thấy một nguyên nhân gây ngưng tim không phải do thiếu máu cơ tim. Luôn nhớ rằng những bệnh nhân này có thể cũng, dĩ nhiên có tắc mạch vành. Siêu âm tim cấp cứ có thể giúp ích trong việc xác định rối loạn vận động vùng mới xuất hiện (WMA) hoặc bằng cách cho thấy có phình thất , mặc dù tình trạng choáng tim có thể dẫn đến dương tính giả (chương 23). Khi chẩn đoán còn là câu hỏi lớn, chụp mạch vành ± PCI được ưu tiên
Case 26-1
Tắc Mạch Vành Gây Phù Phổi Cấp Thoáng Qua và LBBB Mới Xuất Hiện
Tiền sử
Bệnh nhân nam 85 tuổi không có Tiền sử bệnh lý trước đây đột nhiên khó thở nặng nhưng không đau ngực. Khám lâm sàng phát hiện thấy: suy hô hấp nặng, phù phổi, Huyết áp = 180/90 mmHg, mạch 110-145, rung nhĩ. Ông ấy được đặt nội khí quản , dùng lợi niệu và nitrat
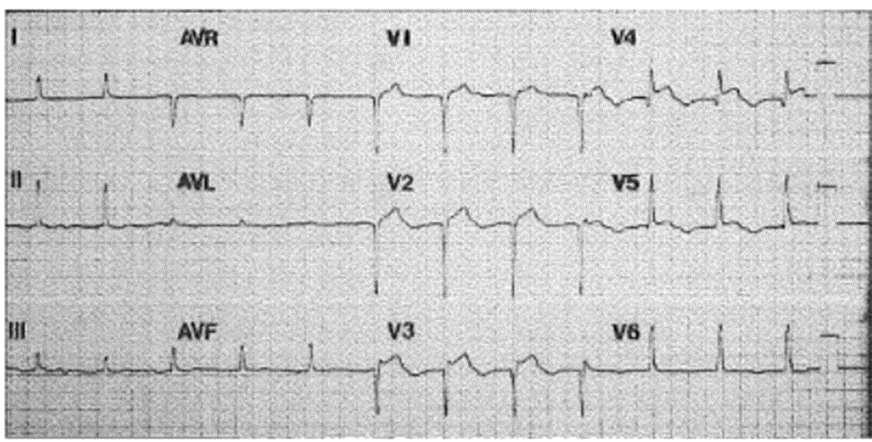
ECG 26-1
■ LBBB mới xuất hiện và rung nhĩ
■ ST chênh xuống: đồng bộ ở V3, và bất đồng bộ nhưng ST chênh xuống sâu ở V4-V6, nghi ngờ STEMI thành sau thực và chẩn đoán thiếu máu cơ tim.
Diễn tiến lâm sàng
Triệu chứng và các dấu hiệu trên ECG tồn tại mặc dù đã dung các biện pháp y tế, nhưng không có bất kỳ biện pháp tái tưới máu nào được thực hiệnTroponin(cTnl) đạt mức 10.4 ng/mLvà kết quả chụp mạch vànhnhiều ngày sau đó cho thấy bệnh mạch vành mạn của cả 3 nhánh bao gồm hẹp 95% (LAD), sau đó được tái thông và tắc 100% RCA với tuần hoàn phụ.
Kết Luận
Biện pháp tái tưới máu được chỉ định cho các bệnh nhân có triệu chứng thiếu máu cơ tim và LBBB mới xuất hiện nhưng tồn tai sau các biện pháp điều trị thiếu máu cơ tim và trong trường hợp này , kể cả các biện pháp chống phù phổi và tang huyết áp cũng được đưa ra. May mắn thay, bệnh nhân xuất viện mà không cần đến những biện pháp này.

Case 26-2
Bệnh nhân đau ngực, phù phổi cấp, và shock ,
Tiền sử
lâm sàng không có bệnh lý lien quan và ECG chưa được chẩn đoán. Chụp mạch vành ngay lập tức được chỉ định Tiền sử Bệnh nhân nam 71 tuổi không có Tiền sử bệnh lý liên quan nhập viện vì khó thở nặng. Ông ta được đặt nội khí quản vì phù phổi mức độ nặng . Huyết áp ban đầu tang trung bình mức 160/110 . Nitroglycerine, furosemide và thuốc an thần được chỉ định. Huyết áp tụt còn 48/25 và hồi phục với các thuốc vận mạch
ECG 26-2 (Type 3)
■ QRS = 113 ms, ST chênh lên tối thiểu : V1—V3, chẩn đoán Block nhánh trái không hoàn toàn
Diễn tiến lâm sàng
Bệnh nhân này không có dấu hiệu trên ECG để dung tiêu sợi huyết. Siêu âm tim tại giường bệnh cho thấy giảm vận động vùng toàn thể. Heparin và Aspirin được chỉ định, và ngay lập tức kết quả chụp mạch vành cho thấy hẹp trầm trọng LMCA . IABP được đặt và bệnh nhân được bắc cầu nối chủ vành ngay lập tức (CABG). Troponin I tăng tối thiểu. Bệnh nhân hồi phục tốt
Kết Luận
Phù phổi kèm theo hoặc không kèm theo shock có thể do NMCT cấp/thiếu máu cơ tim dù ECG chưa được chẩn đoán
Case 26-3
Bệnh nhân COPD. Đợt cấp COPD: được đặt nội khí quản, STEMI thành trước rõ ràng và được dùng thuốc tiêu huyết khối
Tiền sử
Bệnh nhân nam 72 tuổi với bệnh nền COPD nặng nhập viện vì đợt cấp COPD điển hình đủ nặng để đặt nội khí quản. Ông ta không đau ngực. Ông ấy được đặt NKQ và tình trạng suy hô hấp của ông ấy được cải thiện rõ rệt
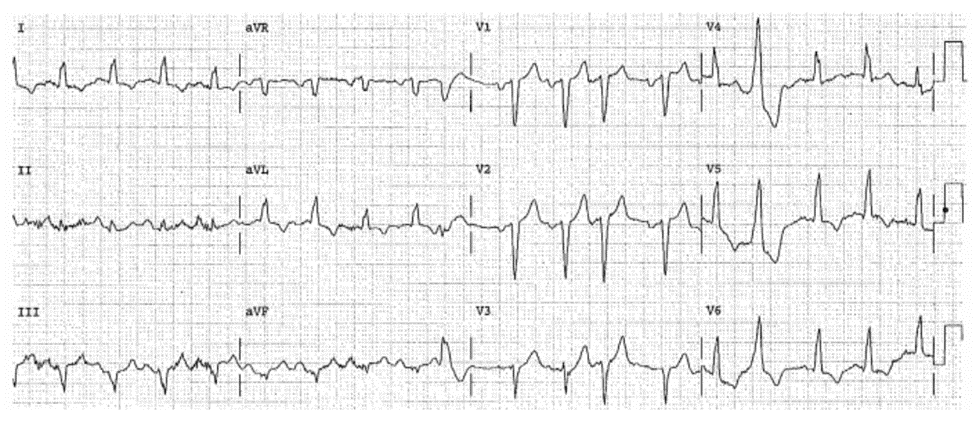
ECG 26-3 (Type 1a)
■ ST chênh lên: V1-V3, nghi ngờ NMCT cấp, và, ST chênh ở V4 góp phần chẩn đoán NMCT cấp vùng trước. Sóng T cao , sóng R tiến triển và sóng Q chưa xuất hiện cho thấy mạch vành tắc trong thời gian rất gần đây.
Diễn tiến lâm sàng
Phương pháp tiêu huyết khối được đưa ra. LAD được tái tưới máu hoàn toàn. CK-MB tăng là dấu hiệu chẩn đoán NMCT cấp
Kết Luận
Mặc dù khó thở thường là triệu chứng duy nhất của NMCT cấp , nhưng khi nó được gây ra bởi nguyên nhân khác, chẩn đoán phải dựa vào tiêu chuẩn ECG rõ ràng (Type 1a) ECG. Thời gian cấp tính của bệnh có thể khó để xác định mà không có triệu chứng đau ngực, nhưng ECG có thể giúp ích để chẩn đoán đợt cấp tính này (xem Chương 33).

Case 26-4
Sốt, ho, suy hô hấp ECG làm các bác sĩ lâm sàng phân tâm: IVCD (trì hoãn dẫn truyền nội thất) mới xuất hiện và ST chênh lên đồng bộ phù hợp với NMCT cấp thành sau dưới
Tiền sử
Bệnh nhân nam 80 tuổi có triệu chứng viêm long đường hô hấp trên tiến triển với sốt và khó thở nặng. Ông ta suy hô hấp nặng, SpO2 68%, mạch 133 l/p, nhiệt độ: 103 độ F. Ông ta được đặt nội khí quản và XQ ngực cho thấy không có phù phổi cấp cũng như thâm nhiễm phổi
ECG 26-4 (Type 1c)
Sau khi bệnh nhân ổn định ECG cho thấy nhịp xoang nhanh
■ QRS > 120 ms cho thấy IVCD mới xuất hiện (không phải LBBB vì sóng R đầu phức bộ QRS < 40 ms).
■ ST chênh lên đồng bộ: phảng phất ở, II, III, aVF; với ST chênh xuống soi gương đồng bộ ở: aVL, ® nghi ngờ STEMI thành dưới.
Diễn tiến lâm sàng
Tái tưới máu, chụp mạch vành ngay lập tức ± PCI được chỉ định nếu ECG không biến đổi ổn định sau khi điều trị nội khoa
Nếu không khả thi, lập tức siêu âm tim để khảo sát WMA ở thành sau dưới. Tuy nhiên các bác sỹ lâm sàng đã bỏ qua các dấu hiệu trên ECG. Sau đó bệnh nhân được cho là dương tính với cúm và tiến triển phù phổi cấp. CK đạt đỉnh 1,024 IU/L, cTnI 27ng/mL. ECG sau đó cho thấy sóng Q sâu và đoạn ST về đẳng điện. Siêu âm tim cho thấy WMAs ở thánh trước mỏm và sau dưới sau thực với chức năng thất trái giảm trầm trọng. Khi các triệu chứng lặp lại 16 tiếng sau, bệnh nhân được chụp mạch vành, cho thấy hẹp cả 3 nhánh mạch vành nặng nề. Can thiệp vành được thực hiện và bện nhân hồi phục sau đó
Kết Luận
ECG này có thể phát hiện ra AMI khi nó được cho là ít nhất.

Case 26-5
Phù Phổi và ST Chênh Lên Do LVH
Tiền sử
Bệnh nhân nam 45 tuổi có Tiền sử THA, biểu hiện phù phổi và Không đau ngực. HA = 220/100 và Mạch = 140.
ECG 26-4 (Type 1c)
■ LVH xác định theo tiêu chuẩn điện thế.
■ ST chênh lên: 2mm, V2 – V4, phù hợp LVH nhưng cũng có thể STEMI.
Diễn biến lâm sàng
Bệnh nhân được đặt nội khí quản và điều trị với NTG. CK-MB âm tính. Siêu âm tim phát hiện LVH đồng tâm mà không bất thường hoạt động thành cơ tim và mạch vành bình thường.

Case 26-6
ST chênh lên và IVCD liên quan đến tăng huyết áp trầm trọng và phù phổi
Tiền sử
Bệnh nhân nam 74 tuổi có triệu chứng khó thở trầm trọng đột ngột.Khi thăm khám, ông ta đang suy hô hấp nặng. Huyết áp: 240/140mmHg, mạch 126l/p và phù phổi. Siêu âm tim tại giường bệnh cho thấy chức năng thất trái giảm toàn thể, nhưng không thấy giảm vận động vùng
ECG 26-6
■ QRS = 116 ms; ST chênh lên: 2 mm, V1-V3.
Diễn tiến lâm sàng
So sánh với ECG cũ cho thấy những dấu hiệu này mới xuất hiện. Bệnh nhân được đặt nội khí quản và đáp ứng với điều trị NTG tĩnh mạch cho tình trạng THA và phù phổi, sau đó Huyết áp hạ còn 150/90mmHg và mạch 110 l/p.Đoạn ST trở về bình thường trên ECG làm sau đó 19 phút . Kết quả chụp mạch vành cho thấy không xuất hiện bệnh mạch vành và troponin nhiều lần (-)
Kết Luận
Suy hô hấp và tang huyết áp nặng nề có thể liên quan đến ST chênh lên – có thể về bình thường sau điều trị ổn định. Phương pháp tái tưới máu được chỉ định ở những bệnh nhân có thay đổi ECG trường diễn. Siêu âm tim có thể giúp ích. Nếu không chắc chắn. Chụp mạch vành ± PCI được ưu tiên là biện pháp tái tưới máu. Nó có thể xác định được cả chẩn đoán và đièu trị, theo dõi huyết động và đặt IABP nếu cần thiết
Case 26-7
COPD và suy hô hấp với chẩn đoán STEMI trên ECG nhưng không tắc mạch vành
Tiền sử
Bệnh nhân nam 54 tuổi với
Tiền sử
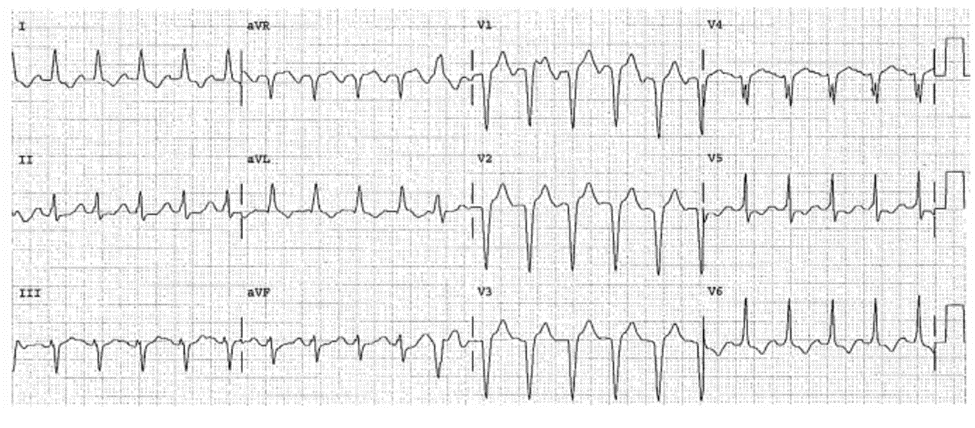
COPD gọi 911 vì khó thở và đau ngực. Ông ta nhập bệnh viện địa phương với suy hô hấp và toan hô hấp cấp. Ông ta được đặt nội khí quản qua mũi và bị chảy máu. Nội khí quản qua hầu họng được đặt thành công ECG 26-7A (Type 1a) V1-V6
■ ST chênh lên: V1—V3, lên đến 5 mm ở V3, chẩn đoán STEMI thành trước.
Diễn tiến lâm sàng
Tiêu huyết khối đáng lẽ được chỉ định nhưng vấn đề là ông ta đã chảy máu mũi khi đặt nội khí quản. Bệnh nhân được chuyển đến trung tâm chăm sóc đặc biệt cấp. Dấu hiệu sinh tồn của ông ta ổn định trên đường đến. Ông ta được sử dụng thuốc an thần và gây tê.
ECG 26-7B (Type 1c)
Chỉ có V1-V6
■ ST chênh lên: mât ở V3, nhưng trường diễn ở V1—V2.
Diễn tiến lâm sàng
Bệnh nhân được can thiệp mạch vành ngay lập tức.Kết quả chụp mạch vành cho thấy mạch vành bình thường nhưng thất trái đồ cho thấy suy giảm chức năng thất trái. Troponin I đạt đỉnh 10ng/mL. Bệnh nhân phục hồi hoàn toàn với đièu trị COPD. Siêu âm tim sau đó cho thấy EF gần như bình thường.
Kết Luận
“Cơ tim choáng” cho thấy những dấu hiệu bệnh lý giả NMCT cấp trên ECG và trên thất đồ, siêu âm tim. Nó được tin rằng gây ra bởi quá tải hậu hánh nặng kèm hiện tượng co mạch và có thể phục hồi hoàn toàn.
Case 26-8
Rung thất kèm ST chênh lên giả NMCT cấp nhưng là hệ quả của phình thất
Tiền sử
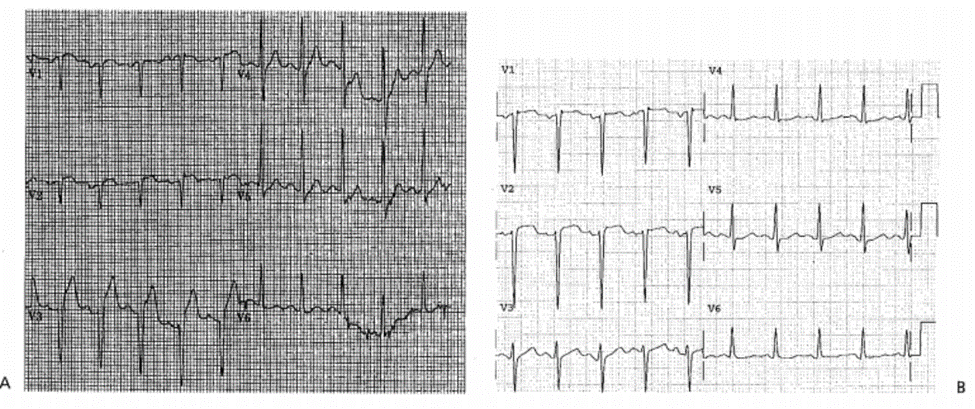
Vợ của bệnh nhân nam 72 tuổi nhìn thấy chồng mình ngất và cho rằng ông ấy không đau ngực. Ông ta được làm cho tỉnh lại và chuyển đến bệnh viện ECG 26-8 (Type lc)
■ ST chênh lên: V1-V4, chênh lên nhẹ: V5, nghi ngờ NMCT cấp.
■ Dấu hiệu QR với ST chênh lên ở V4, Qr với ST chênh lên ở V3, Sóng QS sâu: V1, V2 gợi ý phình thất.
■ Mặc dù được chẩn đoán phình thất nhưng, STEMI vẫn có thể xảy ra.
Diễn tiến lâm sàng
Biện pháp tái tưới máu không được thực hiện. Men tim âm tính.
Kết Luận
Các thăm khám và CLS không gợi ý NMCT cấp và ECG điển hình cho phình thất. Tiêu huyết khối không được chỉ định ở những ca như thế này mặc dù chụp mạch vành ± PCI được chỉ định.