Ngất
Section I: Case presentation
Bệnh nhân nữ 41 tuổi vào cấp cứu sau khi mất ý thức trong lúc đang dự 1 bữa tiệc, sau khi đưa tới cấp cứu được 3 phút, bệnh nhân tỉnh táo và không nhớ được những gì đã xảy ra trước lúc bị ngất, cũng không có dấu hiệu lú lẫn hay thờ ơ hoặc thờ ơ.
Tại cấp cứu, bệnh nhân có buồn ngủ nhưng đáp ứng với kích thích, trả lời được câu hỏi về tên, địa điểm và ngày tháng. Chồng cô cho biết cô có khiêu vũ sau đó ngồi xuống bàn. khi quay lại thấy vợ run rẩy, điều này kéo dài khoảng 30s. bệnh nhân tiền sử khỏe mạnh, trước đây chưa từng bị như vậy. cô là vận động viên chạy đường dài nhưng gần đây hay mệt mỏi, kỳ kinh cuối khoảng 8 tuần trước đó, kinh nguyệt cô không đều, không có tiền sử gia đình bệnh tim hay đột tử
Lúc vào huyết áp 90/68 mmHg, mạch 60 l/p, thở 18 l/p, t 35.6ºC (96ºF). khi khám, bs lưu ý có tiếng thổi tâm thu ở mỏm lan tới động mạch cảnh. bệnh nhân không có dấu hiệu gợi ý chấn thương. thăm khám đặc biệt khám thần kinh hoàn toàn bình thường. test máu trong phân (-). ECG nhịp xoang thường, test glucose mao mạch bình thường, bicarbonate bình thường. điện giải và công thức máu bình thường. xét nghiệm độc tố trong nước tiểu chỉ có nồng độ cồn 75 mg/dl. Test thử thai âm tính
Section II: Case discussion
Dr David Brown: vấn đề gây khá nhiều tranh cãi ở 1 bệnh nhân bị ngất có ECG bình thường. Bệnh nhân này có đáp ứng tiêu chí nhập viện không? Ngoài ra, nếu bệnh nhân mang thai, điều đó sẽ thay đổi câu trả lời của bạn như nào?
Dr Amal Mattu: tôi không tin có thai sẽ thay đổi quyết định xử trí, đặc biệt như case này, bệnh nhân có thể đang mang thai 3 tháng đầu
Tuy nhiên, tôi sẽ có xu hướng cho bệnh nhân này nhập viện vì một vài lý do. Đầu tiên, huyết áp của cô ấy tương đối thấp, và thứ hai, cô ấy là vận động viên chạy đường dài nhưng gần đây ngày càng mệt mỏi. Điều này khiến tôi lo lắng về việc liệu cóthể có nguyênnhântim mạch.
Dr William Brady: bạn sẽ theo dõi ở giường thường hay giường theo dõi đặc biệt?
Dr Edward Ullman: Tôi nghĩ rằng sẽ cho người theo dõi. tôi vẫn lo lắng về 1 sốbiếnchứng muộncủa thai kỳ. có thể quá sớm khi nghĩ tới biến chứng tim khi mang thai, không thấy có dấu hiệu hay tiền sử gợi ý suy tim sung huyết, do đó tôi sẽ nghĩ ít có nguy cơ loạn nhịp tim . Tuy nhiên, giả sử cô ấy có thai bình thường trong tử cung (IUP), tôi sẽ lăn tăn về tiếng thổi ở tim, có thể cô ấy bị hẹp van động mạch chủ nặngl (AS). Cuối cùng, là vấn đề huyết áp thấp. tôi sẽ cho theo dõi, giả sử nếu không có AS và hematocrit không thấp. tôi sẽ cho ra viện và hẹn khám lại
Dr Peter Rosen: dù ngất hay gặp ở đầu giai đoạn mang thai, nhưng cũng có thể do thiếu máu nặng cũng như rau bám bất thường. trong khi huyết áp có thể thấp trong thời kỳ mang thai, tiếng thổi có thể là tiếng thổi sinh lý đặc biệt khi kết hợp tụt áp và ngất nên cân nhắc chửa ngoài tử cungvỡ
DB: giả sửbệnhnhânmớimang thai, có côngthứcmáu và ECGtương đốibìnhthường, tôi sẽkhôngnghĩgì nếu bệnh nhân có thiếu máu nhẹ. AS khó có thể xảy ra do phải cần thời gian đủ dài mới có thể khiến bệnh nhân có dấu hiệu LVH trên ECG. tôi nghĩ có 1 trường hợp có thể chobệnhnhân về nhàsaukhisiêu âm tim và cóthểmắc monitor. bệnh nhân 41 tuổi mang thai có ECG bình thường—không có dấu hiệu của bệnh tim cấu trúc—chỉ có tiếng thổi tâm thu bất thường có thể có AS hoặc có thể có tiếng thôi sinh lý khi mang thai – trường hợp này nguy cơ thấp. dù huyết áp tương đói thấp, cô khẳng định mình bị huyết áp thấp. chúng ta có thể truyền NS và xem đáp ứng thế nào. nếu cấp cứu khôngtiệntheodõi nên cho nhập viện và ítnhấtnêncho siêu âm tim
Dr Shamai Grossman: chúng tôi đã nghiên cứu các dấu hiệu cho thấy kết quả bất lợi trong ngất, và cô ấy có một trong số chúng. chúng ta cần thận trọng với bệnh nhân có bất kỳ dấu hiệu nào trừ khi nguyên nhân có thể dễ dàng xác định được tại cấp cứu ( Bảng 13-2). Cụ thể hơn, bệnh nhân này có một số điều sẽ khiến bạn hơi lo lắng. Đầu tiên, cô ấy là một vận động viên chạy đường dài và đãngấtsau khi nhảykhiêu vũ ởtưthếđừng. điều nàycó khả năng loạn nhịp tim nhiều khả năng là nguyên nhân gây ngất. Tiếp theo, cô ấy có huyết áp 90. có thể là thấp nhưng với bệnh nhân huyết áp thấp thì nó lại là bình thường. Nó cũng có thể là ngưỡng bìnhthường ởthai kỳ. nếu đúng là huyết áp của cô bình thường vẫn vậy thì chúngtacó thể loạitụthuyết áp ra khỏi suy nghĩ. giờcần giải quyết tiếng thổi. đồng ý có vẻ không có hẹp động mạch chủ tuy nhiên khi bệnh nhân ngất mà bạn nghe được tiếng thổi tại cấp cứuthì đó là tiếng bấtthường, có thể có nguyên nhân van tim gây triệu chứng ngất. Đây phải là một dấu hiệu khác cho thấy bệnh nhân này có vấn đề đáng lo ngại liên quan tới triệu chứng ngất và cần nhập viện.
Bây giờ, không có nguyên nhân nào dễ nghĩ tới, ngoại trừ có lẽ là mang thai. các vấn đề về thể tích giai đoạn sớm khi mang thai và sau 8 tuần ít khi gây ngất, nhưng vẫn có thể. Trọng tâm chính của công việc của tôi là: (1) liệu cô ấy có bị rối loạn nhịp tim trong suốt 24 giờ tới không, và (2) làm gì hiện tại. nên cho siêu âm tim trong 24h tới. nếu siêu âm tim bình thường và theo dõi 24h không vấn đề gì tôi sẽ cho ra viện
DB: cógìkhác biệtnếucốấy 21 tuổi chứkhôngphải 41 tuổi?
AM: tôi không có khái niệm về tuổi ai đó khi nhập viện. nếu bệnh nhân có hẹp van động mạch chủ, tiếng thổi sẽ nghe rõ ở bờ trên xương ức chứ không phải xuống ở mỏm. nghe tiếng thổi tâm thu ở mỏm có thể là bệnh cơ tim phì đại HCM. nếu cô ấy 21 tuổi, tôi vẫn lo về rối loạn chức năng van tim
WB: bạnnghĩcóaiđócóbệnh cơ tim mà ECG bình thường?
AM: với ECG hoàn toàn bình thường, bệnh cơ tim phì đại ít có khả năng. tối thiểu cũng có điện thế cao, ngoài ra bệnh cơ tim ít gặp ở phụ nữ
EU: nếu bạn lăn tăn về HCM, bạn có thể test kích thích bằng nghiêm pháp valsalva và xem tiếng thổi có to lên không
DB: tiêu chuẩn siêu âm ở bệnh nhân ngất vào cấp cứu? bạn có cần nghe có tiếng thổi, không có tiếng thổi bạn có cho siêu âm tim? ECG bình thường và tuổi bệnh nhân có làm thay đổi suy nghĩ của bạn về triệu chứng ngất khó phân biệt nguyên nhân?
SG: 2 yếu tố sẽ giúp tôi hướng tới cần siêu âm hay không ở bệnh nhân ngất là
(1) khám thực thể và
(2) EKG.
Nếu có nguyên nhân gây ngất, ví dụ đang ngồi trong wc và cố rặn tiểu, ECG bình thường, nếu khám tại cấp cứu bình thường,tôi sẽ nghĩ không cần siêu âm tim ở trường hợp này. mặt khác, nếu bệnh nhân có tiếng thổi khi nghe tim, bất tỉnh trên sàn nhà vệ sinh, thì bệnh nhân nên được siêu âm tim.
DB: tôi tin bệnh nhân này cần siêu âm tim
AM: 2 chỉ định chính theo tôi, cần siêu âm tim ngày hôm sau là: ngất khi gắng sức và tiếng thổi bất thường. bệnh nhân có thai thường có tiếng thổi sinh lý. nếu bệnh nhân có sốt, cô có thể có tăng động và nghe thấy tiếng thổi sinh lý. có thể kèm theo bệnh van tim bẩm sinh hoặc mắc phải như HCM hoặc hẹp van động mạch chủ. nghi ngờ những chẩn đoán này, tôi sẽ cho siêu âm tim trước khi cho bệnh nhân ra viện
DB: bạn sẽ theo dõi bao lâu khi khám không phát hiện được gì? theo dõi 4h tại cấp cứu đã đủ? hay 12-16h tại khu vực theo dõi hoặc nên cho nhập viện?
EU: tôi hiếm khi theo dõi bệnh nhân không có gì rõ ràng ban đầu, giả sử siêu âm tim và holter đã mắc không vấn đề gì tôi sẽ cho ra viện
DB: tôi nghĩnhómbệnhnhânkhông rõ tiền sửbệnhcấu trúc tim hoặc bệnh mạch vành với ECG bình thường và không ở tình trạng lo ấu là nhóm có thể theo dõi tại phòng cấp cứu. tại đó có thể theo dõi và xử trí ngay
Cách dễ nhấtvà an toànnhất vớibệnhnhân ởtuổinàycó ngấtkhi gắngsức, cốgắngsiêu âm tim trong vài giờ đâu nếucóthể, cóthểmắc holter. nếu không có rối loạn nhịp và không có bệnh cấu trúc tim khi siêu âm có thể cho bệnh nhân về nhà. thường sẽ làm trong khoảng 4-16h
SG: có thể cho bệnh nhân đeo holter về nhà, đeo càng lâu càng có khả năng phát hiện ra nguyên nhân loạn nhịp. nếu lâm sàng bạn đánh giá ngất lành tính không có gì đáng lo ngại có thể cho ra viện antoàn
AM: Khoảng 50% bệnh nhân bị ngất khi vào cấp cứu sẽ kết thúc chẩn đoán xác định trong thời gian nằm viện ngay khi ra khỏi cấp cứu và nhập viện. 80% chẩn đoán dựa vào tiền sử, khám, ECG và thời gian theo dõi tại cấp cứu. chỉ 20% chẩn đoán sau khi nhập viện theo dõi. do đó đôi khi dựa vào tiền sử, khám, ECG không có loạn nhịp tim, holter bình thường, bạn sẽ không thể tìm ra chẩn đoán được
Bệnh nhân này cần đeo holter? tôi nghĩ nếu bệnh nhân không hồi hộp, không có biểu hiện loạn nhịp khi theo dõi tại cấp cứu hoặc khi nhập viện, hoặc ECG không có manh mối loạn nhịp như sóng delta hay Qt dài thì đeo holter tốn kém và hiệu quả rất thấp. tôi không nghĩ cần phải đeo holter
DB: có nên tầm soát nhồi máu cơ tim hay hội chứng vành cấp ở bệnh nhân bị ngất mà không có đau ngực hay biến đổi trênECG?
SG: Những bệnh nhân cần làm men tim là những bệnh nhân bạn nghi có thiếu máu cơ tim. thường thì ngất ít liênquantới thiếu máu cơtim. Tuy nhiên, nếumột bệnh nhân có các dấu hiệu đồng thời của thiếu máu cơ tim như đau ngực hoặc khó thở, hoặc có EKG nghi ngờ thì nên làm men tim. Tuy nhiên, nếu EKG không gợi ý về thiếu máu cơtim và tiền sửkhông gợi ý về thiếu máucơ tim, thì nguy cơ của bệnh nhân sẽ tương tự như phần còn lại của dân số, và chúng ta thường không nhận được men tim trên mỗi bệnh nhân người trình bày cho ED, mặc dù đôi khi cảm giác như chúng ta làm.
DB:: khi nào bạn sẽ có thuyên tắc phổi trong đoánphânbiệtởbệnhnhânngất và bạnnghĩ PE cócần cân nhắc ở bệnh nhân có thai?
EU: Nếu bệnh nhân đang mang thai, vềmặt lý thuyết, cô ấy có thể tăng đông, và khi ngất chưa rõ chẩn đoán phân biệt, tôi nghĩ không hợp lý khi cân nhắc tới chẩn đoán PE. Vấn đề tiếp theo là làm thế nào để đánh giá một phụ nữ mang thai trong giai đoạn đầu của mang thai 3 tháng đầu. VQ? MRI? CTA cái nào có lượng tia xạ phù hợp với bệnh nhân này. bạn chưa muốn bắt đầu sử dụng heparin cho bệnh nhân này vì gây quái thai, sẽ cho enoxaparin thay vì warfarin trong thời gian còn lại của thai kỳ
DB: bạn sẽ làm d-dimer ở bệnh nhân này? Có khả năng dương tính giả nhưng nó giúp tránh chụp chiếu không cần thiết hay bạn sẽ chỉ lưu ý tới các nguyên nhân khác gây ngất?
AM: bệnh nhântôi từng gặp PE sau khi có triệu chứng ngất, thường có đau ngực hoặc khó thở liên quan (trước hoặc sau ngất), hoặc họ có thiếu oxy chưa rõ nguyên nhân, phù chân hoặc thở nhanh tần số thở là dấu hiệu sinh tồn dùng đánh giá quan trọng nhất. dường như với bệnh nhân có nhịp thở 20l/p, hô hấp bình thường, không đau ngực, khó thở, không có thiếu oxy máu không rõ nguyên nhân trước hoặc sau ngất, tôi sẽ không làm D dimer, CT hay VQ. Trong trường hợp này, bệnh nhân có tần số thở 18, không có đau ngực hay khó thở nên tôi sẽ không theo đuổi chẩn đoán PE nữa..
DB: nếu bệnh nhân có bất kỳ dấu hiệu hay triệu chứng nào của PE, tôi sẽ làm Elisa d-dimer, nó có thể dương tính khi mang thai hơn là do huyết khối. nếu nó dương tính, bạn có thể siêu âm chi dưới, để tránh cho thai bị ăn tia. nếu có huyết khối tĩnh mạch sâu chi dưới (DVT) sẽ phải dùng chống đông trong 3 tháng. nếu d-dimer dương tính và siêu âm chi dưới không có huyết khối, sau khi trao đổi với bệnh nhân, có thể tiến hành chụp VQ
SG: Tôi nhìn vào PE giống như cách tôi nhìn vào bệnh thiếu máu cơ tim: nếu một bệnh nhân trông giống như hìnhảnh lâm sàng của PE, bất kể thời điểm nào. tôi vẫn sẽ cân nhắc điều trị thuyên tắc phổi. Tuy nhiên, nếu bệnh nhân không gợi ý về PE thì không cần làm vậy Điều thú vị là khi tiến hành nghiên cứu ở bệnh nhân ngất, xét nghiệm duy nhất hợp lý là ECG tìm được nguyên nhân ở khoảng 5% bệnh nhân. Xét nghiệm máu ở bệnh nhân ngất có thể chẩn đoán chỉ ở khoảng 2% bệnh nhân. điều đó cho thấy, nếu bệnh nhân có triệu chứng gợi ý PE, tôi sẽ cho làm d-dimer, đặc biệt là ở một bệnh nhân có thai ba tháng đầu. phơi nhiễm với CT ít tịa xạ hơn VQ nên tôi sẽ chọn CT ở thời điểm đó
DB: bạn có chọn MRI để tránh cho bệnh nhân phải ăn tia nếu cần đánh giá hình ảnh ở ngực?
EU: tôi sẽ dùng MRI nếu có sẵn
PR: cuối cùng. ngất có thể hay gặp ở bệnh nhân phình đm chủ, tôi thườngkhông nghĩ tới ở bệnhnhân lứa tuổi này. ngoài ra mất trí nhớ thoáng qua có thể cần phân biệt với ngất. nó thường gặp ở bệnh nhân nữ tuổi này, nhưng nó sẽ diễn ra lâu hơn, và không có tiếng thổi hay test mang thai dương tính như case này
Case resolution
Dù xét nghiệm thử thai dương tính, có thể nghĩ tới ngất do nguyên nhân lành tính, bs cấp cứu cho siêu âm tim xem có vấn đề van tim không? SAT có hẹp đọng mạch chủ và hẹp van 3 lá nhẹ. tiếng thổi bẩm sinh do hẹp nhẹ van đmchủ. ngất có thểdo nhu cầu tăngcunglượng tim khi mới mang thai. thay đổi sinh lý khi mang thai ảnh hưởng tới huyết động được kiểm soát bởi lượng máu và co bóp cơ tim nêncó thể khiến bệnh nhân dễ bị ngất.5
Section III: Concepts
Background
Ngất chiếm gần 3% số ca vào cấp cứu và 11-66% số ca nhập viện. ngất được coi là tình trạng mất ý thức thoáng qua trong thời gian ngắn, mất trương lực tư thế và tự phục hồi không cần biện pháp hồi sức.
Xác định nguyên nhân ngất còn tùy tình huống bệnh nhân không nhớ
Có thể tự hết và không tái phát. gặp ở 30-50% trường hợp ngất.9,10 thiếu máu cơ tim cục bộ nếu không lưu ý có thể đe dọa tính mạng, thậm chí đột tử
Mối lo ngại rằng các bệnh có khả năng đe dọa đến tính mạng, chẳng hạn như rối loạn nhịp tim thoáng qua, có thể là nguyên nhân, có thể là vấn đề quan trọng nhất ở các bác sĩ chuyên khoa để theo đuổi các đánh giá nội trú cho bệnh nhân mắc ED không rõ nguồn gốc. Các câu hỏi quan trọng đối với bác sĩ cấp cứu là xác định nguyên nhân nghiêm trọng nào của ngất cần phải làm việc nội trú, liệu pháp nào là phù hợp và cần theo dõi gì?
Tiếp cận ban đầu với bn ngất: tiền sử và khám
Ban đầu với bệnh nhân ngất, như mọi bệnh nhân vào cấp cứu, đánh giá dấu hiệu sinh tồn xem ổn định không. đánh giá dấu hiệu sinh tồn khi thay đổi tư thế còn tranh cãi nhưng người già hoặc nhiều bệnh nhân có thể có thiếu dịch.11 đo huyết áp cả 2 tay để đánh giá lóc tách đm chủ, như với mọi bệnh nhân ngất không triệu chứng, dấu hiệu sinh tồn thường bình thường hoặc gần như bình thường. những bệnh nhân này không cần xử trí đẻ ổn định nhưng cần khai thác tiền sử và khám. vì ngất có thể là dấu hiệu của bệnh khác, có nhiều chẩn đoán phân biệt
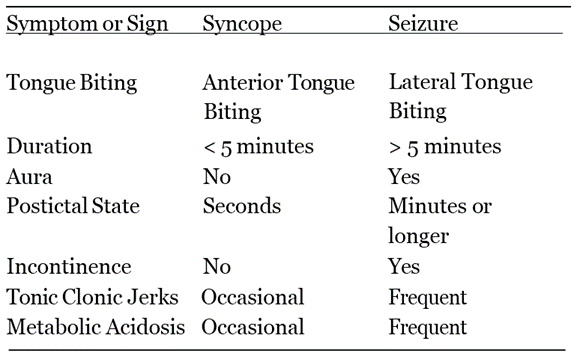
1 số yếu tô trong tiền sử có thể giúp loại trừ 1 số nguyên nhân. ở bệnh nhân ngất, đầu tiên pải xác định xem liệu đó có phải là ngất không (Table 13-1). động kinh và đột quỵ có thể gây mấtý thức, nhưngcả 2 đều có thể phân biệt với ngất dựa vào tiền sử và thăm khám. bệnh nhân động kinh thườngcó biểu hiện toanchuyển hóa.12 động kinh thường có tiền triệu, có giai đoạn sau cơn, bệnh nhân thường thở ơ, kích động hoặc lú lẫn, ý thức phục hồi hoàn toàn diễn ra chậm.13 kéo dài quá 5 phút
Table 13-1. chẩn đoán phân biệt ngất với động kinh

Mất ý thức và loạn nhịp có thể gặp ở bệnh nhân động kinh và ngấte.13 đột quỵ, nếu kèm mất ý thức, thường không tự phục hồi sau ngất, và kèm dấu hiệu thần kinh khu trú gần ngất, định nghĩa là “bệnh nhân cảm thấy tự ra cơn mà thực tế không có mất ý thức” nên xử trí như 1 ca ngất
Các câu hỏi quan trọng: có yếu tố khởi phát (i.e., đau và lo âu, tư thế hay triệu chứng gắng sức), hoặc các tình huống xảy ra cơn(e.g., sauđi tiểu)? cótriệu chứngthần kinh, bệnh tim mạch hay tiền sử có vấn đề tâm thần? thuốc đang dùng, có tiền sử gia đình đột tử?
Khi nghi ngờ ngộ độc thuốc, cân hỏi kĩ nhân viên vận chuyển bệnh nhân, người thân gia đình và thông tin của bệnh nhân cũng như hiện trường
Thăm khám gồm nghe động mạch cảnh, nghe phổi, cũng như khám động mạch ngoại biên. xem có bằng chứng chấn thương, lưỡi có vết cắn, có chấn thương sọ não? đụng dập hay gãy xương? cần khám đánh giá đồng tử kiểm tra xem có lạm dụng thuốc, khi mặt bên của lưỡi bị cắn
Sẽ gợi ý động kinh tăng trương lực, rách phần trước lưỡi có thể ngã do ngất 17 động kinh toàn thể thường sau đó sẽ có lú lẫn thoáng qua, trong khi mất ý thức do đột quỵ thường kéo dài. ở ca này, bệnh nhân tự phục hồi, không có dấu hiệu thần kinh khu trú. ngoài ra, bệnh nhân tự phục hồi, không có lú lẫn hay kích động sau cơn. điều này hỗ trợ chẩn đoán ngất, mất trí nhớ thoáng qua không có khả năng lẫn với ngất vì định nghĩa nó là không thể hình thành trí nhớ mới. bệnh nhân bị mất phương hướng về thời gian, và thường hỏi những câu hỏi về ngày tháng và môi trường, sự phục hồi trí nhớ bị suy giảm.11 khám thần kinh bình thường. thời gian trung bình mỗi cơn khoảng 6h. có thể từ 1- 10h
Nguyên nhân gây ngất
Nguyên nhân gây ngất rất đa dạng từ lành tính tới đe dọa tính mạng. ngất có thể phân loại do tim và không do tim . ở tuổi dưới 65, nguyên nhân không do tim mạch chiếm khoảng 40% số ca ngất, 20 % do tim. ở tuổi 65 hoặc hơn, nguyên nhân tim mạch chiếm 40%, không do tim chỉ 20%. ngất thường gặp, ở người trẻ ngất chỉ do vấn đề 1 bệnh lý. dù vậy 3–50% sô ca ngất vài cấp cứu không thể tìm ra được nguyên nhân
Nguyên nhân thường gặp nhất của ngất là ngất do phản xạ phế vị hoặc thần kinh -tim. Ngất do phản xạ phế vị đặc trưng bởi tiền triệu kéo dài hơn 5s và liên quan tới sự kiện hoặc stress. stress gồm đau đớn, sợ hãi, gặp cảnh khó chịu, âm thanh, mùi vị hoặc sau đứng lâu. Ngất do phế vị cũng có thể xảy ra sau đi tiểu, đại tiện, ho hoặc nuốt. xoa xoang cảnh là biến thế khác trung gian của phàn xạ phế vị
Ngất ở người trẻ thường liên quan hạhuyết áp tư thế.
Ở phụ nữ
Dưới 55 tuổi thường ngất liên quan tụt huyết áp tư thế. những cơn này thường kéo dài quá 5s và thường gặp khi đứng lâu hoặc khi cảm xúc đến đột ngột. triệu chứng kèm theo gồm hồi hộp, nhìn mở và buồn nôn
Giảm thể tích do mất nước, do thuôc, xuất huyết tiêu hóa, rò phình đmc bụng cũng là nguyên nhân hay gặp gây ngất. ở người trưởng thành, xác định khi huyết áp tâm thu giảm từ 20 mmHg trở lên hoặc tăng nhịp tim15 nhịp mỗi phút trong vòng hai phút sau khi đứng; ngược lại, nhịp tim nhanh đơn thuần hoặc tụt áp không đặc hiệu cho huyết động không ổn định hay giảm thể tích. Do đó, khi có tụt áp tư thế đứng giúp hỗ trợ chẩn đoán giảm thể tích. tụt áp tư thế thường thấy ở bệnh nhân có ngất tái phát, đau đầu nhẹ và thườnggặpkhimang thai. Tuy nhiên, hạ huyết áp tư thế đứng có ở 40% bệnh nhân không có triệu chứng trên 70 tuổi và 23% bệnh nhân dưới 60 tuổi.24
Thuốc gây ngất thường gặp là thuốc hạ áp và thuốc tim mạch như lợi tiểu và thuốc giãn mạch. thuốc kéo dài khoảng qt có thể gây loạn nhịp đe dọa tính mạng. bệnh nhâncaotuổithườngdùngnhiều loại thuốc, cónguycơ cao ngất do thuốc. triệu chứng ngộ độc thuốc nên nghĩ tới nếu sau ngất có lú lẫn kèo dài
Nghiên cứu về ngất cho thấy có liên quan tới thuyên tắc phổi khi có tiền triệu của ngất (13%) nhưng không có tiền triệu của ngất thường chống lại chẩn đoán thuyên tắc phổi.
Ngất do tim có đặc điểm không có tiền triệu (dưới 5s) hồi hộp và mất ý thức thoáng qua. ngất do tim thường xảy ra khi bệnh nhân ngồi hoặc ngồi ghế dựa (ngả ra). tuy nhiên ngất do thần kinh cũngthường xảy ra ở tư thế như vây
Ngất do nguyên nhân tim mạch có thể chia thành nguyên nhân cơ học và rối loạn nhịp tim. từ hẹp động mạch chủ tới chèn ép tim, VT và bệnh hệ thống dẫn truyền. Những bệnh tiềm ẩn này được chẩn đoán dễ dàng hơn khi có các triệu chứng liên quan tới hô hấp, thần kinh hoặc có đau ngực. 1 bệnh nhân có tiền sử bệnh tim có nhiều khả năng ngất do tim. tiền sử loạn nhịp thất hoặc suy tim sung huyết thường tiên lượng xấu, bệnh nhân bi ngất do rối loạn chức năng thất trái có nguy cơ tử vong đột ngột cao hơn bệnh tim cấu trúc, chẳng hạn như tắc nghẽn đầu ra thất trái như hẹp van động mạch chủ hoặc cơ học như bệnh cơ tim phì đại gây ra
Bệnh nhân ngất do tim có tỷ lệ tử vong 18 -33%, ngược với 3-4% ở bện nhân ngất không do tim hoặc không tìm ra nguyên nhân. ngoài ra ngất do tim là yếu tố tiên lượng độc lập về tử vong khi tính tới tiền sử như suy tim hoăc nhồi máu cơ tim. nghiên cứu cho thấy bệnh nhân trên 60 tuổi và những bệnh nhân có tiền sử bệnh tim mạch bất kỳ với chẩn đoán nào đều làm tăng nguy cơ đột tử trong vòng 2 năm
Bệnh nhân trẻ ngất sau gắng sức, có tiền sử gia đình ngất, đột tử hoặc loạn nhịp nên theo dõi cẩn thận nguyên nhân tim mạch.33 Cần lưu ý khoảng QT dài hoặc bằng chứng của bệnh cơ tim phì đại.33 thay đổi sinh lý khi mang thai như cân bằng huyết động kiểm soát bởi thể tích máu và lực co cơ tim có thể dễ làm bệnh nhân bị ngất hơn
Ngất tái phát ở người trẻ không có bệnh tim có thể do rối loạn tâm căn, thường do lo âu hoặc ám ảnh cưỡng bức, cũng như trầm cảm, tất cả liên quan tới ngất do phản xạ phế vị.34 tuy nhiên, nó cũng có thể do rối loạn bẩm sinh
Ngất ở người già khó chẩn đoán hơn, thường có nguy cơnặng và tửvonghơnởngườitrẻ, đặc biệtkhicókèm bệnh phối hợp, có khả năng chấn thương cao hơn sau ngã do ngất35
Nguyên nhân phức tạp hơn và thường do nhiều yếu tố ở người già.19 người già do nhiều bệnh nên thường dùng nhiều thuốc có thể gây ngât. hơn nữa, vấn đề tuổi cao cũng liên quan tới nhiều vấn đề giảm tưới máu não kèm theo.19 khi tuổi cao. thay đổi sinh lý giảm khả năng đáp ứng với thayđổigâytụtáp,ngấtcó thể thườnggặp hơn
30% bệnh nhân cao tuổi trên 75 tuổi sẽ có đợt ngất tái phát trong vòng 2 năm.36 dù vậy, các nghiên cứu gần đây loại trừ tuổi là yếu tố độc lập tiên lượng ngất vì họ cho rằng các yếu tố liên quan tuổi ngày càng tăng còn do nhiều thứ chi phối, tích lũy khi già đi
Testing in syncope
Không có tiêu chuẩn vàng nào trong chẩn đoán ngất. do đó vẫn khó khăn trong xác định độ nhạy và đặc hiệu của các test này
Tiền sử và thăm khám có thể xác định nguyên nhân gây ngất ở 45% bệnh nhân.4 hội tim mạch Châu Âu khuyến cáo xoa xoang cảnh ở bệnh nhân trên 40 tuổi với ngất chưa rõ nguyên nhân và chỉ nên làm với bệnh nhân tự ngất nghi do xoa xoang cảnh ví dụ ngất khi đang mặc áo khoác cao cổ.39 ở bệnh nhân có bệnh nhân có bệnh lý ở động mạch cảnh nên tránh làm test này.
Trong khi ECG chỉ giúp chẩn đoán 5% trường hợp nhưng cần làm với những bệnh nhân có khả năng mắc bệnh tim mạch như nmct hoặc loạn nhịp đe dọa tính mạng.13,35 1 nghiên cứu cho thấy ECG bât thường là yếu tố sẽ tiến triển loan nhịp hoặc tử vong sau ngất trong vòng 1 năm.40 luôn nên làm ECG xem có QT dài là nguyên nhân gây ngất haykhông
Xét nghiệm máu làm nhưng thường không cần thiết vì không giúp nhiều cho chẩn đoán 13,20 ở bệnh nhân nghi do động kinh chứ không phải ngất, làm xét nghiệm glucose và bicarbonate có thể giúp chẩn đoán.12 nếu nghi ngộ độc hay quá liều thuốc,
Nên test độc tố trong nước tiểu. thường làm men tim, đặc biệt ở bệnh nhân cao tuổi hoặc những người không triệu chứng nếu có ecg bất thường.42,43 nếu nghi có mất máu, test máu trong phân hơn là để ý tới hct hay hemoglobin, vì chúng có thể vẫn bình thường trong giai đoạn đầu của mất máu.44 ngoài ra, phụ nữ độ tươi sinh đẻ bị ngất nên test thử thai. cần đánh giá tổng thể bệnh nhân để tìm ra nguyên nhân
Tiền sử thăm khám và ECG thường có thể gợi ý bệnh tim. trừ khi có bệnh nền tim mạch không thể xácđịnh rõ nên mới cần siêu âm tim vì siêu âm tim thường không giúp xác định được nguyên nhân.46 nếu nghi do loạn nhịp, nên mắc monitor theo dõi 72h hoặc lâu hơn để đảm bảo an toàn khi muốn cho bệnh nhân ra viện từ khoa cấp cứu
Table 13-2. Risk factors and disposition in syncope.
| The Boston Syncope Guidelines suggest that if a patient has any of these risk factors, he should be admitted: Syncope Risk Factors for Adverse Outcome I. Signs and Symptoms of Acute Coronary Syndrome 1. Complaint of chest pain 2. Ischemic ECG changes (ST elevation or deep ST depression) 3. Other ECG changes (any abnormal atrial heart rhythm) or new STT wave change 4. Complaint of shortness of breath II. Worrisome Cardiac History 5. History of CAD, hypertrophic, or dilated cardiomyopathy 6. History of congestive heart failure or LV dysfunction 7. History of or current Ventricular Tachycardia, Ventricular Fibrillation 8. Pacemaker 9. ICD 10. Antidysrhythmic medication not including digoxin, b blockers or cc blockers 11. Significant Heart Murmur by history or heard in the ED III. Family History of Sudden Death 12. Family history (first-degree relative) with sudden death, HOCM, Brugada’s syndrome, or long QTsyndrome IV. Signs of Conduction Disease 13. Multiple syncopal episodes within the last 6 months 14. Rapid palpitations 15. Syncope during exercise 16. QT interval > 500 ms 17. High grade or complete heart block V. Volume Depletion 18. Gastrointestinal bleeding 19. Hematocrit < 30 20. Dehydration not corrected in the ED VI. Persistent Abnormal Vital Signs in the Emergency Department 21. Respiratory Rate > 24 22. O2 saturation < 90 23. Sinus rate < 50 or Sinus rate > 100 24. Blood Pressure < 90 VII. CNS 25. Primary CNS event (i.e., SAH, stroke) |
| The Boston Syncope Guidelines suggest that if a patient has any of these risk factors, he should be admitted: Syncope Risk Factors for Adverse Outcome I. Signs and Symptoms of Acute Coronary Syndrome 1. Complaint of chest pain 2. Ischemic ECG changes (ST elevation or deep ST depression) 3. Other ECG changes (any abnormal atrial heart rhythm) or new STT wave change 4. Complaint of shortness of breath II. Worrisome Cardiac History 5. History of CAD, hypertrophic, or dilated cardiomyopathy 6. History of congestive heart failure or LV dysfunction 7. History of or current Ventricular Tachycardia, Ventricular Fibrillation 8. Pacemaker 9. ICD 10. Antidysrhythmic medication not including digoxin, b blockers or cc blockers 11. Significant Heart Murmur by history or heard in the ED III. Family History of Sudden Death 12. Family history (first-degree relative) with sudden death, HOCM, Brugada’s syndrome, or long QTsyndrome IV. Signs of Conduction Disease 13. Multiple syncopal episodes within the last 6 months 14. Rapid palpitations 15. Syncope during exercise 16. QT interval > 500 ms 17. High grade or complete heart block V. Volume Depletion 18. Gastrointestinal bleeding 19. Hematocrit < 30 20. Dehydration not corrected in the ED VI. Persistent Abnormal Vital Signs in the Emergency Department 21. Respiratory Rate > 24 22. O2 saturation < 90 23. Sinus rate < 50 or Sinus rate > 100 24. Blood Pressure < 90 VII. CNS 25. Primary CNS event (i.e., SAH, stroke) |
Test về thần kinh chỉ dùng với bệnh nhân có dấu hiệu thần kinh khu trú hoặc tiền sử phù hợp với động kinh.4,38 điện não đồ giúp chẩn đoán dưới 2% sô ca ngất.47 không nên chụp CT thường quy ở bệnh nhân ngất, nhưng cân nhắc ở bệnh nhân có dấu hiệu chấn thương, dấu hiệu tk khu trú hoặc vấn đề thân kinh.48,49 đánh giá vấn đề tâm lý ở bệnh nhân có bệnh tâm căn, không có bệnh tim và có cơn ngất tái phát xử trí với bệnh nhân ngất ngất chiếm tới 6% số ca vào cấp cứu. tiêu chuẩn nhập viện gồm những bệnh nhân có tiền sử suy tim sung huyết hoặc loạn nhịp, có đau ngực hoặc triệu chứng khác gợi ý hội chứng vành cấp, bệnh van tim, QT dài, hoặc block nhánh
Table 13-3. Management of syncope: What every patient needs.

Dù theo những hướng dẫn này, có ít dữ liệu liên quan tới tiên lượng gần sau ngất ở bệnh nhân ra viện từ khoa cấp cứu. đa số tài liệu nghiên cứu theo dõi trong khoảng 6 tháng tới 1 năm.35,45 Tuy nhiên, một nghiên cứu xác định bốn yếu tố tiên lượng kết cục xấu trong vòng 72h gồm tiền sử loạn nhịp thất, bất thường ECG tại cấp cứu, tuổi trên 45 và tiền sử suy tim sung huyết. Ở những bệnh nhân không có các yếu tố nguy cơ này, không có nguy cơ tử vong do tim, nhưng nguy cơ rối loạn nhịp tim 0,7%.40
Quy tắc với trường hợp ngất của San Francisco Syncope Rule được hy vọng là công cụ tiên lượng nặng trong vòng 1 tuần.37 tuy nhiên, nhiều nghiên cứu gần đây đã loại bỏ hy vọngnày
Gần đây, Hướng dẫn về ngất của Boston xác định chính xác bệnh nhân cấp cứu vì ngất có nguy cơ kết cục xấu sau 30 ngày. Sử dụng các yếu tố nguy cơ để sàng lọc bệnh nhân ngất có độ nhạy 97% và độ đặc hiệu 62%, với giá trị dự đoán âm tính là 99 %. áp dụng hướng dẫn này