
Ngưng Sử Dụng Benzodiazepine Để An Thần Cho Bệnh Nhân Nặng Đặt Nội Khí Quản
KRYSTLE SHAFER, MD AND LILLIAN L. EMLET, MD, MS
Chăm sóc bệnh nhân đặt ống ở Khoa cấp cứu (ED) không kết thúc đơn giản bằng việc đặt nội khí quản (ETT) và cho thở máy ban đầu. Điều quan trọng là cung cấp cho bệnh nhân thuốc giảm đau và an thần. Các bệnh nhân đặt ống phải chịu đựng đau đớn và lo âu từ nhiều nguồn khác nhau, bao gồm sự có mặt của ETT, thiết lập thông khí bảo vệ phổi, đặt catheter, và thậm chí chăm sóc điều dưỡng hằng ngày. Đau và kích động làm tăng nồng độ catecholamine, gây co mạch, làm giảm tưới máu cơ tim, và cuối cùng làm giảm cung lượng tim.
Các tài liệu gần đây đã nhấn mạnh rằng nhiều bệnh nhân được đặt nội khí quản ở ED không được sử dụng hoặc sử dụng không đầy đủ các thuốc giảm đau hoặc an thần. Một đánh giá hồi cứu năm 2014 cho thấy 18% bệnh nhân ED mới đặt nội khí quản đã không nhận được bất kỳ thuốc an thần nào sau khi đặt ống mặc dù được sử dụng các thuốc giãn cơ tác dụng kéo dài. Ngay cả khi có dùng thuốc giảm đau hoặc an thần tại ED, nó thường bị trì hoãn.
Benzodiazepine thường được sử dụng để an thần ở những bệnh nhân đặt nội khí quản. Điều quan trọng là, benzodiazepine có liên quan đến gia tăng tỷ lệ mê sảng, tăng thời gian lưu trú tại Đơn vị chăm sóc đặc biệt (ICU), và tăng tỷ lệ tử vong. Bệnh nhân lớn tuổi thậm chí còn nhạy cảm hơn với những tác dụng ngoại ý của benzodiazepine. Do vậy, hướng dẫn lâm sàng gần đây về việc điều trị đau và kích động ở bệnh nhân nặng nằm tại ICU đề nghị tránh dùng các benzodiazepine.
Đối với bệnh nhân nặng đặt nội khí quản, bắt đầu bằng thuốc giảm đau chứ không phải là một benzodiazepine. Chiến lược “an thần tương tự”, theo đó giảm đau được sử dụng đầu tiên, theo sau là một thuốc an thần, đã làm giảm thời gian thở máy và giảm thời gian lưu trú tại ICU. Thuốc opioid được xem là lựa chọn giảm đau hàng đầu sau khi đặt nội khí quản. Mặc dù không có opioid nào được chứng minh là ưu việt, các nhà lâm sàng ưa thích sử dụng fentanyl. Fentanyl là một loại opioid có hiệu lực cao, khởi phát tác dụng nhanh chóng và cũng có thể được truyền liên tục. Ngược lại với morphine, fentanyl không gây phóng thích histamine, làm cho nó ít gây hạ huyết áp.
Nếu kích động vẫn còn tồn tại bất kể thuốc giảm đau, đánh giá bệnh nhân về hạ đường huyết, tụt huyết áp, tình trạng giảm oxy huyết trầm trọng, và cai thuốc. Điều quan trọng là phải kiểm tra máy thở để đảm bảo rằng các thiết lập là chính xác. Mặc dù mê sảng ít có khả năng xảy ra tại ED, nhưng cần quan tâm lưu ý. Việc sử dụng thuốc chống loạn thần (haloperidol, quetiapine, olanzapine) có thể có hiệu quả. Đau đớn và mê sảng nên được điều trị trước khi sử dụng các thuốc an thần (Hình 37.1).
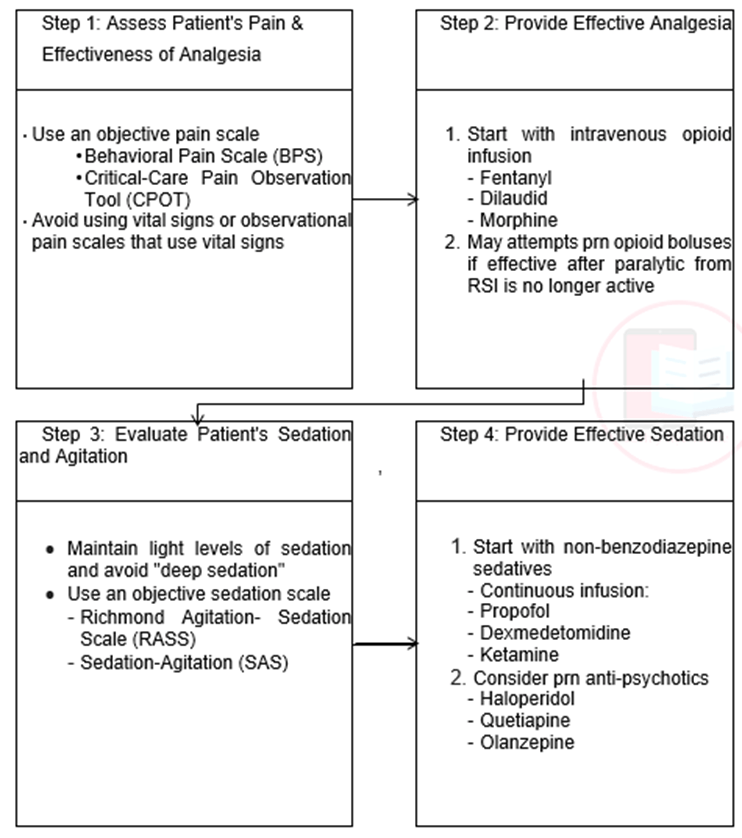
Các thang điểm để đánh giá sự kích động ở bệnh nhân nặng đã được chứng minh là làm giảm thời gian thở máy, giảm tỷ lệ nhiễm trùng và giảm tử vong 30 ngày. Thang điểm được sử dụng phổ biến nhất là Richmond Agitation Sedation Scale (RASS). Các thang điểm này nên được sử dụng để chuẩn độ thuốc an thần ở bệnh nhân đặt nội khí quản. Các hướng dẫn hiện tại khuyên dùng propofol hoặc dexmedetomidine để an thần. Propofol khởi phát tác dụng nhanh và có thể đặc biệt hữu ích ở bệnh nhân có trạng thái động kinh liên tục. Propofol cũng được thải trừ nhanh, cho phép dễ dàng thực hiện đánh giá thần kinh. Tác dụng phụ thường gặp nhất của propofol là hạ huyết áp, thường có thể được điều trị bằng truyền dịch tĩnh mạch. Ở liều cao, thuốc này có thể gây Hội chứng truyền propofol (Propofol infusion syndrome) và tăng triglycerid máu.
Propofol nên tránh ở những bệnh nhân bị viêm tụy và dị ứng trứng hoặc đậu nành.
Dexmedetomidine là một chất chủ vận chọn lọc tương đối với thụ thể aphla-2 có tác dụng giảm lo âu, nhưng với khả năng gây suy hô hấp tối thiểu. Dexmedetomidine đã được chứng minh là không kém hơn khi so sánh với midazolam và propofol để an thần. Khi so sánh với các benzodiazepine, bệnh nhân dùng dexmedetomidine đã làm giảm tình trạng mê sảng và giảm thời gian thông khí cơ học. Dexmedetomidine có thể được tiếp tục truyền ngay cả sau khi rút nội khí quản. Tác dụng phụ thường gặp nhất bao gồm hạ huyết áp và nhịp tim chậm.
Ketamine là một chất đối kháng NMDA không cạnh tranh có tác dụng giảm đau, giảm lo âu và có thể được sử dụng để an thần. Nó có thể được bolus hoặc truyền liên tục. Không giống như dexmedetomidine hoặc propofol, ketamine ít gây ra nhịp tim chậm. Ngược lại, tác dụng kích thích thần kinh giao cảm của ketamine thường làm tăng huyết áp và nhịp tim. Ngày trước, chúng ta đã được học rằng ketamine có thể gây ra tăng áp lực nội sọ. Tuy nhiên, các tài liệu y học hiện tại cho thấy bất kỳ sự gia tăng áp lực nội sọ nào đều được bù trừ bởi sự cải thiện áp lực tưới máu não. Bắt đầu truyền ketamine để an thần sau khi đặt ống nội khí quản nên được tiến hành khi thảo luận với đội ngũ ICU, những người sẽ tiếp tục chăm sóc cho bệnh nhân. Propofol, dexmedetomidine, và ketamine là những lựa chọn tuyệt vời để điều trị kích động ở những bệnh nhân nặng. Cần tránh các thuốc benzodiazepine, hoặc dùng như là phương án cuối cùng, để an thần cho bệnh nhân đặt nội khí quản ở ED.
ĐIỂM QUAN TRỌNG
- Điều trị đau và kích động ở bệnh nhân đặt nội khí quản tại ED.
- Sử dụng các thang điểm đã được kiểm chứng, chẳng hạn như RASS, để đánh giá một cách khách quan tình trạng đau và kích động.
- Điều trị đau đầu tiên.
- Tránh các benzodiazepine – chúng gây mê sảng, làm tăng tử vong cũng như thời gian lưu trú tại ICU.
- Xem xét propofol hoặc dexmedetomidine để an thần cho các bệnh nhân nặng.
TÀI LIỆU THAM KHẢO
Chong I, Sandefur B, Rimmelin D, et al. Long-acting neuromuscular paralyses without concurrent sedation in emergency care. Am J Emerg Med. 2014;32(5):452–456.
Jakob S, Ruokonen E, Grounds M, et al. Dexmedetomidine vs Midazolam or Propofol for sedation during prolong mechanical ventilation, two randomized controlled trials. JAMA. 2012;307(11):1151–1160.
Strom T, Martinussen T, Toft P. A protocol of no sedation for critical ill patients receiving mechanical ventilation: A randomized trial. Lancet. 2010;375(9713):475–480.
Watt JM, Amini A, Traylor BR, et al. Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Crit Care Med. 2013;41(1):263–306.
Watt JM, Amini A, Traylor BR, et al. Effect of paralytic type on time to postintubation sedative use in the emergency department. Emerg Med J. 2013;30(11):893–895.























