Phân tích CXR: Pediatric II
Frederick van Damme and Frederic J. Sage
Bé nam 11 tháng tuổi vào cấp cứu vì nghẹn khi đang ăn bánh quy. Cậu bé lúc vào tím tái, ho từng cơn liên tục:
HR 145/min, RR 45/min, SpO2 93% không khí phòng, SpO2 99% khi thở liều cao oxy. Không nhìn thấy dị vật trên CXR bên dưới. sau khi hội chẩn với bac ssix tmh và bs nhi. Quyết định cho theo dõi cậu bé
 Fig. 66.1 CXR cậu bé
Fig. 66.1 CXR cậu béCâu hỏi
1. Xử trí ban đầu ngoại viện với trẻ nghẹn thở? [1]
2. Mô tả biểu hiện lâm sàng hít vào dị vật ở trẻ nhỏ? [2–5]
3. CXR cho thấy hình ảnh gì?
4. Xử trí dị vật đường thở và nuốt nghẹn do dị vật? [1–6]
5. Tỷ lệ mắc và biến chứng do dị vật ở trẻ nhỏ? [2, 6]
Trả lời
1. Đánh giá mức độ nghẹt thở [1].
(a) Ho hiệu quả (khóc hoặc vẫn trả lời được, ho tiếng to, có thể thở trước khi ho, GSC bình thường)
• Động viên ho—trừ khi bệnh nhân tình trạng xấu đi hoặc tới khi tình trạng tắc nghẽn không cải thiện.
Đưa tới phòng cấp cứu nếu tình trạng không cải thiện!
(b) Ho không hiệu quả (không thể thở, tím tái, giảm GCS, không thể nói) [1]
• Tỉnh táo—không được thò ngón tay vào họng móc. Vỗ lưng hoặc ấn vào phần bụng gần mũi ức (trẻ > 1 tuổi). lặp lại tới khi dị vật văng ra hoặc trẻ mất ý thức
• Mất ý thức—bắt đầu CPR.
2. Hỏi tiền sử từ người chứng kiến (không phải lúc nào cũng có).
Biểu hiện có thể từ tắc hoàn toàn với thiếu oxy và ngưng tim tới tắc 1 phần với triệu chứng có thể từ không triệu chứng tới triệu chứng xuất hiện muộn [2].
Triệu chứng: ho, nghẹt thở, khò khè, nôn, tức ngực, khó nuốt, không ăn hay uống được, nôn khi ăn và uống
Dấu hiệu: thở nhanh, co kéo cơ liên sườn, sử dụng cơ hô hấp phụ, tím tái
Đôi khi không có triệu chứng, không có dấu hiệu liên quan. Thi thoảng có biểu hiện viêm phổi tái diễn hoặc áp xe phổi
Khám toàn thân:
Khò khè kéo dài—khò khè khi hít vào thường do tắc phía trên nắp thanh quản
Khò khè 2 pha: tắc tại hoặc dưới nắp thanh môn.
Khò khè khi thở ra: tắc ở khí quản hoặc nhánh phế quản.
Giảm âm thở và thở rít có thể nghĩ tới hít phải dị vật.
X-rays: AP (trước sau) và chụp nghiêng XQ phổi lấy cả vùng cổ. phim chụp thì hít vào và thở ra chụp nghiêng giúp nghĩ tới dị vật khi có hình ảnh bẫy khí. Phim nghiêng trái và phải dùng cho trẻ, trẻ không hợp tác. Khoảng 50% phim XQ sẽ bình thường trong vòng 24h hít phải dị vật
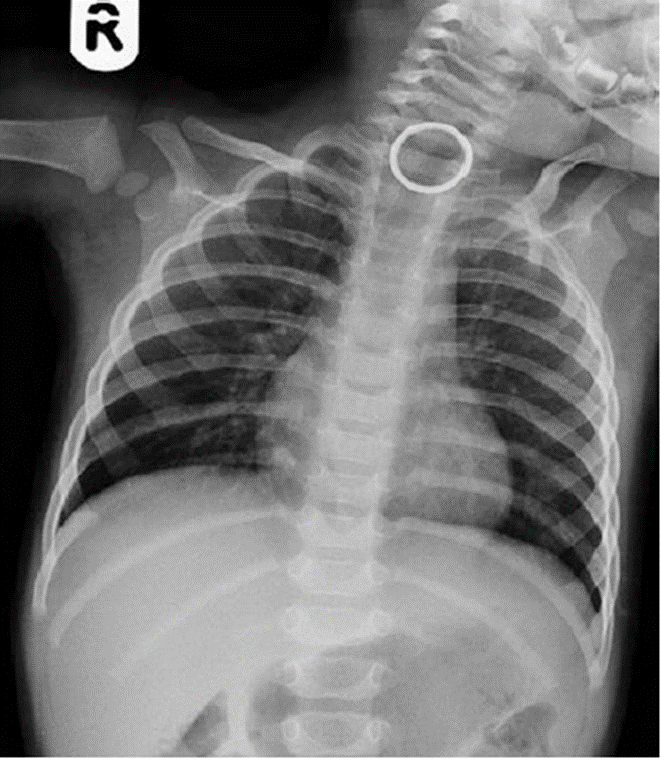 Fig. 66.2 FB (ring) at level of thoracic inlet
Fig. 66.2 FB (ring) at level of thoracic inlet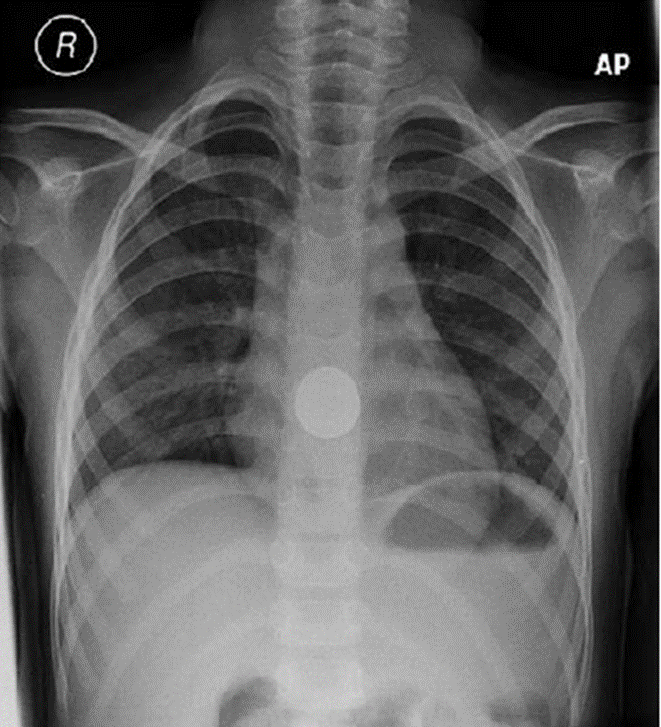 Fig. 66.3 FB (đồng xu) ở giữa thực quản
Fig. 66.3 FB (đồng xu) ở giữa thực quảnDị vật cản tia XQ:
Rất quan trọng trong phân biệt giữa cục pin/nam châm hay đồng xu. Pin có quầng kép trên phim XQ và nên lấy ngay lập tức nếu nó mắc ở thực quản [5].
Dị vật cho tia X đi qua:
Có thể có các dấu hiệu gián tiếp sau:
Bình thường hoặc có bẫy khí ở phế quản.
Xẹp hoàn toàn hoặc 1 phần phổi bị ảnh hưởng. tăng căng phồng phổi bị ảnh hưởng +/− dịch chuyển trung thất.
Tràn khí màng phổi hoặc khí trong trung thất. đông đặc
3. Tăng căng phồng phổi phải kèm theo tăng độ mờ, vòm hoành phải dẹt, khoang liên sườn phải rộng hơn và trung thất dịch chuyển qua trái gợi ý có tắc nghẽn
4. Xử trí những ca này cần có team được huấn luyện (MDT) tốt. cần các dụng cụ chuyên dụng, kĩ năng và bác sĩ tai mũi họng, bác sĩ nhi, bác sĩ gây mê nhi và icu
(a) Dị vật thực quản. [2]
1 vài kỹ thuật được mô tả trong y văn. Dùng ống nội soi cứng có mê toàn thân. Dùng bóng hoặc bougie thì không cần mê toàn thân [4]. Bougie đẩy dụ vật xuống dưới đường tiêu hóa. Mê toàn thân cần khởi mê nhanh và đặt ống tránh hít sặc. soi thực quản có thể làm lại sau khi lấy dị vật để đánh giá tổn thương niêm mạc
(b) Nuốt phải pin (cúc). [2]
Đây là trường hợp nguy hiểm do tổn thương thực quản trong vòng 2h nuốt pin
Nuốt phải pin lithium là mối nguy lớn do nó tạo các gốc hydroxide trong niêm mạc thực quản gây tổn thương do pH cao. Nó có thể làm thủng thực quản hoặc rò ruột- động mạch chủ, viêm trung thất và chảy máu đe dọa tính mạng. pin thường dùng là 3 V, 20/22 mm lithium button battery (CR 2032) [2].
Nuốt vào thực quản nên lấy ra ngay lập tức vì lý do ở trên. Pin nuốt vào dạ dày không có triệu chứng cho phép thải qua đường tự nhiên nhưng nên theo dõi bằng chụp XQ. Nuốt pin vào dạ dày có triệu chứng hoặc kích thích nên lấy ra ngay
Trẻ có nguy cơ cao nhất ở lứa tuổi dưới 5 và nuốt pin kích thước > 20mm và nuốt nhiều pin 1 lúc [3].
(c) Dị vật khí- phế quản.
Lên kế hoạch nội soi phế quản ống cứng (trường hợp chẩn đoán không chắc chắn) hoặc nội soi ống cứng để lấy dị vật ở trẻ có triệu chứng
Gây mê và phẫu thuật viên cần có chiến lược giải quyết tắc nghẽn đường thở, chiến lược rõ ràng và hợp tác tốt giữa 2 team
Kỹ thuật gây mê:
Đánh giá trước phẫu thuật xác định loại dị vật, thời gian bị từ lúc hóc. Dị vật ở khí quản có nguy cơ tắc đường thở hoàn toàn. Nguy cơ thấp hơn nếu nó ở ngoài cựa khí quản
Có 3 vấn đề chính trong gây mê- phương pháp khởi mê, thông khí và duy trì mê
Phương pháp tối ưu của khởi mê chưa rõ nhưng duy trì thông khí tự phát trong khi khởi mê ở bệnh nhân có dị vật ở đầu khí quản là cách thường dùng [2]. Trong thông khí tự phát và có kiểm soát trong lấy dị vật, thông khí áp lực dương dưới ống soi phế quản và ngưng thở từng đợt trong khi thao tác lấy dị vật có thể thích hợp với lấy dị vật ở đoạn xa. Tổn thương đường thở và thủng có thể xảy ra và có khả năng gây tử vong. Do đó, cần tránh ho và kích thích khi nội soi phế quản ống cứng. có thể ngăn cử động của trẻ bằng cách sử dụng giãn cơ và mê sâu. Theo lý thuyết, thông khí áp lực dương có thể gây bẫy khí do hiệu ứng bóng van nhưng tài liệu không hỗ trợ điều này. Hiện nay dùng thuốc mê bốc hơi hoặc kỹ thuật mê tĩnh mạch toàn bộ bằng propofol và truyền remifentanil để duy trì mê mà không ảnh hưởng tới thông khí [4, 6]. Thông khí—tự phát, có kiểm soát và hỗ trợ thủ công (với catheter thông khí đặt tách biệt với ống soi phế quản), tỷ lệ thiếu oxy trong mổ ít hơn thông khí bằng tay
Để lấy dị vật qua thanh quản, dây thanh âm phải giãn ra có thể dùng liều nhỏ giãn cơ hoặc propofol. Nếu dị vật ở khí quản và không thể lấy được, tạm thời đẩy nó xuống nhánh phế quản phải hoặc trái cho phép thông khí 1 phổi. đôi khi phải mở khí quản hoặc mở ngực [4].
Khi đã kết thúc thủ thuật, đặt ống nkq nếu dạ dày căng, rút ống khi bệnh nhân tỉnh và phục hồi được phản xạ bảo vệ. bệnh nhân trong case của chúng ta có suy hô hấp và tím tái., cần chuyển nhanh lên phòng mổ để nội soi phế quản ống cứng cấp cứu. gây mê khởi mê với 100% O2 và sevoflurane sau khi đã cho thở 100% oxy trước đó
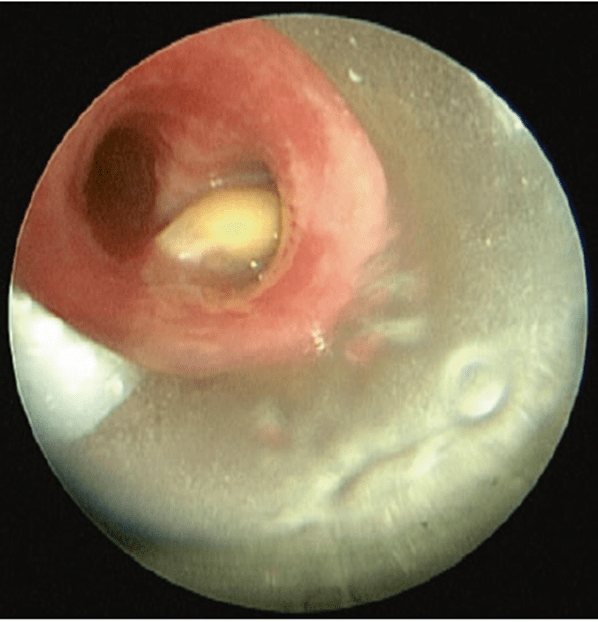 Fig. 66.4 Bronchoscopic view—FB in right main bronchus
Fig. 66.4 Bronchoscopic view—FB in right main bronchusKhi bệnh nhân gây mê đã đảm bảo được đường thở, nội soi phế quản ống cứng sẽ được tiến hành để kiểm tra đường thở. Dị vật (màu cam) nằm ở gốc phế quản chính bên phải (Fig. 66.4). sau nhiều khó khăn, đã lấy được dị vật
Lấy bỏ dị vật và kiểm tra niêm mạc (Fig. 66.5). trẻ gây mê toàn thân và theo dõi sát co thắt phế/thanh quản. sau khi theo dõi phục hồi sau gây mê, có thể cho về khoa nhi theo dõi thêm
5. Nghẹt thở do dị vật dẫn tới tử vong thường ở lứa tuổi 0–3. Trong năm 2000, nuốt hoặc hít dị vật chiếm hơn 17000 case cấp cứu ở trẻ dưới 14 tuổi, đặc biệt ở trẻ nam. ở Mỹ, khoảng 4800 trường hợp tử vong năm 42013, 1/100.000 chết [5], ở tuổi từ 0–4. ở châu âu khoảng 50,000 ca mỗi năm [5, 7] với tỷ lệ tử vong khoảng 10%
26% dị vật thức ăn như xương, hạt hoặc hột. 74% không phai thức ăn như đồng xu, đồ chơi… đồng xu chiếm khoản ra khoảng 15% bệnh nhân [2, 5, 7].
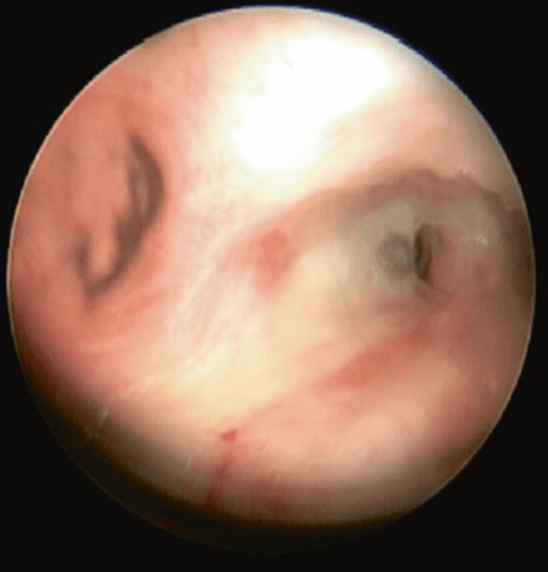 Fig. 66.5 soi phế quản—lấy bỏ dị vật. phù và tiết dịch nhiều ở phế quản chính bên phải
Fig. 66.5 soi phế quản—lấy bỏ dị vật. phù và tiết dịch nhiều ở phế quản chính bên phảiBiến chứng: tắc hoàn toàn đường thở có thể dẫn tới ngưng tim và tử vong nếu không được xử trí. ở trẻ chẩn đoán muộn, biến chứng thường gặp như viêm nắp thanh quản, tràn khí màng phổi, xẹp phổi, hẹp và thủng. ít gặp hơn như thủng cây phế quản và rò sang cấu trúc xung quanh [2, 5].
Tỷ lệ biến chứng do nội soi thấp (0.2–5%) và tử vong khoảng 0.2% [2].
Acknowledgment Thanks to Robert Bunting and the X-ray department at East Surrey Hospital, Redhill, United Kingdom, for providing the CXR’s and to Mr. Kapoor, Consultant ENT surgeon, for the bronchoscopic images.
References
1. Resuscitation council (UK) – Paediatric Guidelines – Choking Child.
2. Berdan EA, Sato TT. Pediatric airway and esophageal foreign bodies. Surg Clin North Am. 2017 Feb;97(1):85–91.
3. Fortran F, Ballali S, et al. Foreign bodies in the airways: a meta-analysis of published papers. Int J Pediatr Otorhinolaryngol. 2012;76:S12–9.
4. Heinzerling NP, Christensen MA, Swedler R, et al. Safe and effective management of esopha- geal coins in children with bougienage. Surgery. 2015;158(4):1065–70.
5. Connors GP. Pediatric Foreign body ingestion. In Medscape. http://emedicine.medscape.com/ article/801821-overview#a4. Accessed 1 Dec 2016.
6. Fidkowski CW, et al. The anesthetic considerations of tracheobronchial foreign bodies in chil- dren: a literature review of 12,979 cases. Anesth Analg. 2010;111:1016–25.
7. Susy Safe Working Group. The Susy Safe project overview after the first four years of activity. Int J Pediatr Otorhinolaryngol. 2012;76(Suppl 1):S3–11.