Thủ thuật chọc dịch màng ngoài tim
I. TỔNG QUAN
Chọc dò dịch màng tim là một kỹ năng cần thiết của bác sĩ lâm sàng để xử trí chèn ép tim cấp và để tìm nguyên nhân tràn dịch mảng ngoài làm.
Chọc dịch màng tim từng là một thủ thuật mù, có nhiều biến chứng qua đường dưới mũi kiếm xương ức hoặc dưới sườn, được mô tả bởi Marfan vào năm 1911. Hiện nay, thủ thuật được thực hiện hiệu quả và an toàn đuôi hướng dẫn của siêu âm hoặc màn huỳnh quang.
Chỉ định đúng, đánh giá hình ảnh tối ưu, hiểu biết về các dụng cụ cần thiết nắm vững các kỹ thuật khác nhau, nhanh chóng nhận ra và xử trí các biện chúng là chìa khóa cho sự thành công.
Bình thường, có một lượng dịch ít màng ngoài tim. Sự tích lũy dịch nhiều hơn sẽ dẫn tới suy giảm chức năng đổ đầy của tim do chèn ép các buồng tim
Triệu chứng lâm sàng của tràn dịch màng ngoài tim phụ thuộc vào số lượng dịch và tốc độ hình thành dịch màng ngoài tim.
Việc lấy mẫu hay dẫn lưu dịch màng ngoài tim có thể được thực hiện bằng độc qua da hoặc phẫu thuật nếu chọc qua da thất bại.
Bảng 1: Các nguyên nhân thường gặp nhất của tràn dịch màng ngoài tim

2. CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
2.1. Chỉ định
Điều trị chèn ép tim (chỉ định trong hầu hết các trường hợp), – Chẩn đoán: khi các phương tiện cận lâm sàng không xâm nhập chưa đủ kết luận nguyên nhân chuyên biệt hoặc vô căn.
2.2. Chống chỉ định:
Trong tình huống cấp cứu, không có chống chỉ định tuyệt đối.
- Tràn máu màng tim thứ phát sau bóc tách động mạch chủ, vỡ thành tự do buồng tim sau nhồi máu cơ tim hoặc tràn dịch màng tim sau chấn thương. Những trường hợp này cần phẫu thuật cấp cứu, việc chọc rút dịch có thể dẫn tới chảy máu nghiêm trọng. Tuy nhiên, trong một số trường hợp, có thể lấy dịch tạm thời để ổn định bệnh nhân.
- Rối loạn đông máu, thưởng do thuốc (chống đông, tiêu sợi huyết, kháng kết tập tiểu cầu liều cao), làm gia tăng nguy cơ chảy máu và nên được cân nhắc như một chống chỉ định tương đối. Nếu có thể, thủ thuật chỉ nên được thực hiện khi các chỉ số đông máu trở về bình thường.
- Tràn dịch it, tràn dịch thành sau hoặc tràn dịch khu trú. Những trường hợp này nên được đánh giá lại và nếu cần thiết thì dẫn lưu bằng phẫu thuật.
3. KỸ THUẬT CHỌC DỊCH MÀNG NGOÀI TIM CÓ HƯỚNG DẪN
Hướng dẫn thủ thuật bằng điện tim đồ là phương pháp cổ điển, có nhiều hạn chế nên hiện nay được thay thế bằng siêu âm tại giường hoặc soi dưới màn huỳnh quang (tại phòng thông tim).
Chọn phương tiện chẩn đoán hình ảnh hưởng dẫn phụ thuộc vào người làm thủ thuật và giá trị hình ảnh của phương tiện.
3.1. Soi dưới màn huỳnh quang tại phòng thông tim
Thủ thuật được thực hiện tại phòng thông tim bởi bác sĩ có kỹ năng và được huấn luyện tốt, có theo dõi huyết động và điện tim.
Quan sát hướng đi của kim chọc dưới màn huỳnh quang từ thành bên. Dây dẫn được luồn dễ dàng vào khoang màng ngoài tim, khi luồn nếu chọc vào thành tim.
Có thể bơm cản quang qua kim để đánh giá khoang màng tim và xác nhận vị trí kim trong khoang màng tim hay trong thành tim: thuốc cản quang được pha loãng (wash) nếu chọc đúng trong khoang màng ngoài tim. Cản quang xuất hiện trong tuần hoàn thông qua các buồng tim: đã chọc vào buồng tim.
Đánh giá huyết động toàn diện; ghi áp lực bên trong tim, ngoài màng ngoài tim ít khi thực hiện. Tăng áp lực nhĩ phải sau chọc dịch màng ngoài tim, trong khi áp lực màng ngoài tim tiến về zero là có ý nghĩa lâm sàng.
Cần loại trừ bệnh cơ tim hạn chế hoặc bệnh cấu trúc thất phải.
Hạn chế: phơi nhiễm phóng xạ, phải di chuyển bệnh nhân.
3.2. Siêu âm phổ biến và phù hợp với môi trường phòng cấp cứu và ICU
Siêu âm có thể xác định chính xác điểm chọc dò tốt nhất, có thể tái tạo hình ảnh 3D hoặc thậm chi cho thấy hình ảnh đầu kim đi vào khoang màng ngoài tim.
Có thể bơm cản âm bằng dung dịch nước muối sinh lý lắc kỹ để phản biệt vị trí kim nằm trong khoang màng tim hay trong buồng tim. Nhược điểm: cần người thứ hai hỗ trợ, cửa sổ echo kém ở một số bệnh nhân, khó thực hiện kỹ thuật vô trùng khi thao tác với đầu dò siêu âm.
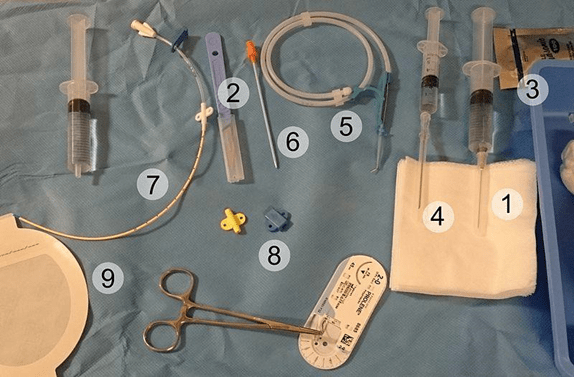
3.3. Dụng cụ và thiết bị
Dụng cụ giống nhau dù dùng phương tiện hướng dẫn nào.
Kim chọc dò dài 8-12 cm và ít nhất từ 16-8G để có thể vừa với dây dẫn 0,035.
Kim chọc dò tủy hoặc sheath polytetrafluoroethylene thích hợp cho chọc dịch màng ngoài tim.
Dao phẫu thuật, gạc, bơm tiêm và khóa ba chạc. Nếu cần dẫn lưu, cần thêm sheath 5-8F, dây dẫn mềm 0,035 và ca-té-te (catheter) có nhiều nòng
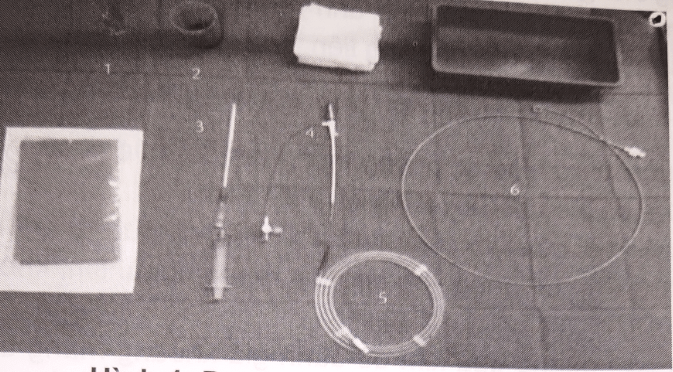
Hình 1: Dụng cụ chọc dịch màng tim
3.4. Các bước chọc dò
3.4.1. Đường tiếp cận
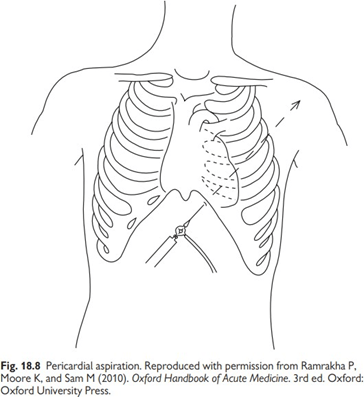
Đường tiếp cận dưới sườn (dưới mũi ức):
– Bệnh nhân nằm ngửa, thư giãn, phần ngực nâng cao vừa phải. Bệnh nhân nặng, khó thở có thể áp dụng tư thế Fowler hoặc thậm chí cho thuốc an thần. Sở xác định mũi ức và bờ dưới sườn trước khi sát trùng và trải khăn.
Vị trí chọc dò là 1-2 cm bên trái mũi ức và 1-2 cm dưới bờ sườn. Những đặc điểm giải phẫu này có thể thay đổi một chút với kích thước và hình thể của ngực.
Gây tê tại chỗ phải được thực hiện thường quy. Mũi kim nên hưởng 45 60° dưới bờ sườn khoảng vài cm, tùy theo độ dày của thành ngực. Sau đó điều chỉnh lại hướng kim bằng cách hạ thấp bơm tiêm và kim gần phía thành bụng tạo góc 15-30°, hướng kim về vai trái (hướng có thể thay đổi tùy thuộc vào phân bố dịch). Vừa đẩy kim vừa hút liên tục. Bơm thuốc tê ngắt quãng trên đường đi của kim. Cuối cùng sẽ có cảm nhận đặc biệt khi xuyên trúng màng ngoài tim.
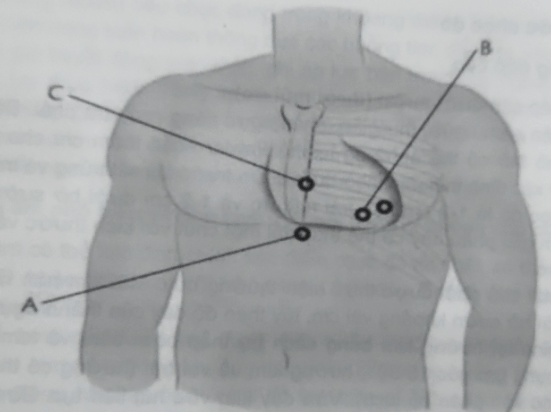
Đường tiếp cận qua thành ngực:
Sử dụng nhiều nhất là tiếp cận từ mỏm tim. Vị trí xác định điểm chọc nên dựa trên siêu âm, vị trí chọc là nơi gần lớp dịch nhất và có lượng dịch nhiều nhất. Thường là giao điểm giữa khoang liên sườn 4-6 và giữa 1/3 ngoài đến 2/3 giữa xương ức và đường nách trước. Càng về phía ngoài càng có nguy cơ gây tràn khí màng phổi, gần giữa hơn thì có nguy cơ đâm vào động mạch vú trong.
Bệnh nhân nằm ngửa hơi nghiêng về bên trái. Bệnh nhân không nên hít sâu và có thể nên nin thở khi đâm kim. Điểm chọc dò ở bờ trên xương sườn để tránh tổn thương bỏ mạch thần kinh. Kim được đầy theo hướng gợi ý của siêu âm và định hướng lại khi cần thiết.
Đường tiếp cận cạnh ức là chọn lựa ít khi được sử dụng. Điểm chọc dò được thực hiện ở khoảng 1-2 cm cách bờ phải hoặc bờ trái xương ức và hướng vuông góc. Tổn thương động mạch vú trong và tràn khí màng phổi là biến chứng dễ gặp của thủ thuật này.

Hình 2. Ba đường tiếp cận chọc dịch màng tim.
- Dưới mũi kiếm hoặc dưới sườn. B. Mỏm. C. Cạnh ức.
Cần loại trừ kim đâm vào buồng tim. Các dấu hiệu gợi ý chọc vào buồng tim là:
- Ngoại tâm thu thất thường xuyên
- Dịch chảy ra theo mạch đập
- Có cục máu đông
- Dịch màu sậm.
Chọc vào thất được xác nhận bằng đường biểu diễn áp lực thất. Tuy nhiên, chọc trúng nhĩ có thể bị bỏ sót bởi vì áp lực nhĩ và áp lực màng ngoài tim gần giống nhau trong chèn ép tim. Có thể thử lại Hct nhanh để so sánh.
3.4.2. Dẫn lưu tràn dịch màng ngoài tim
Một khi chọc dịch đúng vào khoang màng tim, cần hút một lượng dịch để cải thiện lâm sàng của chèn ép tim cấp và/hoặc lấy mẫu xét nghiệm sinh hóa, vi sinh và tế bảo.
Đặt dẫn lưu màng tim được khuyến cáo thay vì rút dịch bằng kim. Điều này cho phép lấy dịch nhiều hơn và tránh tổn thương do đầu kim.
Catheter dẫn lưu có thể đặt bằng kỹ thuật over-the-wire: Luồn dây dẫn mềm 0,035 xuyên qua lòng kim, tạo thành một vòng thấy được trên X-quang.
Dùng dilator 6F và sheath 6F dài 23 cm. Sau đó, đưa catheter pigtail vào khoang màng ngoài tim và kết nối với hệ thống dẫn lưu qua chạc ba. Tiến hành rút hết dịch, Catheter và shoath được giữ sát mặt da. Tránh tháo dịch nhanh nếu lượng dịch lớn (1.000 ml).
3.4.3. Chăm sóc sau thủ thuật
Chọc dịch màng ngoài tìm đơn giản có thể thực hiện tại phòng bệnh thông thường.
Bệnh nhân nặng, thủ thuật khó hoặc trận dịch do biến chứng của những thủ thuật xâm lấn trên tim nên được thực hiện ở khoa hồi sức.
Các triệu chứng thường gặp sau sau chọc dò: đau ngực, tiếng cọ màng tim, sốt nhẹ.
Chụp X-quang ngực sau thủ thuật giúp loại trừ trận dịch và/hoặc tràn khí màng phổi.
Siêu âm sau thủ thuật giúp đánh giá lượng dịch tồn lưu, triệu chứng co thắt và chức năng của tim.
Catheter dẫn lưu nên được lưu cho đến khi lượng dịch < 25 mL/ngày. Để tránh tắc ống dẫn lưu do cục máu đông, cần hút liên tục và flush với saline mỗi 4-6 giờ.
Rút catheter/sheath có thể thực hiện tại giường có gây tê tại chỗ.
Tràn dịch tái phát sớm thường do thủng buồng tim hoặc động mạch vành.
Trong trường hợp này, nên xem xét can thiệp ngoại khoa sau khi điều chỉnh đồng mẫu.
4. BIẾN CHỨNG CỦA CHỌC DÒ MÀNG NGOÀI TIM
Chọc dịch màng ngoài tim là một thủ thuật khá đơn giản và an toàn nếu tôn trọng đúng chỉ định và được huấn luyện tốt. Tuy nhiên, bất kể thủ thuật xâm lấn nào cũng có biến chứng mà thủ thuật viên phải biết chẩn đoán và xử trí kịp thời.
Bảng 2. Biến chứng nghiêm trọng thường gặp nhất của thủ thuật chọc dò màng tim


Chọc vào trong buồng tim: biến chứng thường gặp và nghiêm trọng nhất.
+ Chọc vào thất trái hiếm khi gây chảy máu nghiêm trọng và thường tự giới hạn.
+ Thất phải dễ bị chọc thủng hơn nhưng cũng ít khi gây chảy máu nghiêm trọng.
+ Chọc trung nhĩ phải hiếm gặp nếu nhĩ không lớn hoặc đi qua đường mũi kiếm xương ức. Tuy nhiên, do thành mỏng nên chảy máu không tự giới hạn. Đặt thêm một catheter vào khoang màng tim và điều chỉnh các trị số đông máu về bình thường, rút catheter ban đầu để kiểm tra xem biển chứng chảy máu có thể tự cầm không. Nếu không phải can thiệp phẫu thuật.
Chọc thủng vào mạch vành: là một nguyên nhân khác gây chảy máu nghiêm trọng trong màng ngoài tim. Chẩn đoán xác định bằng chụp mạch vành hoặc phẫu thuật thám sát.
Tràn máu màng phổi: do chọc vào động mạch vú trong hoặc bó mạch gian sườn. Trong trường hợp này, nếu không tự cầm thì phẫu thuật thám sát
Tràn khí màng phổi: hiếm gặp khi tiếp cận qua mũi kiếm xương ức, có thể gặp khi tiếp cận qua thành ngực. Chụp X-quang sau thủ thuật sẽ giúp loại trừ biến chứng này.
Tràn khí màng tim: liên quan đến kỹ thuật không đúng trong quá trình đặt catheter dẫn lưu. Xử trí: hút khí qua catheter/sheath. Khi sẽ được tự hấp thụ nếu lượng không nhiều.
Nhiễm khuẩn màng ngoài tim: hiếm gặp, do thủ thuật không đảm bảo vô trùng
Chọc vào ổ bụng: biến chứng này chỉ gặp khi sử dụng đường tiếp cận dưới sườn. Gan, dạ dày, túi mật hoặc ruột có thể bị chọc thủng.
Khác.
+ Rối loạn chức năng thất trái thoáng qua và phù phổi cấp có thể gặp. Cơ chế chưa rõ. Bệnh nhân nguy cơ cao: bệnh tim cấu trúc trước đó hoặc cần truyền dịch lượng lớn trước khi làm thủ thuật.
+ Dãn và suy thất phải sau thủ thuật thảo lượng dịch lớn.
TÀI LIỆU THAM KHẢO
- Aguasca GM et al. Pericardiocentesis. In: Marco Tubarco, Pascal Vrankx. The ESC Textbook of Intensive and Acute Cardiovascular Care, 2 edition, 2015: 236-241.
- Levine MJ, Lorell BH, Diver DJ, Come PC. Implications of echocardiographically assisted diagnosis of pericardial tamponade incontemporarymedical patients: detection before hemodynamic embarrassment. J Am Coll Cardiol 1991:17:59-65.
- Maisch B, RisticAD, Seferovic PM, Tsang TSM. Interventional pericardiology Pericardial access and drainage: standard techniques. Berlin Heidelberg: Springer, 2011. pp. 33-53. 4. Sobol SM, Thomas HM Jr, Evans RW. Myocardial laceration not demonstratedby continuous electrocardiographic monitoring occurring during pericardiocentesis. N Engl J Med 1975 292:1222-3.