- Home
- Cấp cứu
- ACS Ở Bệnh Nhân Lão Khoa: Không Điển Hình Là Điều Trị Điển Hình Sự Khác Biệt Trong ACS Ở Bệnh Nhân Lão Khoa
ACS Ở Bệnh Nhân Lão Khoa: Không Điển Hình Là Điều Trị Điển Hình Sự Khác Biệt Trong ACS Ở Bệnh Nhân Lão Khoa
TERRENCE MULLIGAN, DO, MPH, FACEP, FAAEM, FACOEP, FIFEM, FNVSHA
Tại sao phải quan tâm đến ACS ở bệnh nhân lão khoa
Thuốc cấp cứu (EM) nhanh chóng trở thành đặc sản của cấp cứu lão khoa. Bạn có thể không nhận ra khi bạn bắt đầu được đào tạo và thực hành cấp cứu rằng tỷ lệ phần trăm của cấp cứu và nhập viện lão khoa từ ED đang phát triển trên toàn thế giới, và bệnh nhân lão khoa, tương tự như câu ngạn ngữ cũ về nhi khoa, không chỉ là “người trưởng thành lớn tuổi.” Bệnh nhân lớn tuổi bị ACS có biểu hiện khác nhau, được đánh giá và điều trị khác nhau, và được cho nhập viện khác với bệnh nhân trẻ. Do đó, các bác sĩ cấp cứu phải tăng kiến thức của họ về những biểu hiện và điều trị các tình trạng đe dọa tính mạng ở bệnh nhân lão khoa và tăng kiến thức về sự khác biệt trong ACS nói riêng ở bệnh nhân lớn tuổi.
Sự khác biệt trong biểu hiện ở bệnh nhân lão khoa bị ACS
Mặc dù số lượng lớn các thông tin được công bố về ACS, nhưng chỉ có một số ít các thử nghiệm lâm sàng lớn được công bố bao gồm các bệnh nhân lão khoa: bệnh nhân lão khoa thường chiếm một số lượng nhỏ không cân đối trong đối tượng nghiên cứu, và kết quả cụ thể theo tuổi thường không được báo cáo. Các cá nhân trên 75 tuổi chiếm 6% dân số Hoa Kỳ nhưng chiếm hơn 60% số ca tử vong do nhồi máu cơ tim.
Trái với “biểu hiện điển hình” của bệnh nhân ACS tuổi trung niên, ACS thực sự là một bệnh của bệnh nhân lão khoa. Xấp xỉ 33% tất cả trường hợp ACS xảy ra ở bệnh nhân lão khoa trên 75 tuổi, và khoảng 80% tử vong do ACS là ở những bệnh nhân lão khoa; tỷ lệ này của ACS lão khoa chỉ có tăng lên.
Trong khi đau ngực là triệu chứng phổ biến nhất của ACS ở tất cả các nhóm tuổi, bệnh nhân ACS lão khoa thường biểu hiện các triệu chứng không điển hình như khó thở, chóng mặt, nhiễm trùng, mất nước, đau bụng và nôn mửa; những điều này càng phức tạp hơn nữa bằng cách đồng thời biểu hiện với những bệnh đồng mắc phổ biến ở bệnh nhân cao tuổi như suy thận, tiểu đường, bệnh mạch máu não, suy tim, và sa sút trí tuệ.
Một sự nghi ngờ cao là cần thiết để chẩn đoán ACS ở người cao tuổi, sự nghi ngờ cần gia tăng khi có các triệu chứng không điển hình và ảnh hưởng của các bệnh đi kèm quan trọng để giảm sự chậm trễ trong chẩn đoán dẫn đến kết cục tồi tệ hơn.
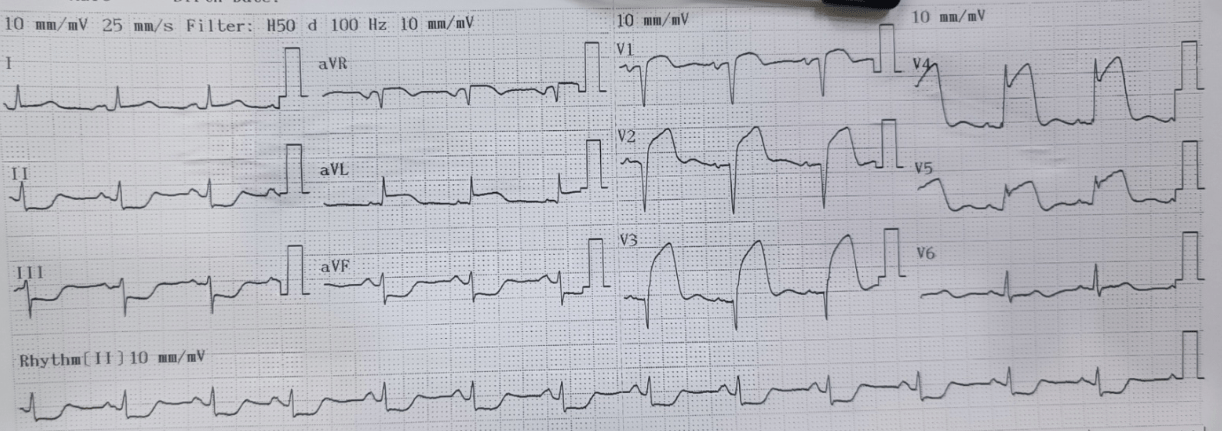
Sự khác biệt về ECG trong ACS ở người cao tuổi
ECG không chẩn đoán được ở 43% bệnh nhân trên 85 tuổi bị NSTEMI so với chỉ 23% bệnh nhân dưới 65 tuổi. Block nhánh trái (LBBB) có ở 34% bệnh nhân trên 85 tuổi bị STEMI so với chỉ 5% ở những bệnh nhân trẻ hơn 65 tuổi khiến chẩn đoán khó khăn hơn. Do bất thường ECG tương đối phổ biến ở người cao tuổi, nên điều đặc biệt quan trọng là lấy ECG cũ bất cứ khi nào có thể để so sánh những dấu hiệu của lần cấp cứu này có thay đổi so với trước đó hay không và có diễn giải cho phù hợp.
Sự khác biệt trong điều trị
Có lẽ vì các biểu hiện không điển hình, chẩn đoán khó khăn, ECG thay đổi, tỷ lệ rủi ro/lợi ích ít rõ ràng hơn, tuổi tác có liên quan đến việc sử dụng thấp hơn các liệu pháp y tế và can thiệp được khuyến cáo trong ACS cho bệnh nhân lão khoa, thậm chí sau khi kiểm soát các triệu chứng không điển hình và ECG biến đổi.
Cụ thể, khả năng điều trị ACS với aspirin và beta-blockers ở bệnh nhân lão khoa giảm tương ứng 15% và 21%, và tăng lên mỗi 10 năm sau 65 tuổi. Mặc dù các nghiên cứu cho thấy rằng lợi ích của liệu pháp bổ trợ (kháng kết tập tiểu cầu, beta-blockers, ức chế men chuyển, và statin) là tuyệt vời, và nếu không tuyệt hơn, thì lợi ích cũng ngang với người trẻ tuổi.
Người lớn tuổi có thể đạt được lợi ích tuyệt đối lớn hơn với một chiến lược xâm lấn sớm so với người trẻ vì nguy cơ có những kết cục bất lợi của họ cao hơn khi điều trị bảo tồn (thường mặc dù tăng rủi ro thủ tục). Tái tưới máu cho STEMI cho thấy lợi ích tử vong rõ ràng so với không tái tưới máu cho đến tuổi 85 và có thể cao hơn. Lựa chọn thuốc tan huyết khối so với can thiệp mạch vành qua da (PCI) dựa trên sự sẵn có, thời gian từ khi khởi phát triệu chứng, nguy cơ và lợi ích, nhưng nói chung, PCI được ưu tiên.
Người lớn tuổi có nguy cơ cao hơn đối với các kết cục bất lợi bao gồm tử vong, chảy máu, suy tim, và các biến chứng cơ học của nhồi máu hơn người trẻ tuổi. Người lớn tuổi có nguy cơ tử vong cao gấp 15 lần từ tuổi 45 đến 85 sau khi điều chỉnh mức độ nghiêm trọng của bệnh.
Nói chung, quyết định điều trị nên dựa nhiều hơn vào sự đánh giá toàn diện về các bệnh đồng mắc, tình trạng chức năng và chất lượng cuộc sống.
ĐIỂM QUAN TRỌNG
- Bệnh nhân lão khoa bị ACS vào ED cho thấy sự khác biệt đáng kể trong triệu chứng, chẩn đoán, điều trị và bố trí khi so sánh với bệnh nhân trẻ hơn. Nói chung, bệnh nhân lớn tuổi có nhiều khả năng:
- Biểu hiện các triệu chứng không điển hình như khó thở, nôn mửa và/hoặc đau bụng;
- Có nhiều khả năng biểu hiện các bệnh đồng mắc đáng kể, điều này có thể che giấu hoặc làm phức tạp chẩn đoán;
- Có nhiều khả năng có NSTEMI và / hoặc LBBB trên ECG;
- Ít có khả năng nhận được liệu pháp điều trị và can thiệp thích hợp, mặc dù tăng khả năng lợi ích;
- Có nhiều khả năng bỏ sót chẩn đoán và được điều trị không thích hợp.