Phân tích sóng Cooximetry – máy đo nồng độ oxy máu
John B. Carter
Một bệnh nhân giai đoạn tiền phẫu có dấu hiệu sinh tồn.
HR 102 BP 135/88 RR 22 SaO2 89%.
Cho thở O2 6 L/min qua mask không thấy cải thiện. ABG: pH 7.42 PaO2 206 PaCO2 35 SaO2 100%.
Bệnh nhân không có triệu chứng nhưng có tím tái, khám toàn thân bình thường
Câu hỏi
1. Tại sao bão hòa O2 khác nhau giữa máy đo oxy xung và khí máu?
2. Máy đo oxy máu (cooximetry) có tác dụng gì?
3. Những thay đổi của hemoglobin như nào được phát hiện qua cooximeter?
4. Mô tả bệnh sinh và xử trí methemoglobinemia (MetHb).
5. Mô tả bệnh sinh và xử trí carboxyhemoglobinemia (COHb).
1.
Có 3 cách khác nhau xác định bão hòa oxy của máu. Các kết quả có thể thay đổi chấp nhận được ở người khỏe mạnh nhưng khác nhau ở bệnh nhân có rối loạn hb máu
(a) Máy đo oxy xung sử dụng định luật Beer-Lambert, cho rằng hấp thu bước sóng ánh sáng tỷ lệ với độ dày dung dịch. Oxyhemoglobin (O2Hb) và deoxyhemoglobin (HHb) có phổ hấp thu ánh sáng khác nhau. Oxyhemoglobin (O2Hb) hấp thụ ánh sáng ở bước sóng 940 nm và deoxyhemoglobin (HHb) ở bước sóng 660 nm, và tỷ số hấp thụ ánh sáng ở bước sóng 660 nm/ 940 nm xác định độ bão hòa, sử dụng công thức áp dụng với người khỏe mạnh. SaO2 giả định chỉ có O2Hb và HHb, do đó
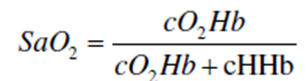
cO2HB có hàm lượng của oxy Hb và cHHb là deoxy Hb. Nó sẽ không chính xác nếu có hb bất thường như sự có mặt của methemoglobin (MetHb) và carboxyhe- moglobin (COHb). MetHb hấp thụ được cả ở bước sóng 660 và 940 nm. COHb hấp thu ở bước sóng 940 nm, tương tự O2Hb.
(b) Trong phân tích khí máu động mạch (ABG), độ pH và áp lực riêng phần của oxy trông máu được định lượng và bão hòa tính theo đường cong phân ly oxy chuẩn
(c) Máy đo nồng độ oxy máu – Cooximetry cũng sử dụng định luật Beer-Lambert. Sử dụng tổ hợp nhiều bước sóng ánh snags, nồng độ của O2Hb à Hb khác xác định bởi sự hấp thụ tại các bước sóng khác nhau (Fig. 9.1). Điều này cho phép tính toán phân đoạn SaO2 hoặc % oxyhemoglobin trong tổng hb gồm cả mẫu hb bất thường
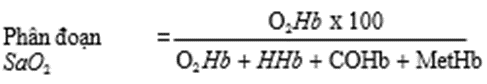
Máy đo nồng độ oxy máu của bệnh nhân này là 70% O2Hb, 29% MetHb, và 1% COHb; do đó, phân đoạn SaO2 sẽ chỉ là 70%. Chỉ 70% Hb là có khả năng vận chuyển O2 [1].
2.
Máy đo nồng độ oxy có thể chỉ định nếu tím tái hoặc hạ oxy máu đo bởi máy đo oxy xung không cải thiện chỉ số sau cho thở O2 hoặc nếu có sự khác biệt giữa Sp02 và PaO2 đo bởi ABG.cũng chỉ định nếu có nghi ngờ tiếp xúc với khí carbon monoxide. Máy đo nồng độ oxy máu hấp thu tại nhiều bước sóng và có thể đo nồng độ của nhiều loại hb khác nhau. Có thể đo được hb bất thường như COHb và tổng lượng hb toàn phần.
3.
Máy đo nồng độ oxy máu đo độ hấp thụ trên 2 bước sóng từ tối thiểu là 6 tới tối đa 128. Phân đoạn HHb, O2Hb, COHb, và MetHb là
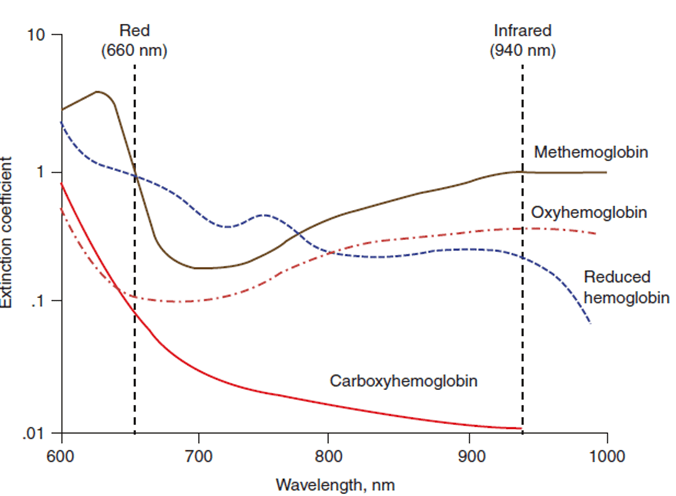
Fig. 9.1 phổ hấp thụ của oxyhemoglobin, giảm hemoglobin, carboxyhemoglobin, và methemoglobin. Jubran. Critical Care.2015.19:272 (Open Access under terms of the Creative Commons Attribution License)
Chỉ số thường đo. Máu động hoặc tĩnh mạch đều dùng được. quan trọng cần nhớ là sự khác nhau giữa Sp02 và phân đoạn oxyhemoglobin trong trường hợp có tăng COHb or MetHb.
4.
Trường hợp methemoglobin có lượng sắt bình thường (Fe++) trong hemoglobin (Hb) sẽ bị oxy hóa thành ferric (Fe+++) là trạng thái không thể gắn oxy hay dịch chuyển đường cong phân ly oxy qua trái. Tự chuyển Hb qua MetHb xảy ra tự phát với nồng độ bình thường <2%. Điều này được giữ cân bằng bởi khả năng chuyển ngược trở lại trạng thái sắt 2 nhờ cytochrome b5 reductase; thay thế 1 NADPH bởi G6PD trong hồng cầu, cần electron ngoại sinh như methylene blue. Methemoglobin có thể do di truyền nhưng thường gặp do mắc phải hơn
Các chất có thể gây ra methb gồm:
Với nồng độ MetHb cao, máy đo oxy xung sẽ vượt quá 85%; đường cong phân lý O2 chuyển dịch qua trái. Phân đoạn oxyhemoglobin sẽ thấp hơn so với SaO2. Khi mắc phải –cấp tính, MetHb <20% có thể không có triệu chứng. Triệu chứng bao gồm đau đầu, mệt, khó thở và ngủ lịm. với nồng độ >40%, rối loạn ý thức, co giật thậm chí tử vong. Chẩn đoán nên cân nhắc nếu đo oxy xung thấy hơn )2 đo bằng ABG. Điều này sẽ xác nhận bởi máy đo oxy trong máu -cooximetry.
|
Dapsone |
Aniline dyes |
|
Benzocaine |
Primaquine |
|
Lidocaine |
Chloroquine |
|
Prilocaine |
Sulfonamides |
|
Inhaled nitric oxide |
Chlorates |
|
Nitrites |
Benzene derivatives |
|
Nitroglycerin |
Methylene blue |
Xử trí bằng cách xác định và ngừng thuốc gây ra và truyền methylene blue (MB) 1 – 2 mg/kg IV trong 5 min. Thường sẽ đáp ứng rất nhanh và MB lặp lại sau 1h nếu vẫn còn MetHb. MB sẽ không hiệu quả và nên tránh với người thiếu men G6PD. Nếu chống chỉ định dùng MB, ascorbic acid có thể dùng với liều 300–1000 mg/day uống. Điều trị hỗ trợ gồm thở máy, thở oxy liều cao và trao đổi máu [2].
5.
Ngộ độc Carbon monoxide thường gặp do cháy nhà, máy sưởi bị hỏng, khí thải. Có thể do tiếp xúc cấp hoặc mạn. Ngộ độc carbon monoxide do thày thuốc do phản ứng của thuốc mê bốc hơi có halogen, đặc biệt desflurane và isoflurane với vôi soda hoặc baralyme. Điều này thường xảy ra vào sáng thứ 2 sau khi oxy rời khỏi dòng chảy đi qua máy thở làm khô ống đựng chất hấp thụ [3]. Carbon monoxide có ái lực với Hb gấp 200 lần so với O2; do đó với nồng độ thấp có thể gây sản xuất đáng kể COHb. COHb thường là 0–2% ở người không hút thuốc và tới 9% ở người có hút thuốc. Nồng độ COHb cao làm giảm oxy được vận chuyển vào máu và sẽ gây “giả cao” khi máy đo oxy xung đọc. CO gây đáp ứng viêm và gắn với cytochrome c oxidase tại ty thể, làm giảm hô hấp tế bào. Triệu chứng sớm như xuất hiện vấn đề thần kinh, giảm nhận thức, rối loạn chức năng tim mạch và nhiễm toan. Triệu chứng không đặc hiệu từ nhẹ như đau đầu tới nặng như lú lẫn, mất ý thức và tử vong
Xử trí cho thở 100% O2 liều cao. Điều này giúp đẩy nhanh quá trình giải phóng CO từ Hb. Oxy cao áp có thể dùng để giảm di chứng thần kinh nếu COHb > 25% [4].
References
1. Haymond SC, Cariappa R, Eby C. Laboratoryassessmentofoxygenationin Methemoglobinemia. Clin Chem. 2005;51(2):434–44.
2. Prchal J. Clinical features, diagnosis, and treatment of Methemoglobinemia. UpToDate 2015.
3. Weaver L. Carbon monoxide Poisoning. NEJM. 2009;360(12):1217–25.
4. Berry P. Severe carbon monoxide poisoning during Desflurane anesthesia. Anesth. 1999;90(2):613