Phân tích CXR III
Abbreviations
AV block Atrioventricular block
BiV ICD Biventricular implantable cardio-defibrillator
CHF Congestive heart failure
CXR Chest x-ray
EF Ejection fraction
EKG Electrocardiogram
EP Electrophysiology dept
ICD Implantable cardio-defibrillator
PEA Pulseless electrical activity
VT/VF Ventricular tachycardia/ventricular fibrillation
Bệnh nhân nữ 65 tuổi sau tai nạn xe máy vào cấp cứu vì gãy hở chi dưới, bệnh nhân nói bà bị “bệnh tim” nhưng không có dấu hiệu của suy tim. ECG có QRS rộng và máy tạo nhịp 2 buồng. CXR bên dưới (See Fig. 46.1).
1. Thiết bị nào thấy trên hình?
2. Chỉ định đặt máy trợ tim?
3. Tác dụng của việc đặt nam châm lên trên thiết bị (máy tạo nhịp và/hoặc ICD)?
4. Trong phòng mổ, bạn đặt 1 nam châm lên trên máy trợ tim. Bệnh nhân xuất hiện mất mạch khi ptv sử dụng dao điện được 1 lúc. Chẩn đoán của bạn?
5. Ảnh hưởng của dao điện, xạ trị và RF với máy tạo nhịp và ICD?
6. Những biện pháp bạn sẽ làm để đảm bảo thiết bị hoạt động ổn định trong ca mổ?
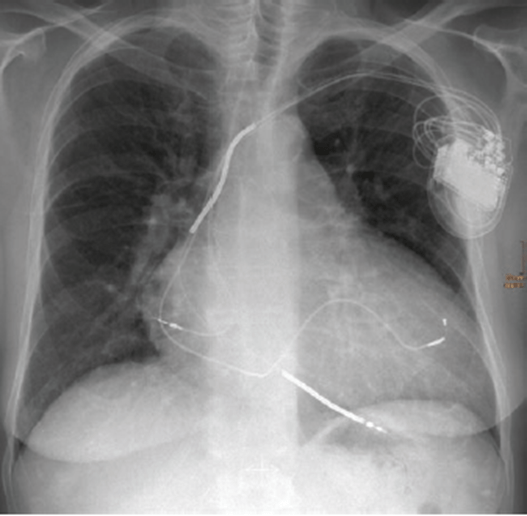 Fig. 46.1 Anterior posterior chest x-ray showing a cardiac device
Fig. 46.1 Anterior posterior chest x-ray showing a cardiac deviceTrả lời
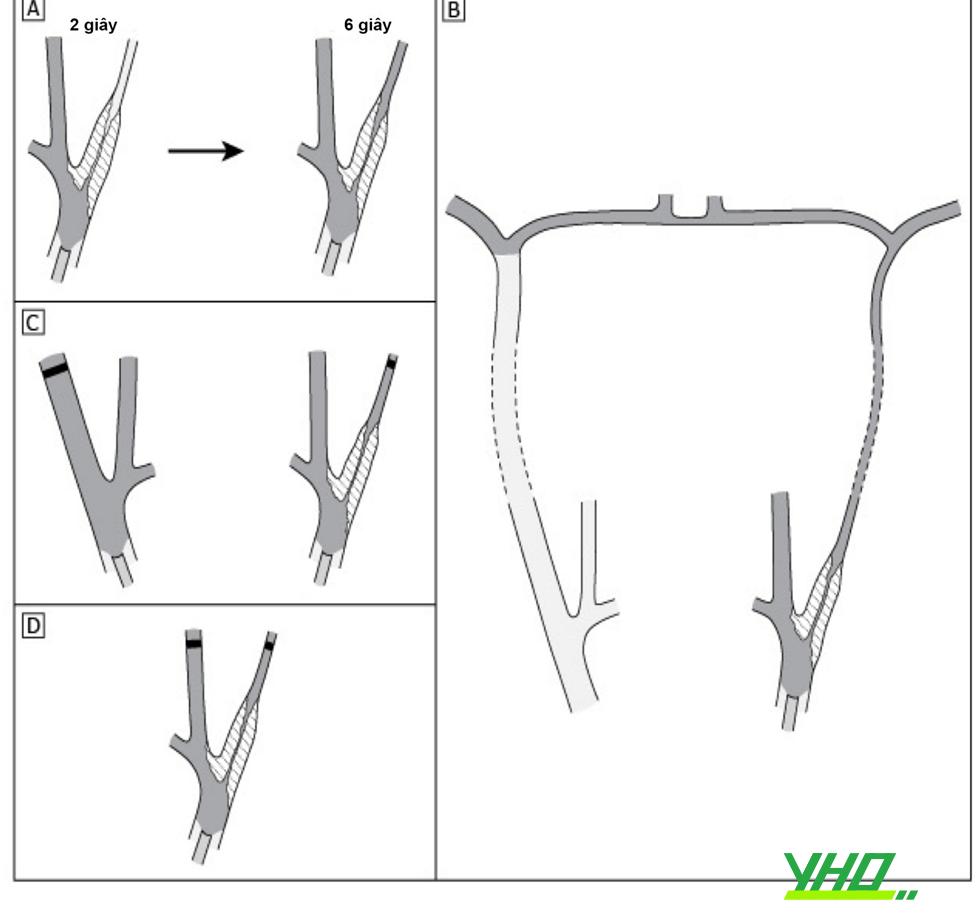
1. Bệnh nhân có thiết bị khử rung tim 2 buồng thất (BiV ICD) [1].
(a) XQ có máy tạo nhịp sẽ thấy hình ảnh (See Fig. 46.2):
• Kích thước nhỏ hơn
• Có dây điện cực vào thất (đường kính ổn định)
• Có hoặc không dây điện cực vào nhĩ phải hoặc xoang vành
(b) Hình ảnh XQ của ICD gồm (See Fig. 46.3):
• Kích thước lớn hơn
• Dây điện cực vào thất phải rõ hơn. Gồm 2 đoạn kim loại dọc theo chiều dài dây điện cực ICD
(c) Hình ảnh trên XQ của BiV ICD (See Fig. 46.4):
• Kích thước lớn hơn
• Dây điện cực vào thất phải rất rõ
• Điện cực nhĩ phải
• Điện cực xoang vành
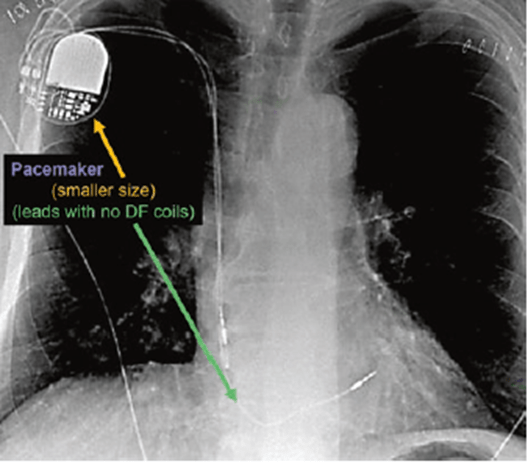 Fig. 46.2 Anterior posterior chest x-ray showing a pacemaker
Fig. 46.2 Anterior posterior chest x-ray showing a pacemaker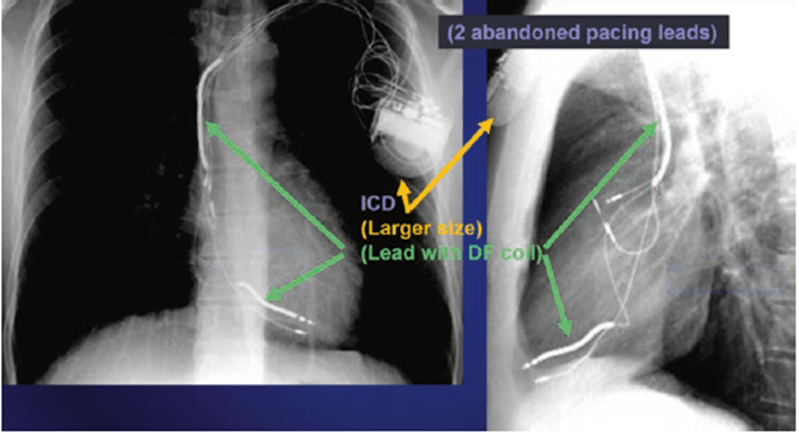 Fig. 46.3 Anterior posterior and lateral chest x-ray showing an ICD
Fig. 46.3 Anterior posterior and lateral chest x-ray showing an ICDID của hãng sản xuất cũng có thể thấy trên phim CXR (See Fig. 46.5).
2. Chỉ định đặt thiết bị hỗ trợ tim [2]:
(a) Máy tạo nhịp:
• Bệnh nhân có rối loạn chức năng nút xoang có triệu chứng và mạch chậm
• Bệnh nhân có block AV3
• Hội chứng tăng nhạy cảm xoang cảnh và ngất do thần kinh-tim
(b) ICD:
• Bệnh nhân có nguy cơ đột tử do tim: tiền sử VT hoặc rung thất, giảm EF [3]
• Hội chứng QT dài
• Bệnh cơ tim phì đại
• Loạn sản thất phải
• Ghép tim
• Bệnh lý như rung thất vô căn, hội chứng QT ngắn, hội chứng brugada và VT đa hình do tăng catecholamine
(c) BiV ICD:
• Điều trị rối loạn chức năng thất trái và suy tim, có kéo dài thời gian dẫn truyền tại thất và suy tim có triệu chứng
• Ở bệnh nhân cần tạo nhịp thất kèm EF thấp:
– Tạo nhịp RV ở bệnh nhân có EF thấp làm tăng tỷ lệ nhập viện ở bệnh nhân suy tim mạn và tử vong
• Điều trị tái đồng bộ tim [4]:
– Cải thiện khả năng gắng sức và tỷ lệ tử vong. – Tạo nhịp liên tục giữ huyết động ổn định hơn
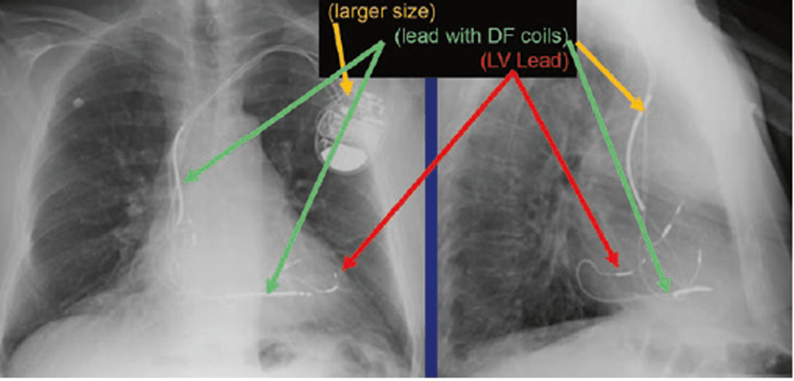 Fig. 46.4 Anterior posterior and lateral chest x-ray showing a BiV ICD
Fig. 46.4 Anterior posterior and lateral chest x-ray showing a BiV ICD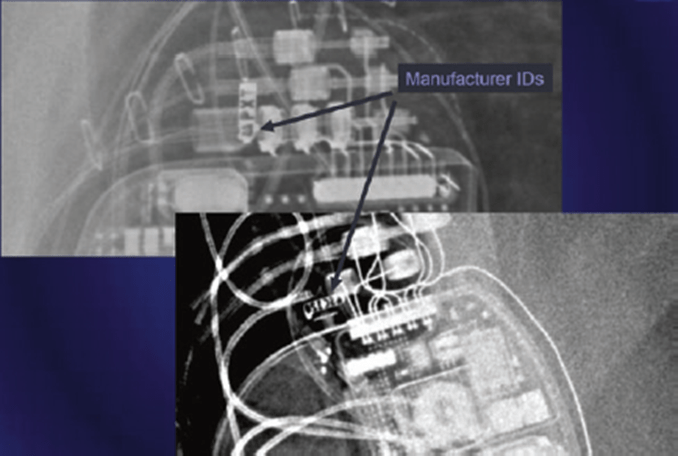 Fig. 46.5 Magnified view of a chest x-ray showing manufacturer ID of a cardiac implantable electronic device
Fig. 46.5 Magnified view of a chest x-ray showing manufacturer ID of a cardiac implantable electronic device3. Ảnh hưởng của nam châm tới thiết bị [5]:
(a) Máy tạo nhịp:
• Ngừng nhịp nội tại.
• Tạo nhịp ở chế độ không đồng bộ: tần số phụ thuộc hãng sản xuất và thời lượng của pin, nếu thời lượng của pin thấp, tần số có thể không đủ để phẫu thuật
• Tắt chế độ “đáp ứng tần số”
(b) ICD:
• Khác nhau tùy thiết bị và cài đặt chương trình của máy.
• Nói chung nó tắt phát hiện nhịp nhanh và xử trí nhịp nhanh
• Nó không ảnh hưởng tới máy tạo nhịp. bệnh nhân phụ thuộc máy tạo nhịp do nguy cơ nhiễu điện hoặc trục trặc tốt nhất nên cài đặt lại để giải quyết được cả nhịp chậm và nhịp nhanh
4. Bệnh nhân này có đặt BiV ICD, EF thấp và phụ thuộc máy tạo nhịp. sử dụng nam châm ngăn phát hiện ra loạn nhịp nhanh. Máy tạo nhịp bị ức chế nếu sử dụng dao điện đốt kéo dài. Nếu máy tạo nhịp bị ức chế kéo dài sẽ kéo dài thời gian vô tâm thu dẫn tới PEA
5. Máy tạo nhịp [1, 6]:
(a) Dao điện:
• Cảm nhận sai hoạt động nội tại do ức chế không thích hợp hoạt động của máy tạo nhịp
– Rõ rệt hơn với dao đơn cực
– Hay gặp hơn với phẫu thuật vùng trên thắt lưng
(b) Xạ trị:
• Có thể reset máy khi để gần thiết bị
(c) Radiofrequency – sóng tần số radio:
• Dao điện có thể gây sóng điện từ ức chế hoạt động của máy tạo nhịp thường gặp với phẫu thuật trên vùng hông
• Có thê reset máy hoặc hỏng bộ phận phát điện hoặc điện cực
ICD:
(b) Dao điện:
• Cảm biến sai hoạt động nội tại dẫn tới cảm nhận sai tình trạng loạn nhịp
– thường gặp hơn với dao điện đơn cực
• Có thể reset lại máy
(c) Xạ trị:
• Có thể reset máy khi để gần thiết bị
(d) Sóng tần số radio:
• Sóng điện từ có thể gây cảm nhận không đúng về tình trạng loạn nhịp
• Có thể gây reset lại máy hoặc hỏng bộ phận phát điện hoặc điện cực
6. Khi gặp bệnh nhân có đặt máy cần [1, 5]:
(a) Xác định dạng thiết bị máy (xem trả lời câu hỏi 1) và thu thập thông tin nhiều nhất có thể
• Có tiền sử ngừng tim, loạn nhịp or VT/VF?
• Tiền sử bệnh
• Hãng sản xuất
(b) Dạng máy: vị trí đặt và có bị nhiễu điện từ?
(c) Đặc điểm bệnh nhân:
• Phụ thuộc máy:
– Thường phát hiện nhờ monitor hoặc ECG. Nếu không thấy vạch nhịp (spike) thường không phụ thuộc máy
– Nếu có vạch nhịp trước tất cả sóng P và/hoặc QRS cho thấy phụ thuộc máy tạo nhịp
• Buồng tim được tạo nhịp
• Có EF thấp?
(d) Trường hợp khẩn cấp
• Mổ phiên:
– Liên hệ hãng máy, loại máy tạo nhịp nên kiểm tra mỗi năm và ICD thì mỗi 6 tháng
– Làm theo khuyến cáo
• Mổ cấp cứu
(1) Khuyến cáo chung:
a. Phải có nam châm ngay lập tức
i. Nếu không thể có nam châm, phải gọi EP – điện sinh lý để cài đặt lại máy trước khi mổ
b. Theo dõi bệnh nhân với monitor biến thiên thể tích (plethysmography) hoặc động mạch xâm lấn.
i. Tất cả dạng monitor khác đều không tin cậy do bị nhiễu bởi sóng điện từ.
c. Tạo nhịp qua da và miếng dán khử rung cần đặt sẵn (trước/sau).
d. Đánh giá lại máy tạo nhịp hoặc ICD trước khi tiến hành phẫu thuật.
e. Bệnh nhân đặt ICD nên theo dõi bằng monitor trong suốt ca mổ trong khi nó bị bất hoạt
f. Nếu có bất kỳ thiết bị đặc biệt nào cần dùng trong phẫu thuật, phải theo dõi suốt bệnh nhân tới khi máy được cài đặt lại
(2) Khuyến cáo với bệnh nhân- không phụ thuộc máy tạo nhịp
a. Không đặt ICD:
i. Nếu trường mổ không nằm trong phạm vi 6 inches (15 cm) của máy, không cần phải làm gì
ii. Nếu nằm trong phạm vi 6 inches của máy, cần đặt nam châm hoặc cài lại máy ở chế độ không đồng bộ (AOO, VOO, DOO).
b. Có đặt ICD or BiV ICD t:
i. Đặt nam châm để ngừng phát hiện loạn nhịp nhanh
ii. Nếu không thể đặt nam châm hoặc phẫu thuật trong vòng 6 inches của máy hoặc phâũ thuật tim/lồng ngực, bạn phải gọi chuyên gia của máy tắt phát hiện loạn nhịp nhanh để tránh tự phóng điện trong khi mổ
(3) Khuyến cáo với bệnh nhân – phụ thuộc máy tạo nhịp
a. Không đặt ICD:
i. Dùng dao điện trong thời gian ngắn mỗi lần đốt điện
ii. Đặt nam châm lên máy trong ca mổ không nằm trong phạm vi 6 inches (15 cm) của máy
iii. Nneeuskhoong thể có nam châm hoặc mổ trong vòng 6inches của máy cần gọi chuyên gia cài lại máy để chế độ không đồng bộ
b. Có đặt ICD or BiV ICD:
i. Dùng dao điện thời gian ngắn mỗi lần đốt điện
ii. Nếu phẫu thuật không trong phạm vi 6 inches của máy, đặt nam châm lên trên để tránh nhầm đang loạn nhịp mà “xử” luôn, liên hệ chuyên gia cài lại máy ở chế độ không đồng bộ
iii. Nếu không có nam châm hoặc trong phạm vi 6 inches, liên hệ với chuyên gia cài lại máy ở chế độ không đồng bộ để tránh nhiễu điện và nhầm có loạn nhịp nhanh mà phóng điện không cảnh báo trước trong khi mổ
References
1. Aguilera AL, Volokhina YV, Fisher KL. Radiography of cardiac conduction devices: a compre- hensive review. Radiographics. 2011;31(6):1669–82. doi:10.1148/rg.316115529.
2. Epstein AE, DiMarco JP, Ellenbogen KA, Estes NA 3rd, Freedman RA, Gettes LS, et al. 2012 ACCF/AHA/HRS focused update incorporated into the ACCF/AHA/HRS 2008 guidelines for device-based therapy of cardiac rhythm abnormalities: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2013;61(3):e6–75. doi:10.1016/j.jacc.2012.11.007.
3. Moss AJ, Zareba W, Hall WJ, Klein H, Wilber DJ, Cannom DS, et al. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med. 2002;346(12):877–83. doi:10.1056/NEJMoa013474.
4. Cleland JG, Daubert JC, Erdmann E, Freemantle N, Gras D, Kappenberger L, et al. The effect of cardiac resynchronization on morbidity and mortality in heart failure. N Engl J Med. 2005;352(15):1539–49. doi:10.1056/NEJMoa050496.
5. Crossley GH, Poole JE, Rozner MA, Asirvatham SJ, Cheng A, Chung MK, et al. The Heart Rhythm Society (HRS)/American Society of Anesthesiologists (ASA) Expert Consensus Statement on the perioperative management of patients with implantable defibrillators, pace- makers and arrhythmia monitors: facilities and patient management this document was devel- oped as a joint project with the American Society of Anesthesiologists (ASA), and in collaboration with the American Heart Association (AHA), and the Society of Thoracic Surgeons (STS). Heart Rhythm. 2011;8(7):1114–54. doi:10.1016/j.hrthm.2010.12.023.
6. Costa A, Richman DC. Implantable devices: assessment and perioperative management. Anesthesiol Clin. 2016;34(1):185–99. doi:10.1016/j.anclin.2015.10.014.