Phân tích sóng điện não đồ EEG
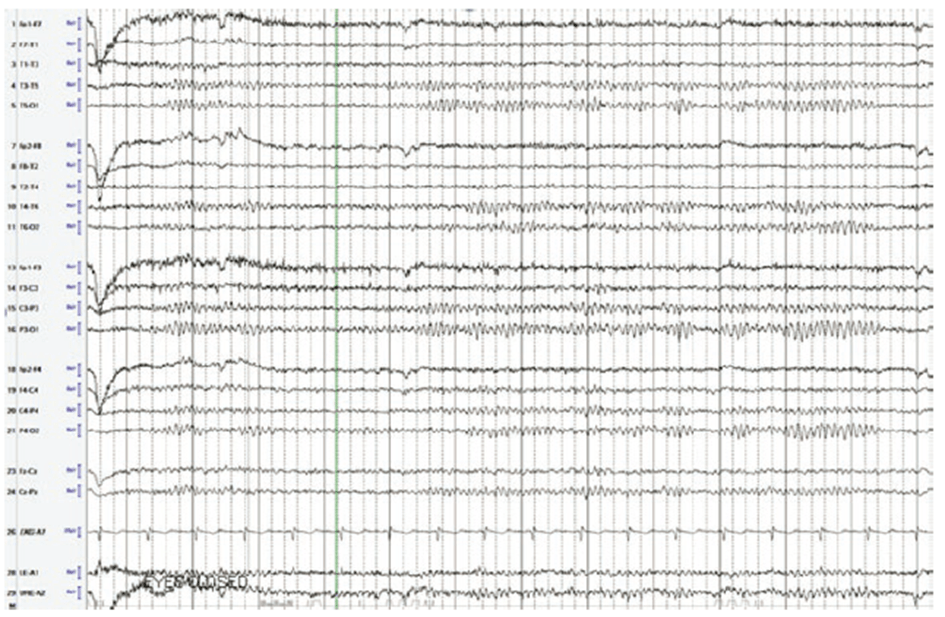
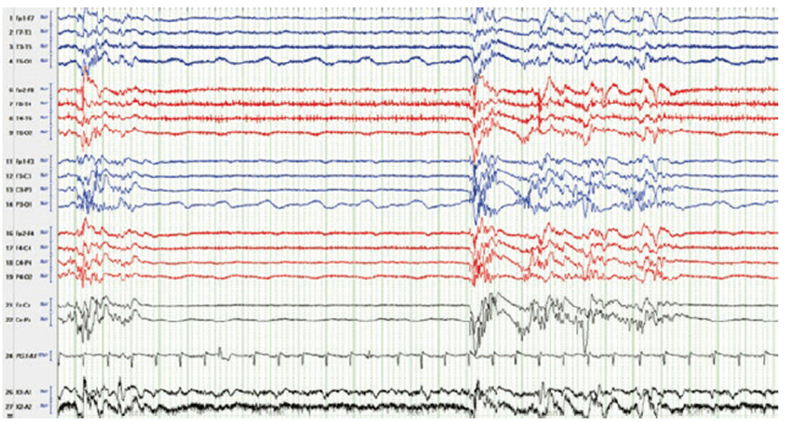
Fig. 11.2
Câu hỏi
1. Hình. 11.1 thể hiện điều gì? Mô tả đặc điểm của các dạng sóng EEG khác nhau.
2. Mô tả các kênh (Channel) và nhãn (label) của chúng.
3. Xác định 1 số dạng sóng ưu thế thấy ở Fig. 11.1.
4. Fig. 11.2 cho thấy điều gì? Vai trò của dạng sóng EEG với bác sĩ gây mê?
1.
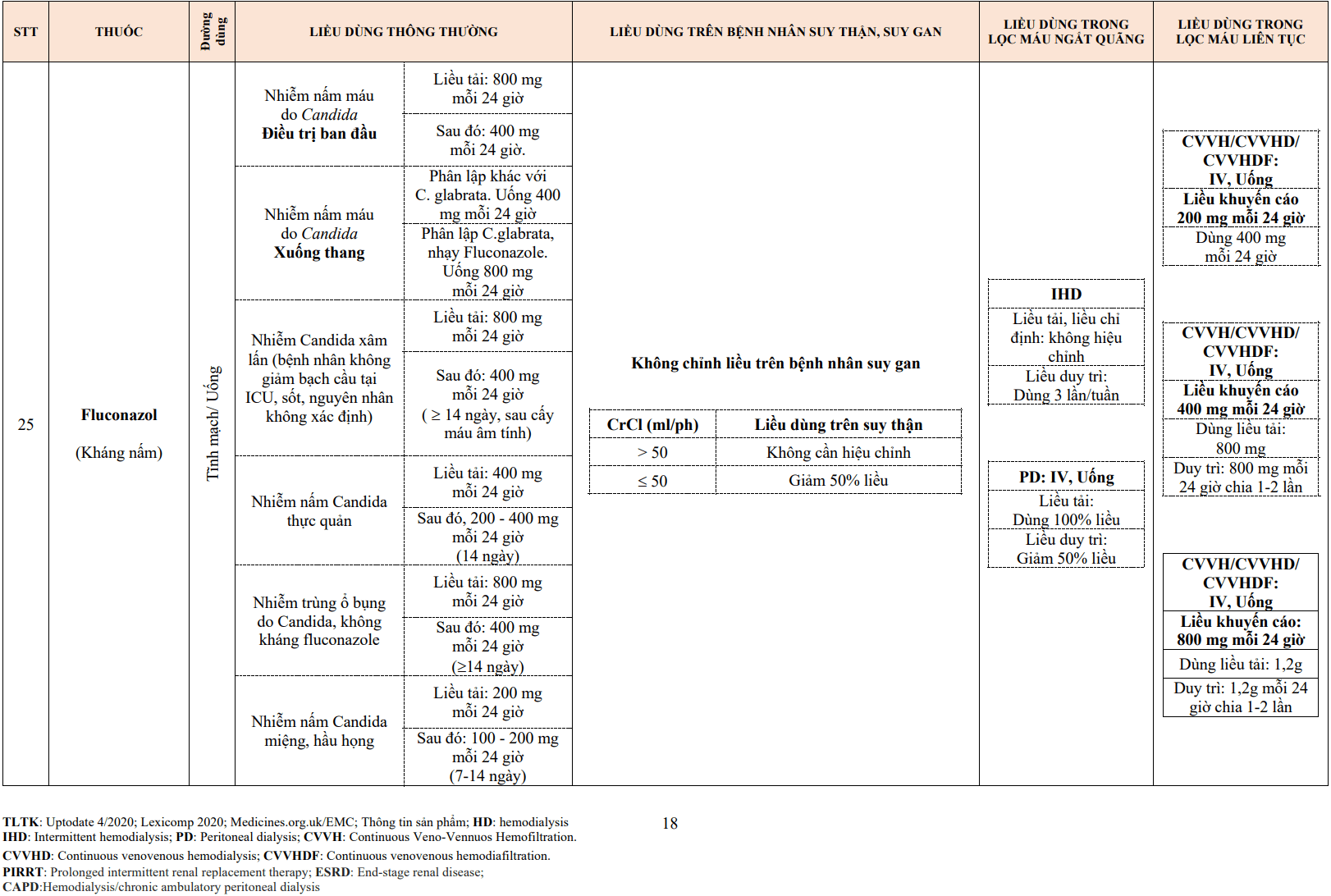
Đây là bản ghi 2 bên, nhiều channel ghi EEG, hiển thị dạng sóng bình thường. tín hiệu EEG xuất phát từ tế bào tháp của vỏ não. Mỗi điện cực EEG có thể bắt được hoạt động điện của 1 ô vuông vỏ não. Vì lý do này, nhiều điện cực ghi đồng thời 1 số channel sẽ cùng ghi 1 hoạt động điện của não. Tín hiệu EEG được 4 phân loại thành 4 dải tần số. Gồm alpha (8–13 Hz), beta (>13 Hz), theta (4–7 Hz), và delta (<4 Hz) [1]. ở người không gây mê, EEG bình thường thể hiện 1 trong 4 dạng sóng này. Tuy nhiên, vị trí ghi (vd ghi ở sau hoặc trước), tuổi của bệnh nhân, và tình trạng ý thức là các yếu tố quan trọng xác định các dải tần số cho biết EEG có bình thường hay không
2.
Điện cực EEG đặt chính xác vào các vị trí xác định chuẩn. phương pháp thường dùng nhất gồm 10–20 hệ thống gồm 21 điện cực. Đa số điện cực được dán nhãn bởi 1 chữ cái sau đó là 1 số. Chữ cái chỉ vị trí ở xương sọ: trán (f), thái dương (P), trước trán (Fp), thái dương (T), đỉnh (O), và trung tâm (c). Các điện cực nhĩ (a) thường dùng làm điểm tham chiếu. số chăn và lẻ đi sau để chỉ vị trí bên phải hay trái tương ứng. Số càng nhỏ, vị trí điện cực càng gần đường giữa. Điện cực đường giữa có ký hiệu “z” trước con số (e.g., Fz là điện cực phía trước đường giữa). Các ký hiệu của các kênh riêng lẻ thể hiện điện cực hoạt động theo sau là điện cực tham chiếu. Nếu cả 2 đều là điện cực hoạt động, đó là lưỡng cực (e.g., Fp1-F7). Ở hình trên cùng, có 20 channel sắp xếp theo kiểu sau: 5 ở bán cầu trái (bắt đầu Fp1-F7), 5 ở bán cầu phải (Fp2-F8), 4 ở bán cầu não phải (Fp1-F3), 4 ở bán cầu não phải (Fp2-F4), và 2 ở đường giữa (Fz-Cz và Cz-Pz). Ngoài ra còn 1 chuyển đạo EKG (để loại trừ nhiễu) và 2 điện cực hốc mắt để đánh giá yếu tố đóng/mở mắt
3.
Các tần số sóng beta và alpha chiếm ưu thế ở hình. 11.1. các đường thẳng đứng trong khoảng 1s rất quan trọng để xác định tần số. Ở channel trán (e.g., Fp1-F7), các sóng có điện thế thấp thường lớn hơn 13 Hz (i.e., hơn 13 sóng nhỏ giữa 2 đường dọc). đây là các sóng beta. Mặt khác, ở các channel phía sau (e.g., T5-O1) hiển thị các sóng ưu thế với điện thế cao tần số từ 8–13 Hz. Điện cực ở ổ mắt (2 channel cuối) ở gần mắt. Đây là dạng bình thường (i.e., các sóng alpha ở channel sau) ở người khỏe mạnh, đang tỉnh mà mắt nhắm. Có sự đối xứng giữa các channel giữa 2 bán cầu trái và phải. Do đó, đây là EEG bình thường.
4.
Figure 11.2 cho thấy các hoạt động rời rạc với sóng đẳng điện, thường gọi là dạng bùng nổ- ức chế. Có thể gặp sau dùng liều cao thuốc mê (i.e., do thày thuốc) hoặc do quá trình bệnh lý. Các thuốc bốc hơi (e.g., isoflurane, sevo- flurane) có thể gây dạng bùng nổ – ức chế ở liều cao hơn khoảng 1.3 MAC [2]. Tuy nhiên, ở bệnh nhân cao tuổi hoặc bệnh nhân có bệnh hệ thống nặng kèm theo, dạng bùng nổ – ức chế có thể gặp quang ngưỡng 1 MAC (chỉnh liều) [3]. Trong số các thuốc mê tĩnh mạch barbiturates, propofol, và etomidate có thể dẫn tới dạng sóng bùng nổ- ức chế với nồng độ thuốc cao trong huyết tương. Dạng này có thể vô tình quan sát thấy trong 1 thời gian ngắn khi gây mê. Tuy nhiên nó có thể cần chú ý đặc biệt nếu cần bảo vệ não trong quá trình mổ vì nguy cơ thiếu máu cục bộ não, 1 ví dụ là khi kẹp phình mạch não. Thường phải truyền liên tục pentobarbital. Dạng sóng bùng nổ – ức chế thứ phát sau đó thường đáng ngại và gặp ở những bệnh nhân nguy kịch với tình trạng thiếu oxy và tụt huyết áp [4].
References
1. Purdon PL, Sampson A, Pavone KJ, Brown EN. Clinical electroencephalography for anesthe- siologists: part I: background and basic signatures. Anesthesiology. 2015;123(4):937–60. doi:10.1097/ALN.0000000000000841.
2. Pilge S, Jordan D, Kreuzer M, Kochs EF, Schneider G. Burst suppression-MAC and burst suppression-CP50 as measures of cerebral effects of anaesthetics. Br J Anaesth. 2014;112(6):1067–74. doi:10.1093/bja/aeu016.
3. Purdon PL, Pavone KJ, Akeju O, et al. The ageing brain: age-dependent changes in the electro- encephalogram during propofol and sevoflurane general anaesthesia. Hemmings HC, ed. Br J Anaesth. 2015;115(Suppl 1):i46–57. doi:10.1093/bja/aev213.
4. Myles PS, Daly D, Silvers A, Cairo S. Prediction of neurological outcome using bispectral index monitoring in patients with severe ischemic-hypoxic brain injury undergoing emergency surgery. Anesthesiology. 2009;110(5):1106–15. doi:10.1097/ALN.0b013e31819daef6.