5 Dạng ecg bạn phải biết
Điện tâm đồ (ECG) là một trong những thăm dò chẩn đoán hữu ích nhất với hội chứng mạch vành cấp (ACS) và nhồi máu cơ tim cấp tính (AMI). Phương pháp giảng dạy cổ điển là nhồi máu cơ tim cấp có ST chênh (STEMI) được định nghĩa là các triệu chứng phù hợp với hội chứng mạch vành cấp tính (ACS) + ST chênh lên tại điểm J trong ít nhất 2 chuyển đạo liên tiếp 2mm (0,2mV) ở nam giới hoặc ít nhất 1.5mm ở phụ nữ trong V2 – V3 và / hoặc ít nhất 1mm (0.1mV) ở những chuyển đạo khác hoặc các chuyển đạo chi, không có block nhánh trái, không có ST chênh do nguyên nhân khác. Thật không may, ECG có thể không chẩn đoán ra ở gần ½ số bệnh nhân AMI. Bài này tập trung vào 5 dạng ECG nguy cơ cao ở bệnh nhân ACS có tiên lượng xấu gồm rối loạn nhịp tim ác tính, sốc tim và tử vong
1. Nhánh chéo đầu tiên trong tắc động mạch vành xuống trước trái (left anterior descending artery)
Nhánh chéo đầu tiên (D1) của LAD cung cấp máu tới thành trước bên của tâm thất trái
Tìm kiếm:
STE ở aVL và V2
T cao thẳng đứng “upright” ở aVL và V2
ST chênh xuống và T âm ở các chuyển đạo dưới (III và aVF)
STE ở aVL và V2 + không có STE ở các chuyển đạo trước ngực khác = 89% PPV nmct thành trước do tổn thương D1

2. De Winter’s T Waves
Liên quan tắc đầu gần LAD (xuất hiện ở 2% số bn)
Tìm kiếm:
ST chênh xuống dạng Upsloping tại điểm J ở V1 – V4 mà không có STE
T cao, đối xứng ở V1 – V4
STE ở aVR +/- aVL

3. Hẹp động mạch vành chính trái (left main coronary artery stenosis)
Tìm kiếm:
STE ở aVR và/hoặc
ST chênh xuống rộng
Trong một nghiên cứu STD ở chuyển đạo I, II, và V4 – V6 + STE ở aVR xuất hiện ở 90% bệnh nhân có hẹp hơn 70% LMCA
Tắc LMCA nếu không nhận ra sẽ có thể dẫn đến sốc tim

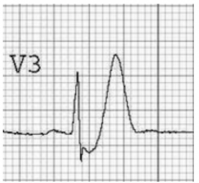
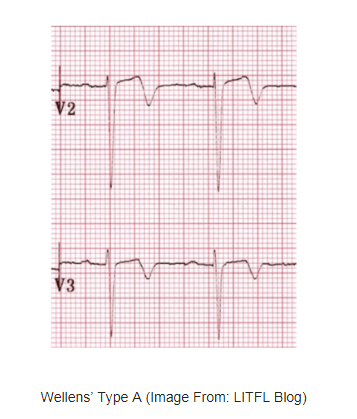
4. Wellens’ Syndrome
Thường tắc nặng đầu gần LAD
Cân nhắc Wellens ‘nếu:
Hiện tại (hay gần đây) có đau ngực
Men tim tăng nhẹ hoặc không tăng
Không có sóng Q bệnh lý chuyển đạo trước tim
STE chênh tối thiểu hoặc không chênh (<1mm)
Không mất sóng R tiến triển ở chuyển đạo trước tim
Sóng T bất thường
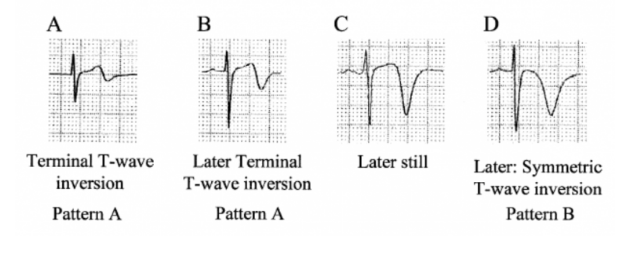
Hai type của hội chứng Wellens:
Type A (25% trường hợp) bao gồm sóng T hai pha
Type B (75% trường hợp) bao gồm sóng T sâu đối xứng
Test gắng sức có thể dẫn đến AMI và loạn nhịp gây tử vong
AMI có thể xảy ra trong vòng 6 đến 8,5 ngày sau khi nhập viện, nhưng trung bình là 21 ngày sau khởi phát triệu chứng
Sóng T có thể thay đổi thoáng qua hoặc hết sau điều trị thuốc
Tìm kiếm:
Sóng T âm sâu ở chuyển đạo V1 – V4 và/hoặc
Sóng T 2 pha ở V1 – V4


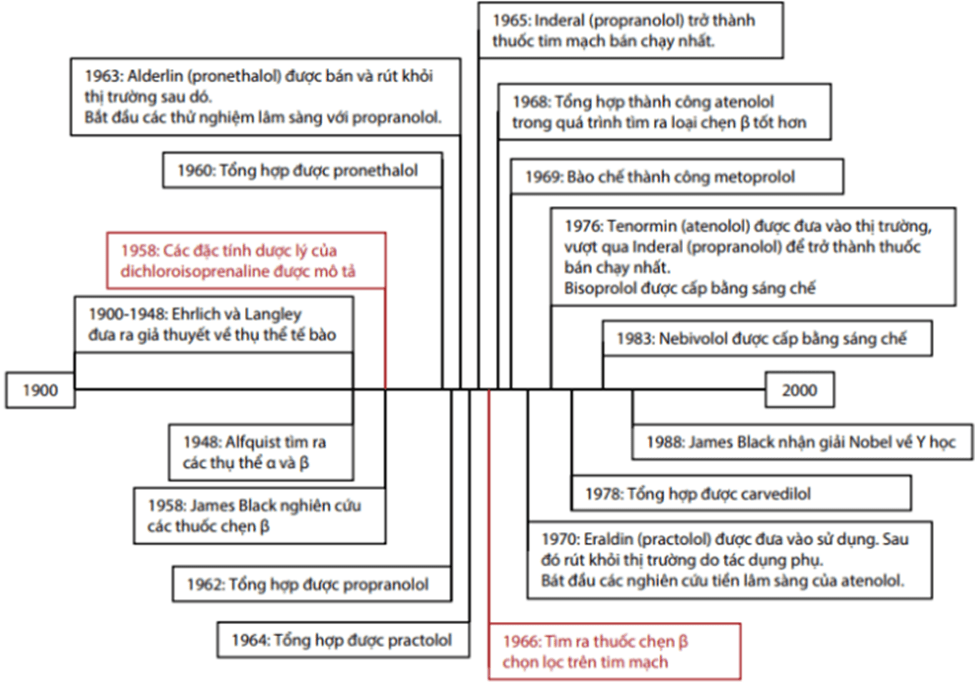
5. AMI thành sau
Liên quan đến tắc động mạch vành mũ trái hoặc đầu gần RCA
Nếu bạn thấy STD ở V1 – V3, điều tiếp theo cần làm để giúp phân biệt AMI với mắc chuyển đạo V7-Vlà nhận được ECG sau với các dẫn V7 – V9 để giúp phân biệt sau AMI thành sau với thiếu máu cục bộ thành trước
Tìm kiếm:
ST chênh xuống V1-V3 (ngang hoặc dẹt)
Sóng R tiến triển rõ ở V1-V2
T dương thẳng đứng” upright” ở V1 – V3



TÓM LẠI: Điều quan trọng phải nhận ra 5 dạng ECG nguy hiểm trên. 4 loại đầu cần can thiệp ngay, loại thứ 5 cần hội chẩn tim mạch
1st Diagonal Branch of the Left Anterior Descending Artery Occlusion
de Winter’s T Waves
Left Main Coronary Artery Occlusion
Posterior STEMI
Wellens’ Syndrome
References:
Macias M et al. The Electrocardiogram in the ACS Patient: High-Risk Electrocardiographic Presentations Lacking Anatomically Oriented ST-Segment Elevation. Am J Emerg Med 2015. [epub ahead of print]. PMID: 26742458
ECG 1
Bệnh nhân 52 tuổi tiền sử ĐTĐ type 2 và hút thuốc vào cấp cứu vì đau ngực
2 tháng trước bệnh nhân có đau ngực nhưng tự hết nếu nghỉ ngơi. Sáng nay cô xuất hiện đau ngực không tự hết nên phải vào cấp cứu. Mức độ đau 7/10, không đỡ khi thở oxy 2l/p, aspirin 325mg uống và nhỏ dưới lưỡi NTGx3
BP 127/89 HR 76 RR 20 sp02100% thở oxy 2l/p, nhiệt độ 37
Bệnh nhân tỉnh, khó chịu, tĩnh mạch cổ nổi nhẹ

Tần số: 68
Nhịp: Nhịp xoang thường
Trục: Trục trung gian
QRS: Phì đại thất trái
ST / T: sóng T 2 pha ở V1-V4 nhưng cũng chênh lên ở V1-V3
Kết luận: STEMI thành trước

Mặc dù đây là trường hợp nmct thành trước. nhưng hãy thảo luận về hội chứng Wellen
Lịch sử hội chứng Wellens
Hội chứng Wellens lần đầu tiên được mô tả vào năm 1982 (Zwaan, Bär, và Wellens 1982) * trong đó 75% bệnh nhân có sóng T âm ở V2 – V4 đã bị nhồi máu cơ tim nghiêm trọng. Điều này đã được thảo luận lại vào năm 1989 (de Zwaan và cộng sự, 1989) *, và thấy rằng tất cả các bệnh nhân có hình thái học này đều có khuynh hướng hẹp >50% LAD. Ở Hoa Kỳ, 10-15% bệnh nhân đau thắt ngực không ổn định sẽ có dạng này.
Hội chứng Wellens là gì?
Tiền sử đau ngực
Thay đổi ECG (T âm/T 2 pha ở V2-V4)
Men tim bình thường hoặc tăng nhẹ
Không có sóng q bệnh lý ở chuyển đạo trước
Không mất tiến triển sóng R ở chuyển đạo trước
Các type của hội chứng Wellens?
Tại sao phải nhận ra hội chứng Wellen?
Nó biểu thị hẹp nặng LAD
Nhồi máu cơ tim xảy ra trong vòng 6 đến 8,5 ngày sau khi nhập viện
Nhồi máu cơ tim xảy ra trong vòng 21,4 ngày sau khi có triệu chứng
Độ đặc hiệu của T âm (V1-V4) trong hẹp đầu gần LAD? 
Cần nhớ: sóng T có thể thay đổi thoáng qua hoặc hết khi dùng thuốc
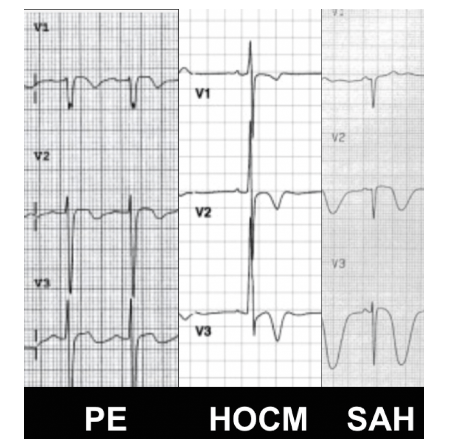
Các nguyên nhân khác có thể gây T âm ở chuyển đạo trước?
Bệnh xuất huyết dưới nhện
Viêm màng ngoài tim
Tắc mạch phổi
Bệnh cơ tim Takotsubo
Rối loạn điện giải
HOCM
Viêm tụy
Tại sao chúng ta không nên test gắng sức ở bệnh nhân có hội chứng Wellens?
Bằng chứng duy nhất cho điều này là các báo cáo trường hợp, không phải là các thử nghiệm ngẫu nhiên có đối chứng lớn, nhưng test gắng sức có thể gây tử vong vì làm giảm lưu thông máu tới thành trước của cơ tim (“The Widow Maker”)
Làm thế nào để bạn điều trị Hội chứng Wellens? (Zwaan et al 1989) *
Oxy, aspirin, nitroglycerin và heparin hoặc enoxaparin là những biện pháp điều trị chính cho đau thắt ngực không ổn định -hội chứng Wellens, nhưng trong trường hợp cụ thể này,tái tạo mạch cũng rất quan trọng. can thiệp sớm sẽ tốt hơn điều trị thuốc trì hoãn

180 bệnh nhân có ECG dạngWellens đã được nhận vào và điều trị với: Liệu pháp can thiệp mạch sớm so với điều trị nội khoa
Tỉ lệ tử vong ở nhóm can thiệp mạch thấp hơn nhóm điều trị nội khoa (2,6% so với 17,9%)
Ít khả năng xuất hiện AMI với phương pháp can thiệp mạch (8,0% so với 30%)
Bây giờ quay lại Bệnh nhân của chúng ta …
Hội chứng Wellens hay STEMI?
Đây là STEMI, không phải hội chứng Wellens
Sau chụp mạch phát hiện tổn thương 60% LMCA và 100% đầu gần LAD Troponin I trước khi can thiệp là 30. Điều này ủng hộ STEMI thành trước
Tóm lại bệnh nhân của tôi:
Có đau ngực tiến triển
STE V1 – V3
Troponin I là 30- không phải ngưỡng tối thiểu
Không có R chuyển đạo trước tim
Chẩn đoán Hội chứng Wellens:
Hội chứng của Wellens biểu thị tổn thương đầu gần LAD cho đến khi được chứng minh có nguyên nhân khác, nhưng hãy chắc chắn loại trừ những nguyên nhân khác gây thay đổi ECG
Sự thay đổi ECG của Wellens có thể là thoáng qua, vì vậy bạn cần hết sức chú ý
Test gắng sức có thể gây nmct lớn thành trước
Việc điều trị lựa chọn là can thiệp sớm
Bibliography
Hanna, Elias B, and David Luke Glancy. 2011. ST-segment depression and T-wave inversion: classification, differential diagnosis, and caveats. Cleveland Clinic journal of medicine, no. 6. doi:10.3949/ccjm.78a.10077. http://www.ncbi.nlm.nih.gov/pubmed/21632912.
Sowers, Nicholas. 2013. Harbinger of infarction: Wellens syndrome electrocardiographic abnormalities in the emergency department. Canadian family physician Medecin de famille canadien, no. 4. http://www.ncbi.nlm.nih.gov/pubmed/23585602.
Zwaan, C de, F W Bär, J H Janssen, E C Cheriex, W R Dassen, P Brugada, O C Penn, and H J Wellens. 1989. Angiographic and clinical characteristics of patients with unstable angina showing an ECG pattern indicating critical narrowing of the proximal LAD coronary artery. American heart journal, no. 3. http://www.ncbi.nlm.nih.gov/pubmed/2784024.
Zwaan, C de, F W Bär, and H J Wellens. 1982. Characteristic electrocardiographic pattern indicating a critical stenosis high in left anterior descending coronary artery in patients admitted because of impending myocardial infarction. American heart journal, no. 4 Pt 2. http://www.ncbi.nlm.nih.gov/pubmed/6121481.
ECG 2
Bệnh nhân nam 55 tuổi vào viện vì đánh trống ngực. Ông không đau ngực, khó thở hay ngất. tiền sử suy tim sung huyết, ĐTĐ type 2, THA và rối loạn lipid máu. ông được chẩn đoán rung nhĩ và VT cách đây 2 năm nhưng ông cũng không nhớ có đúng không
BP: 153/83 HR: 183 RR: 18 Sp02: 99% nhiệt độ: 36.3

Tần số: Tần số thất180
Nhịp: phân ly AV
Trục: Trục cực
QRS: rộng (Phù hợp với VT)
Giải thích ECG: Nhịp nhanh phức bộ rộng phù hợp với VT
Khi phải đối mặt với ECG 12 chuyển đạo có nhịp nhanh QRS rộng (WCT), cần chẩn đoán chính xác vì đây là điều trị cấp cứu, giúp tiên lượng và hướng xử trí tiếp theo. Phần lớn WCT là do nhịp nhanh thất (VT) hoặc nhịp nhanh trên thất có dẫn truyền bất thường (SVT-A). ECG vẫn là nền tàng cơ sở giúp chẩn đoán VT và SVT-A, và có một số tiêu chí có thể được sử dụng để giúp phân biệt WCT. Rõ ràng, một bác sĩ không thể ghi nhớ tất cả các thuật toán, vì vậy nếu bạn muốn cần nhớ, bạn sẽ chọn nhớ như nào?
Các tiêu chuẩn giúp phân biệt VT và SVT-A
Brugada Algorithm (P Brugada et al. 1991)*
Vereckei Algorithm (Vereckei et al. 2007)*
R-Wave Peak Time (RWPT) in Lead II (Pava et al. 2010)*
Griffith Algorithm (Griffith et al. 1994)*
Bayesian Algorithm (Lau et al. 2000)*
Sasaki Rule (NOT YET VALIDATED)
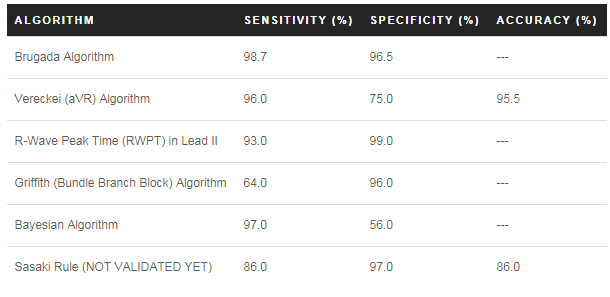
Độ nhạy, độ đặc hiệu và độ chính xác của các thuật toán trên như nào? (Jastrzebski et al. 2012)*
Case này sau dùng 150mg amiodarone thì 1 phút sau đã chuyển về nhịp xoang

Sinh thiết tim: Không có bệnh lý phù hợp với amyloidosis, sarcoidosis, hoặc viêm cơ tim
EP: Nhịp nhanh LVOT
Dx cuối cùng: Nhịp nhanh LVOT
Tất cả các thuật toán chỉ có độ chính xác vừa phải và KHÔNG được sử dụng để phân biệt Vtach vs SVT -A, hãy coi nó là VT !!
Bibliography
Brugada, P, J Brugada, L Mont, J Smeets, and E W Andries. 1991. A new approach to the differential diagnosis of a regular tachycardia with a wide QRS complex. Circulation, no. 5. http://www.ncbi.nlm.nih.gov/pubmed/2022022.
Griffith, M J, C J Garratt, P Mounsey, and A J Camm. 1994. Ventricular tachycardia as default diagnosis in broad complex tachycardia. Lancet (London, England), no. 8894 ( 12). http://www.ncbi.nlm.nih.gov/pubmed/7905552.
Jastrzebski, Marek, Piotr Kukla, Danuta Czarnecka, and Kalina Kawecka-Jaszcz. 2012. Comparison of five electrocardiographic methods for differentiation of wide QRS-complex tachycardias. Europace : European pacing, arrhythmias, and cardiac electrophysiology : journal of the working groups on cardiac pacing, arrhythmias, and cardiac cellular electrophysiology of the European Society of Cardiology, no. 8 (February 14). doi:10.1093/europace/eus015. http://www.ncbi.nlm.nih.gov/pubmed/22333239.
Lau, E W, R K Pathamanathan, G A Ng, J Cooper, J D Skehan, and M J Griffith. 2000. The Bayesian approach improves the electrocardiographic diagnosis of broad complex tachycardia. Pacing and clinical electrophysiology : PACE, no. 10 Pt 1. http://www.ncbi.nlm.nih.gov/pubmed/11060873.
Pava, Luis Fernando, Pablo Perafán, Marisol Badiel, Juan José Arango, Lluis Mont, Carlos A Morillo, and Josep Brugada. 2010. R-wave peak time at DII: a new criterion for differentiating between wide complex QRS tachycardias. Heart rhythm, no. 7 (March 4). doi:10.1016/j.hrthm.2010.03.001. http://www.ncbi.nlm.nih.gov/pubmed/20215043.
Vereckei, András, Gábor Duray, Gábor Szénási, Gregory T Altemose, and John M Miller. 2007. New algorithm using only lead aVR for differential diagnosis of wide QRS complex tachycardia. Heart rhythm, no. 1 (September 20). doi:10.1016/j.hrthm.2007.09.020. http://www.ncbi.nlm.nih.gov/pubmed/18180024.
Lác bác sĩ, chúng ta có thể phát hiện ra những điểm tinh tế mà máy tính không đọc được, điều này quyết định thái độ xử trí và điều trị. 1 chẩn đoán cấp cứu khó phân biệt là nmct thành dưới và viêm màng ngoài tim. Các chuyên gia về ECG đưa ra chiến lược dựa vào hình thái đoạn ST (tức là lõm hoặc lồi), nhưng điều này không phải lúc nào cũng chính xác. Một thực tế đáng thất vọng khác là ST chênh lên ở chuyển đạo dưới (II, III, aVF) thường gặp ở STEMI và viêm màng ngoài tim. Do đó chúng ta cần một phát hiện có cả độ nhạy và độ đặc hiệu cao đối với MI.
Bischof JE et al. ST Depression in Lead aVL Differentiates Inferior ST-Elevation Myocardial Infarction from Pericarditis. AJEM 2015 [Epub Ahead of Print] PMID: 26542793
Những gì họ đã làm:
Nghiên cứu thuần tập
Nhóm 1: Bệnh nhân được xếp vào nhóm nmct thành dưới
Nhóm 2: Bệnh nhân xếp vào nhóm viêm màng ngoài tim có đau ngực + ST chênh lên ít nhất 0,5mm ở 1 chuyển đạo dưới
Nhóm 3: Bệnh nhân nmct thành dưới tinh tế (STE <1mm STE có tắc động mạch được thông vành)
Đánh giá độ nhạy và tính đặc hiệu của ST chênh xuống ở aVL trong phân biệt STEMI thành dưới và viêm màng ngoài tim
Đánh giá tỷ lệ ST chênh xuống ở aVL trong các trường hợp tinh tế (tức là không có STE> 1mm) ở chuyển đạo dưới
Kết quả:
Gần: Sự có mặt hoặc vắng mặt ST chênh lên ở aVL trong những bệnh nhân nmct thành dưới và viêm màng ngoài tim
Xa
Sự có mặt của sóng T âm trong aVL
So sánh độ chênh lên ST ở chuyển đạo II và III
ECG có đáp ứng các tiêu chuẩn cần tái tưới máu?
Độ nhạy của ST chênh xuống ở aVL với nmct thành dưới dù không đáp ứng các tiêu chuẩn của STEMI
Các kết quả:
Trong nhóm 1 (Nhóm chứng STEMI thành dưới):
154/154 (100%) có ST chênh xuống ở aVL
Độ nhạy 100% [CI 98% – 100%]
154/154 (100%) có T âm ở aVL
Độ nhạy 100% [CI 98% – 100%]
135/154 (88%) có tắc RCA
136/154 (88%) có ST chênh lên ở D III> II
Trong nhóm 2 (Nhóm chứng màng ngoài tim):
49/49 (100%) có STE chuyển đạo dưới nhưng KHÔNG có ST chênh xuống ở aVL
STE DII ≥ III trong 49/49 (100%) bệnh nhân [CI 93% – 100%]
Trong nhóm 3 (Nhóm xác nhận STEMI thành dưới):
218 chẩn đoán rõ là STEMI và 54 trường hợp STEMI tinh tế (STE ≤1mm).
Trong “những trường hợp tinh tế,” 49/54 có ST chênh xuống ở aVL
Độ nhạy 98,8% [95% CI 97,3% – 99,5%]
So sánh khoảng QTc :
nhóm STEMI QTc dài hơn đáng kể so với nhóm viêm màng ngoài tim (Sự khác biệt 26,2msec).
QTc> 450msec có độ đặc hiệu tốt nhưng độ nhạy kém đối với việc phân biệt STEM thành dưới với viêm màng ngoài tim
43/154 STEMI có QTc> 450msec (độ nhạy 28%)
Thảo luận:
Thông thường vector của STE trong STEMI thành dưới nằm giữa góc 60 ° đến 120 ° (giữa II và III). Chênh lệch 90 ° đến 150 ° so với aVL (-30 °) do đó sẽ dẫn đến ST chênh xuống ở aVL
Viêm màng ngoài tim là viêm khuếch tán toàn bộ vùng quanh màng, hậu quả là trục vector ST khoảng 45 ° (đỉnh của tim). Chênh khoảng 75 ° với aVL (-30 °) dó đó không gây ST chênh xuống ở aVL

KẾT LUẬN:
ST chênh lên thành dưới mà có ST chênh xuống ở aVL thì hãy nghĩ tới nmct thành dưới
References:
Bischof JE et al. ST Depression in Lead aVL Differentiates Inferior ST-Elevation Myocardial Infarction from Pericarditis. AJEM 2015 [Epub Ahead of Print] PMID: 26542793