Chuẩn bị và chăm sóc bệnh nhân trước và sau thủ thuật chụp, can thiệp mạch vành
Sau khi học xong bài này, học viên có khả năng:
- Nêu được các việc cần làm để chuẩn bị bệnh nhân trước chụp và can thiệp mạch vành.
- Liệt kê các việc cần thực hiện trong chăm sóc và theo dõi bệnh nhân sau chụp và can thiệp mạch vành
- Nắm được cách xử trí các trường hợp đặc biệt trước chụp và can thiệp mạch vành.
Từ khóa: chuẩn bị, chăm sóc, biến chứng, sheath, động mạch quay, động mạch đùi, heparin.
NỘI DUNG
A. CHUẨN BỊ BỆNH NHÂN TRƯỚC THỦ THUẬT CHỤP, CAN THIỆP MẠCH VÀNH
I. Đại cương:
- Chụp mạch vành là thủ thuật đưa ống thông nhỏ qua các động mạch đến tim để khảo sát hình ảnh X quang trực tiếp của mạch vành, là tiêu chuẩn vàng để chẩn đoán hẹp mạch vành.
- Tuy nhiên đây là thủ thuật xâm lấn nên cũng có những nguy cơ và tai biến nhất định.
- Chuẩn bị bệnh nhân giúp hạn chế các nguy cơ này
II. Yếu tố nguy cơ xảy ra biến chứng trong quá trình thực hiện thủ thuật:
- Tuổi > 75
- Béo phì
- Đái tháo đường
- Tăng huyết áp chưa kiểm soát
- Tiền căn đột quỵ trước đó
- Suy tim sung huyết
- Rối loạn chức năng tâm thu thất trái ( EF < 35%)
- Bệnh thận cấp/ mạn tính
- Phình hoặc hẹp động mạch chủ
- Chụp mạch vành trước đây: hẹp 3 nhánh lan tỏa, hẹp thân chung
- Hội chứng vành cấp
III. Giải thích về thủ thuật:
- Giải thích rõ ràng, chi tiết cho bệnh nhân và thân nhân về chỉ định, lợi ích và nguy cơ của thủ thuật chụp/can thiệp mạch vành
- Cho bệnh nhân/thân nhân ký giấy cam kết đồng ý thực hiện thủ thuật
BẢNG 1: TỶ LỆ TỬ VONG CHUNG CỦA CHỤP/CAN THIỆP MẠCH VÀNH
| LOẠI THỦ THUẬT | TỶ LỆ TỬ VONG CHUNG (%) | |
| Chụp mạch vành | 0.1 | |
| Can thiệp mạch vành chương trình | 1 | |
| Can thiệp mạch vành cấp cứu | Killip I | <3 |
| Killip II | < 3 | |
| Killip III | < 10 | |
| Killip IV | 50 | |
BẢNG 2: BIẾN CHỨNG CỦA CHỤP, CAN THIỆP MẠCH VÀNH
| LOẠI BIẾN CHỨNG | TẦN SUẤT (%) |
| Nhồi máu cơ tim | 0.1 |
| Tai biến mạch máu não | 0.2 |
| Chảy máu sau phúc mạc | 0.3 |
| Nhanh thất/ rung thất | 0.4 |
| Bóc tách mạch máu lớn | 0.04 |
| Tụ máu động mạch đùi | 2.8 |
| Giả phình mạch | 0.5 – 2 |
| Dò động-tĩnh mạch | 1 |
| Nhiễm trùng | 0.6 (đường quay)
0.06 (đường đùi) |
IV. Xét nghiệm trước thủ thuật:
- Tổng phân tích tế bào máu bằng máy laser
- PT, aPTT, Fibrinogen, INR
- Ure, Creatinine, AST, ALT, đường huyết
- HbA1c nếu BN có Đái tháo đường
- Điện giải đồ
- Cholesterol, Triglyceride, LDL, HDL
- Xét nghiệm bệnh nhiễm: HBsAg, Anti HCV, VDRL
- Điện tâm đồ 12 chuyển đạo
- X quang ngực thẳng
- Siêu âm tim Doppler màu
- MSCT mạch vành hoặc ECG gắng sức (nếu có)
V. Phòng ngừa suy thận do thuốc cản quang:
- Truyền dung dịch đẳng trương (Natri clorua 0.9% hoặc Lactate Ringer) từ 3 đến 12 giờ trước thủ thuật và tiếp tục duy trì trong 6 đến 24 giờ sau thủ thuật với tốc độ 1- 1.5 ml/kg/giờ.
- Đối với bệnh nhân suy tim sung huyết hoặc LVEF ≤ 35%, tốc độ dịch truyền 0.5ml/kg/h.
- Điều chỉnh tốc độ truyền dịch với mục đích đạt được lưu lượng nước tiểu 150 ml/giờ.
VI. Nhịn ăn trước thủ thuật:
- Nhịn ăn sau nửa đêm hoặc ít nhất 8 giờ trước thủ thuật
- Có thể uống nước trước thủ thuật từ 1 đến 3 giờ tùy thuộc vào liều lượng thuốc an thần được sử dụng
VII. Các thuốc trước thủ thuật:
- Đối với bệnh nhân đái tháo đường
- Giảm nửa liều Insulin tác dụng kéo dài buổi tối hôm trước và ngưng hoàn toàn buổi sáng ngày thực hiện thủ thuật, có thể chuyển sang Insulin tác dụng ngắn và theo dõi sát đường huyết
- Ngưng thuốc hạ đường huyết uống ngày thực hiện thủ thuật cho đến khi bệnh nhân được cho ăn sau thủ thuật
- Ngưng metformin 48 giờ trước thủ thuật, chỉ dùng lại ít nhất 48 giờ sau thủ thuật, sau khi đã kiểm tra chức nặng thận
- Ngưng thuốc kháng viêm không steroid
- Nếu có thể ngưng thuốc lợi tiểu và thuốc ức chế men chuyển ngày thủ thuật
- Tốt nhất nên ngưng thuốc ức chế bêta ở những bệnh nhân có tiền sử dị ứng với thuốc cản quang
- Kháng sinh phòng ngừa không được chỉ định thường quy, nhưng ở một số trường hợp nên xem xét sử dụng. Lựa chọn kháng sinh dựa vào phổ tác dụng lên các vi khuẩn thường gặp ở da và nên được dùng 30-60 phút trước thủ thuật
VIII. Kiểm tra trước thủ thuật:
- Tên bệnh nhân
- Huyết áp, mạch ngoại biên
- Tiền căn dị ứng
- βHCG đối với phụ nữ trong độ tuổi sinh sản
- Các kết quả xét nghiệm trước thủ thuật
- Đường truyền tĩnh mạch
- Nhịn ăn
- Các thuốc trước thủ thuật
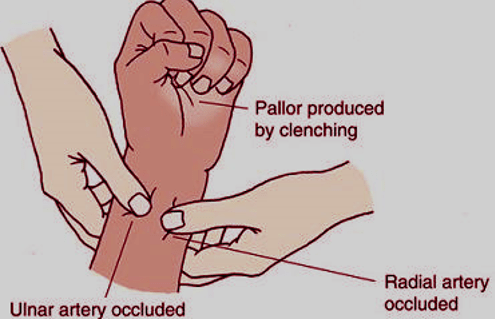
- Allen’s test (đối với chụp/can thiệp mạch vành qua đường động mạch quay)

| – Bình thường < 7 giây
– Có thể bất thường 8-14 giây – Bất thường > 14 giây |
- Allen’ test cải biên
IX. Những trường hợp đặc biệt:
| TÌNH HUỐNG | XỬ TRÍ |
| Dị ứng a. Tiền sử dị ứng thuốc cản quang b. Dị ứng cá, iot c. Dị ứng các thuốc trước thủ thuật d. Lidocaine |
a. Dùng các thuốc hóa giải dị ứng thuốc cản quang b. Phác đồ xử trí dị ứng thuốc cản quang c. Ngưng các thuốc trước thủ thuật d. Dùng Marcain (1mg/ml) |
| Bệnh nhân đang sử dụng kháng đông | Hoãn thủ thuật a. Vitamin K b. Huyết tương tươi đông lạnh c. Ngưng Heparin d. Hóa giải Heparin bằng Protamine |
| Đái tháo đường a. NPH insulin (phản ứng protamine) b. Chức năng thận (nguy cơ suy thận do thuốc cản quang) c. Đang dùng Metformin |
Truyền dịch duy trì lượng nước tiểu > 50 ml/giờ; ngưng Metformin 48 giờ trước và sau thủ thuật; ngưng các thuốc đái tháo đường khác |
| Rối loạn điện giải (K+, Mg2+) | Hoãn thủ thuật, bồi hoàn điện giải |
| Thiếu máu | Hoãn thủ thuật a. Kiểm soát chảy máu b. Truyền máu nếu cần |
| Thiếu dịch | Bù dịch |
| Suy thận | Hạn chế thuốc cản quang Duy trì lượng nước tiểu nhiều Truyền dịch |
1. Phản ứng dị ứng thuốc cản quang:
- Tần suất: 5%
- 10% – 12% bệnh nhân có tiền sử dị ứng
- 15% bệnh nhân ghi nhận có tiền sử dị ứng với thuốc cản quang
- Những phản ứng chính có thể không xảy ra khi tiếp xúc lại với thuốc cản quang
- Những thuốc cản quang không ion hóa có tần suất dị ứng và các phản ứng phụ khác thấp
- Phòng ngừa phản ứng phản ứng dị ứng đối với thuốc cản quang ở những bệnh nhân có tiền sử dị ứng thuốc cản quang:
– Steroids: Prednisone 50mg uống trước thủ thuật 13 giờ, 7 giờ và 1 giờ. Nếu không dùng steroids trước thủ thuật, có thể dùng Hydrocortisone 100mg tiêm tĩnh mạch tại thời điểm thủ thuật
– H-1 antihistamine (Diphenhydramine, loratadine…) uống trước thủ thuật 1 giờ
2. Phản ứng protamine:
- Nhẹ: đau lưng và đau hông, đỏ da với dãn mạch ngoại biên, huyết áp thấp
- Nặng: đỏ bừng mặt, suy tuần hoàn
- Điều trị:
- – Điều trị triệu chứng: morphine 2mg IV or meperidine 25mg IV
- – An thần: diphenhydramine 25 to 50 mg IV
- – Truyền dịch, vận mạch
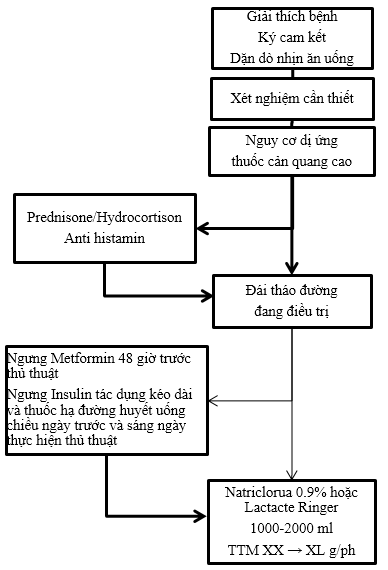
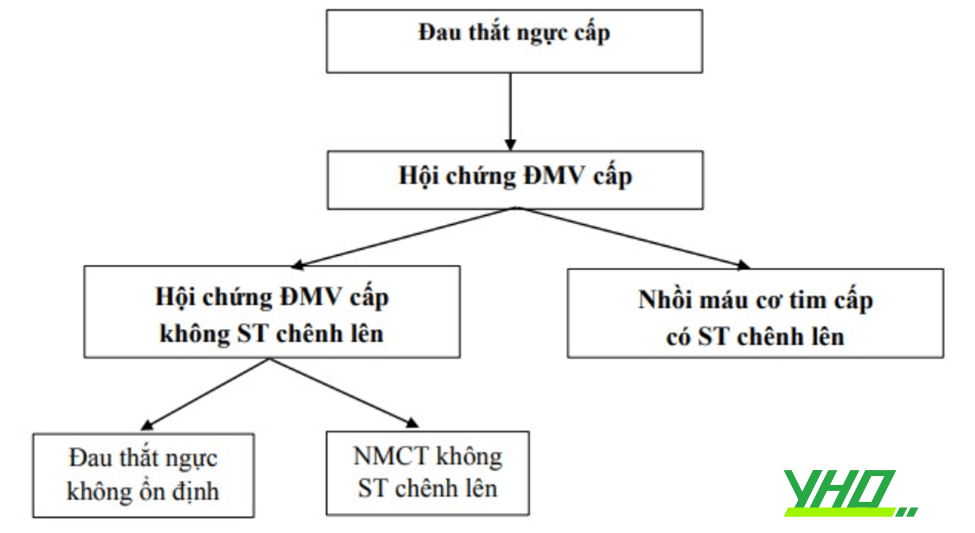
LƯU ĐỒ CHUẨN BỊ BỆNH NHÂN CHỤP/CAN THIỆP MẠCH VÀNH
B. CHĂM SÓC BỆNH NHÂN SAU CHỤP/CAN THIỆP MẠCH VÀNH
I. Tiêu chuẩn để chuyển bệnh nhân sau khi thực hiện thủ thuật từ phòng lab về phòng bệnh theo dõi:
- Thang điểm Aldrete trở về bình thường (9 – 10 điểm)
| Điểm | Vận động | Hô hấp | Tuần hoàn | Tri giác | Màu sắc |
| 2 | Có khả năng vận động tứ chi | Có khả năng ho và hít thở sâu | Huyết áp dao động 20% giá trị cơ bản | Hoàn toàn tỉnh táo và trả lời được các câu hỏi | Hồng |
| 1 | Có khả năng năng vận động hai chi | Hạn chế hô hấp (khó thở) | Huyết áp dao động từ 20-50% gía trị cơ bản | Lơ mơ | Nhạt, sẫm |
| 0 | Không vận động được tứ chi | Không hô hấp tự chủ | Huyết áp dao động > 50% giá trị cơ bản | Không đáp ứng với kích thích | Tím tái |
- 2. Ít nhất 2 giờ sau liều an thần cuối cùng
- Dấu hiệu sinh tồn ổn định
- Thông khí (tần số hô hấp và độ bão hòa oxy) ổn định
- Bệnh nhân hoàn toàn tỉnh táo và có các phản xạ bảo vệ
II. Thời điểm rút sheath:
- Đối với sheath động mạch đùi:
- Đối với bệnh nhân được dùng Heparin: rút sheath khi ACT < 175 giây.
- Đối với bệnh nhân được dùng heparin trọng lượng phân tử thấp: rút sheath 8-12 giờ sau liều cuối
- Tháo băng ép sau 12-24 giờ sau rút sheath
- Bệnh nhân được phép đi lại sau 12-24 giờ sau rút sheath, phụ thuộc vào kích thước sheath.
- Đánh giá tình trạng chỗ chích sheath và mạch ngoại biên trước khi bệnh nhân đi lại.
- Đối với sheath động mạch quay: rút sheath ngay sau khi kết thúc thủ thuật bất kể tình trạng đông máu. Hạn chế cử động cổ tay trong vòng 12 giờ, không có giới hạn đi lại.
III. Dặn dò bệnh nhân:
- Nằm đầu thấp
- Duỗi thằng chân chích sheath
- Tiêu tiểu tại giường nếu sheath động mạch đùi
- Uống nhiều nước
- Báo điều dưỡng hỗ trợ nếu có chảy máu, tê chân hoặc đau đớn
IV. Theo dõi sau thủ thuật:
- Dấu hiệu sinh tồn. Mạch nhanh + huyết áp thấp cho thấy có thấy có tình trạng mất máu cho đến khi có bằng chứng ngược lại
- Chỗ chích sheath: đánh giá tình trạng đau và máu tụ (hematoma)
- Nên theo dõi và đánh giá dấu hiệu sinh tồn cũng như chỗ chích sheath mỗi 15 phút trong 2 giờ đầu sau thủ thuật
- Đánh giá mạch ngoại biên
- Đánh giá lượng nước tiểu, tốt hơn lượng nước tiểu > 30 ml/giờ.
- Đánh giá chức năng thận mỗi 24-48 giờ tùy tình trạng lâm sàng, lượng thuốc cản quang và chức năng thận trước đây của bệnh nhân, kịp thời phát hiện tình trạng suy thận do thuốc cản quang. Với các trường hợp bệnh nhân suy thận mạn giai đoạn cuối đang được lọc máu định kỳ, cần theo dõi chặt chẽ chức năng thận và điện giải đồ, có thể lọc máu sau khi thực hiện thủ thuật.
Tài liệu tham khảo:
- The PCR-EAPCI Textbook – Percutaneous interventional cardiovascular medicine (2019).
- The interventional cardiac catheterization handbook 4th edition, Elsevier, Inc. Morton j. Kern (2018).
Câu hỏi lượng giá:
1. Đối với bệnh nhân đái tháo đường, cần lưu ý điều gì trước khi thực hiện thủ thuật
A. Giảm nửa liều Insulin tác dụng kéo dài buổi tối hôm trước và ngưng hoàn toàn buổi sáng ngày thực hiện thủ thuật, có thể chuyển sang Insulin tác dụng ngắn và theo dõi sát đường huyết
B. Ngưng thuốc hạ đường huyết uống ngày thực hiện thủ thuật cho đến khi bệnh nhân được cho ăn sau thủ thuật
C. Ngưng metformin 48 giờ trước thủ thuật, chỉ dùng lại ít nhất 48 giờ sau thủ thuật, sau khi đã kiểm tra chức nặng thận
D. Tất cả các ý trên
2. Yếu tố nào dưới đây không phải là yếu tố nguy cơ trước thủ thuật
A. Tuổi > 75
B. Hút thuốc lá
C. Đái tháo đường
D. Tăng huyết áp chưa kiểm soát
E. Tiền căn đột quỵ trước đó
3. Biến chứng nào dưới đây có thể xảy ra sau chụp/can thiệp mạch vành
A. Nhồi máu cơ tim
B. Tai biến mạch máu não
C. Chảy máu sau phúc mạc
D. Bóc tách mạch máu lớn
E. Tất cả các ý trên
4. Xét nghiệm cần thực hiện trước khi chụp/can thiệp mạch vành
A. Tổng phân tích tế bào máu bằng máy laser
B. PT, aPTT, Fibrinogen, INR
C. Ure, Creatinine, AST, ALT, đường huyết
D. HbA1c nếu bệnh nhân có Đái tháo đường
E. Tất cả các ý trên
5. Rút sheath động mạch đùi, ý nào sau đây đúng:
A. Đối với bệnh nhân được dùng Heparin: rút sheath khi ACT < 175 giây.
B. Đối với bệnh nhân được dùng heparin trọng lượng phân tử thấp: rút sheath 8-12 giờ sau liều cuối
C. Tháo băng ép sau 12-24 giờ sau rút sheath
D. Bệnh nhân được phép đi lại sau 12-24 giờ sau rút sheath, phụ thuộc vào kích thước sheath.
E. Tất cả các ý trên