Thuốc chống đông kháng vitamin k
1. Giới thiệu
Thuốc chống đông kháng vitamin K (Vitamin K antagonist – VKA) là nhóm thuốc chống đông được sử dụng phổ biến nhất trong số các thuốc chống đông đường uống. Các thuốc VKA hầu như có rất ít tác dụng phụ. Biến chứng chảy máu khi dùng thuốc VKA nghiêm trọng nhất là chảy máu nội sọ. Biến chứng này chủ yếu liên quan đến tác dụng chống đông quá mức. Chuyển hóa của thuốc VKA bị tác động bởi rất nhiều loại thuốc khác và thức ăn. Do đó, việc xét nghiệm định kỳ là rất cần thiết để hiệu chỉnh liều thuốc VKA phù hợp cho từng giai đoạn.
Sau đây là bảng liệt kê các thuốc trong nhóm kháng vitamin K.
Bảng 1: Các thuốc nhóm kháng vitamin K
| Tên dược chất | Tên thương mại | Thời gian bán hủy |
| Acenocoumarol | Sintrom 4 mg
Minisintrom 1 mg Aceronko 4 mg |
8-10h |
| Warfarin | Coumadine 2 mg
Coumadine 5 mg |
36-45h |
| Fluindione | Previscan 20 mg | 31h |
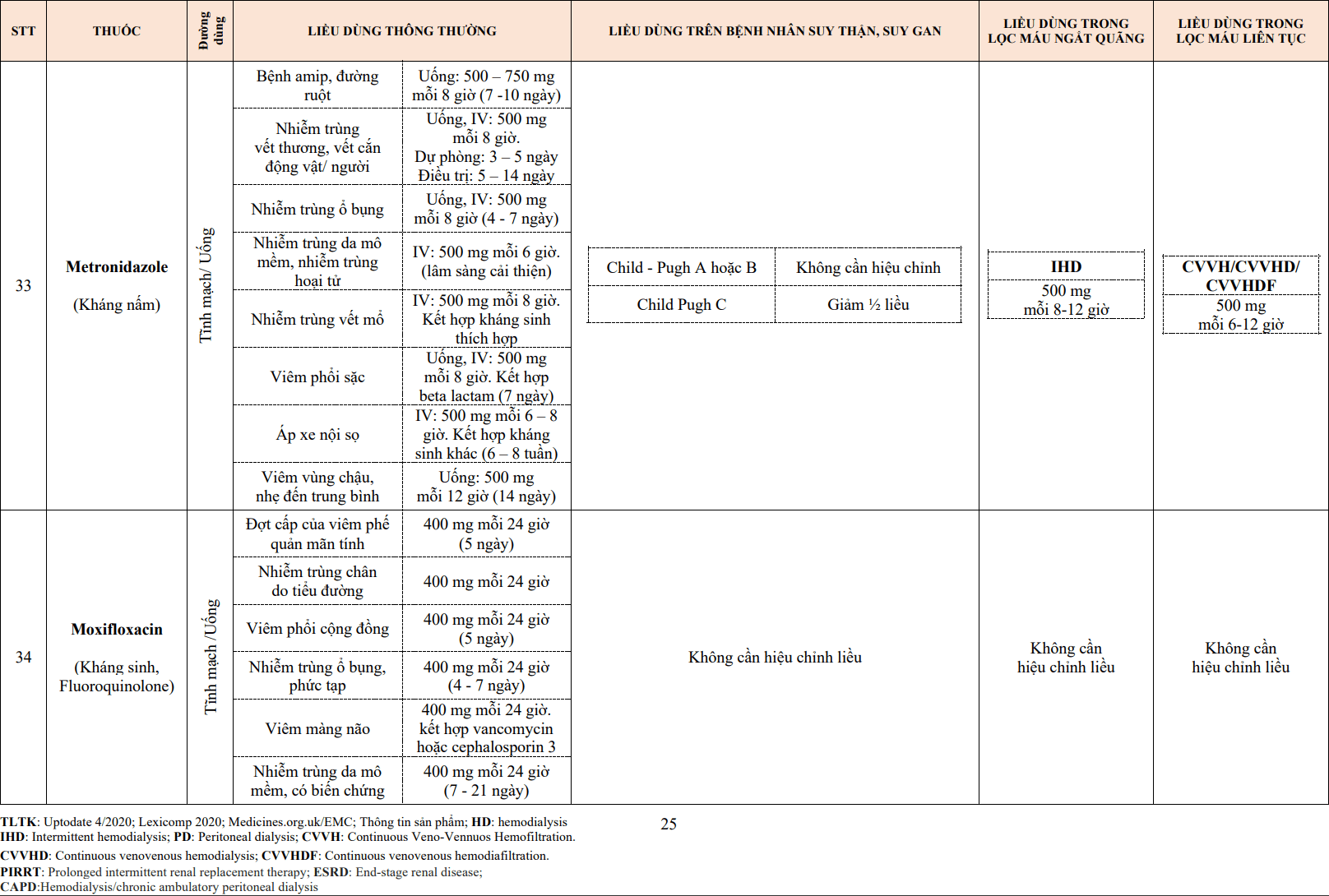
2. Cơ chế tác dụng
Thuốc chống đông kháng vitamin K có tác dụng bất hoạt vitamin K trong ty thể ở gan, dẫn đến giảm hình thành các yếu tố đông máu phụ thuộc vitamin K, ví dụ như prothrombin. Thêm vào đó, cũng có thể gây giảm yếu tố X. Sau 2-7 ngày kể từ khi uống thuốc, tác dụng chống đông máu mới xuất hiện.
3. Chỉ định
- Dự phòng đột quỵ ở bệnh nhân rung nhĩ do bệnh van tim và không do bệnh van tim.
- Thuyên tắc huyết khối tĩnh mạch, huyết khối động mạch phổi.
- Dự phòng huyết khối tĩnh mạch sau phẫu thuật khớp háng, khớp gối.
- Van tim cơ học nhân tạo.
- Van tim sinh học trong 3 tháng đầu.
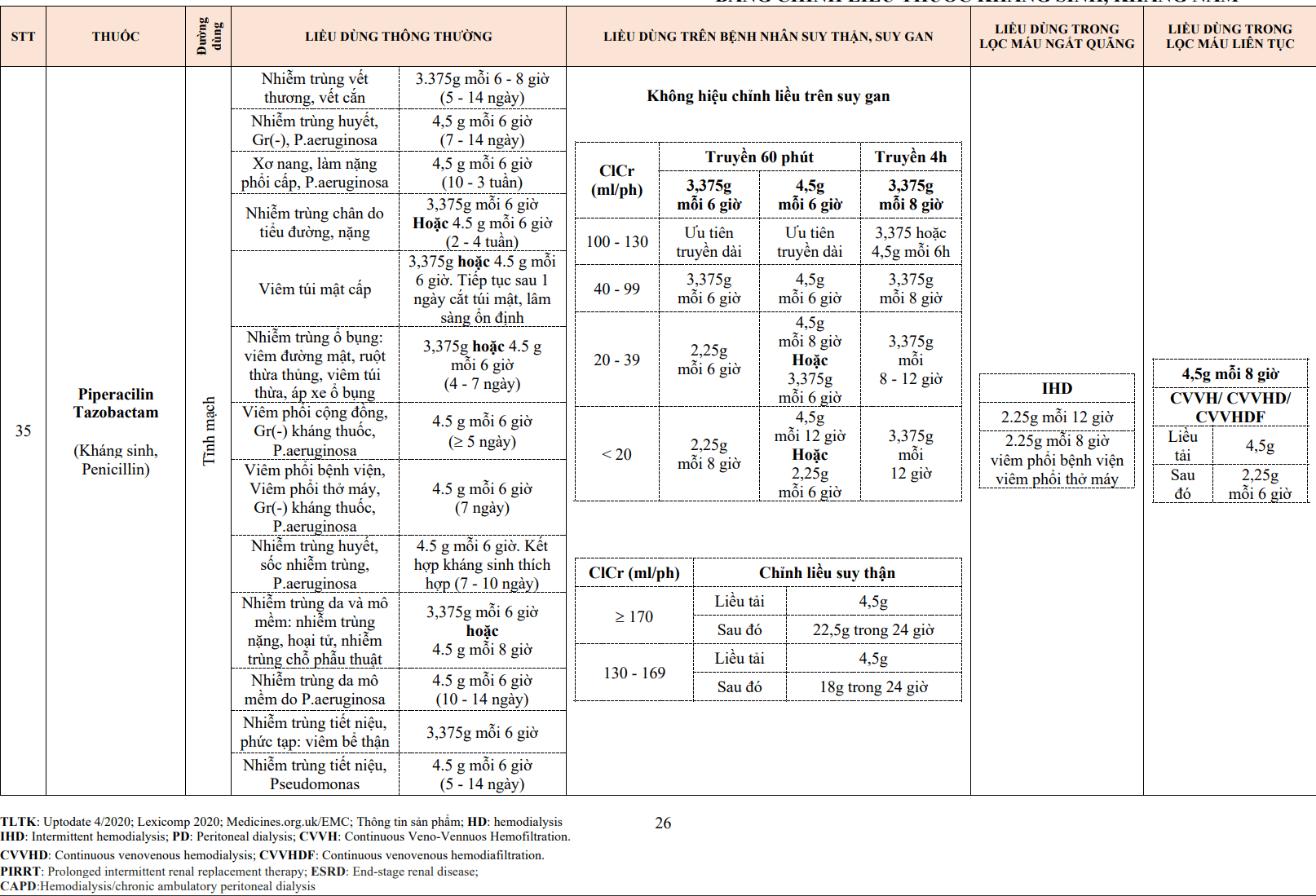
4. Liều dùng
- Liều khởi đầu nên được cá nhân hóa tùy theo đặc điểm của từng bệnh nhân (ví dụ: chức năng gan thận, tuổi, tình trạng dinh dưỡng, nguy cơ chảy máu…). Warfarin thường được khởi đầu với liều 2-5 mg/24h trong 5 ngày, acenocoumarol (Sintrom) thường được khởi đầu với liều 1 mg/24h.
- Kiểm tra xét nghiệm PT-INR hằng ngày hoặc cách ngày cho đến khi đạt được PT-INR trong khoảng điều trị. Trong 2 tuần tiếp theo, có thể kiểm tra PT-INR cách ngày để giám sát PT-INR có nằm trong khoảng mục tiêu điều trị hay không.
- Đối với bệnh nhân cao tuổi và những bệnh nhân có nguy cơ cao chảy máu nên giảm liều điều trị khởi đầu (ví dụ: acenocoumarol 0,5 mg/24h). Do sự khác biệt về gen quy định hoạt động enzyme ở gan giữa các chủng tộc châu Á, châu Phi và Do Thái, do đó nên khởi đầu liều thấp hơn ở bệnh nhân châu Á và có thể khởi đầu liều cao hơn ở người châu Phi và Do Thái.
- Để bắc cầu sang thuốc VKA đường uống ở một bệnh nhân đang dùng heparin, nên khởi đầu thuốc VKA ít nhất khoảng 3-4 ngày trước khi ngừng heparin để có thời gian bất hoạt các yếu tố đông máu phụ thuộc vitamin K trong tuần hoàn. Có thể ngừng heparin khi PT-INR đã đạt khoảng điều trị trong 2 ngày liên tiếp.
- Không nên khởi đầu với liều quá cao để tránh tác dụng chống đông máu quá mức, sẽ gây chảy máu. Bệnh nhân có suy tim và bệnh gan nên khởi đầu và duy trì liều thấp. Tình trạng kháng thuốc VKA thường liên quan đến yếu tố gen. Việc chỉnh liều VKA cần được cá thể hóa ở từng bệnh nhân cụ thể.
5. Mục tiêu PT-INR điều trị
- Tác dụng của VKA được theo dõi bằng cách xét nghiệm chỉ số PT-INR.
- Trong thực hành lâm sàng nói chung, mục tiêu PT-INR cần đạt là từ 2,0-3,0. Đây là khoảng PT-INR phù hợp cho một số bệnh lý như huyết khối tĩnh mạch sâu chi dưới, thuyên tắc động mạch phổi, rung nhĩ. Đối với bệnh nhân mang van tim nhân tạo, mức chống đông đòi hỏi cao hơn với mục tiêu PT-INR 2,5-3,5 tùy loại van tim cụ thể. Trong đó, nếu bệnh nhân mang van sinh học hoặc van động mạch chủ cơ học, mức PT-INR đòi hỏi thấp hơn (2,0-3,0), còn bệnh nhân mang van hai lá cơ học cần mức PT-INR mục tiêu cao hơn (thường 2,5-3,5).
- Đối với bệnh nhân châu Á, mức PT-INR mục tiêu nên đặt ra thấp hơn một chút do nguy cơ xuất huyết nội sọ cao hơn. Khi tình trạng chống đông đã đạt được tương đối ổn định, có thể giãn khoảng cách xét nghiệm PT-INR tới khoảng 4-6 tuần/lần. Lưu ý là PT-INR có thể dao động thất thường do chuyển hóa thuốc VKA có thể bị tác động bởi thức ăn, rượu bia và các thuốc uống kèm khác.
6. Các trường hợp cần giảm liều thuốc VKA
- Liều thuốc VKA nên giảm ở những bệnh nhân suy tim sung huyết, suy gan do bất kỳ nguyên nhân nào bao gồm cả do rượu, suy thận, suy dinh dưỡng (do bản thân bệnh nhân đã thiếu hụt vitamin K sẵn). Tình trạng nhiễm độc giáp làm tăng dị hóa vitamin K, do đó cũng cần giảm liều thuốc VKA.
- Bệnh nhân cao tuổi đáp ứng nhanh hơn với thuốc VKA, do đó cũng cần khởi đầu liều thấp và tăng liều thận trọng.
- Bệnh nhân có chế độ ăn nhiều vitamin K (ví dụ, các loại rau họ cải, súp lơ xanh…) sẽ làm giảm tác dụng của thuốc VKA. Những bệnh nhân thay đổi chế độ ăn rau liên tục, lúc nhiều lúc ít, sẽ làm PT-INR dao động nhiều.
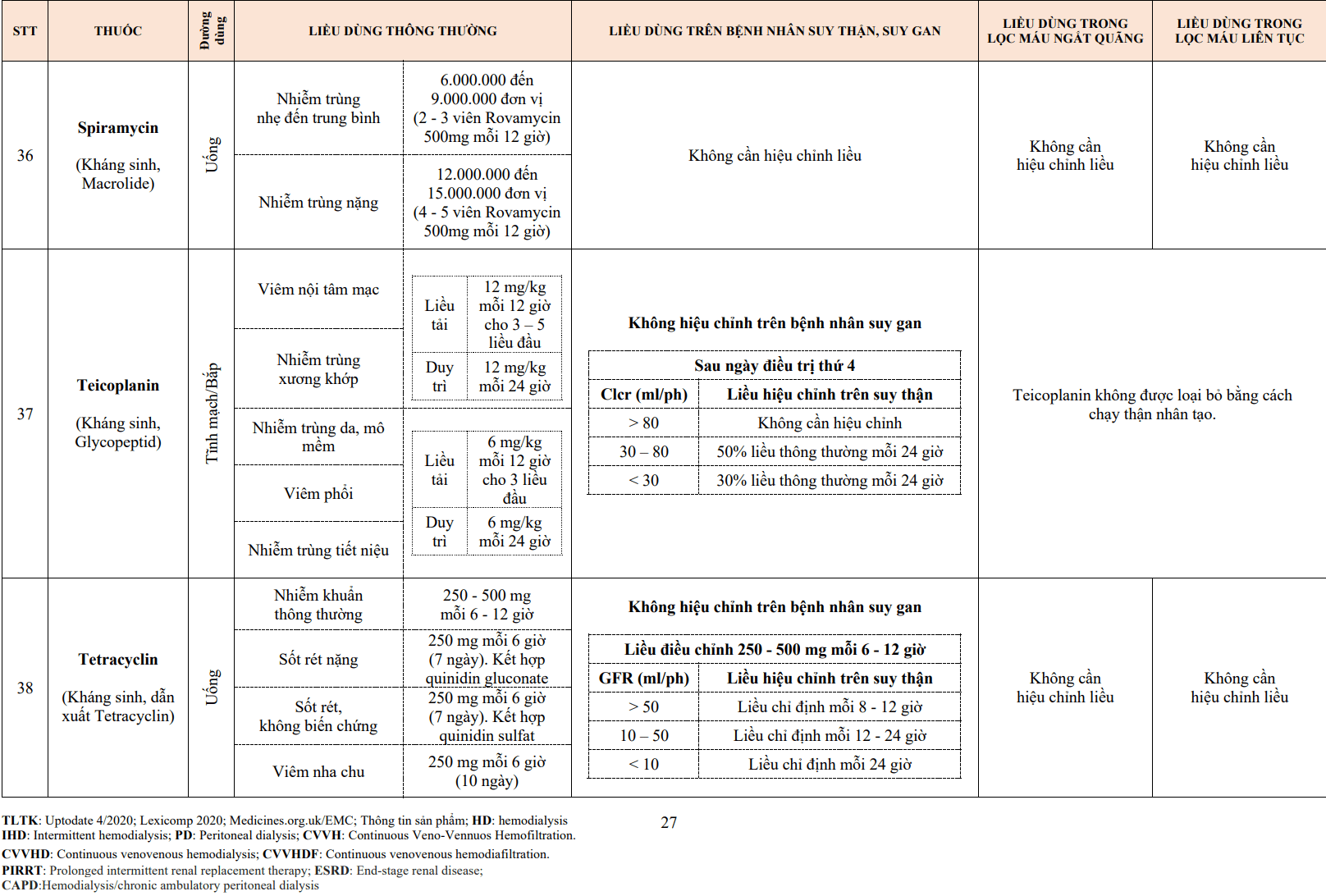
7. Các thuốc tương tác với VKA
- Thuốc VKA tương tác với khoảng 80 loại thuốc khác.
- Một số thuốc nhóm barbiturate, phenytoin ức chế tác dụng của VKA do làm tăng giáng hóa VKA ở gan. Một số thuốc làm tăng tác dụng của VKA như allopurinol, amiodarone và các cephalosporin. Một số thuốc làm giảm tốc độ giáng hóa của VKA và do đó làm tăng tác dụng chống đông ví dụ như metronidazole và co-trimoxazole.
- Các thuốc chống ngưng tập tiểu cầu như aspirin, clopidogrel, thuốc chống viêm không glucocorticoid khi dùng chung với thuốc VKA có thể làm gia tăng nguy cơ xuất huyết.
- Các bệnh nhân đang uống VKA không nên tự ý mua các thuốc không kê đơn về uống và cần hỏi ý kiến bác sĩ khi dự định uống một loại thuốc mới nào đó. Những bệnh nhân có sự thay đổi chế độ ăn uống (ví dụ: đi công tác hoặc du lịch dài ngày) nên thận trọng xét nghiệm PT-INR thường xuyên hơn để hiệu chỉnh liều thuốc VKA.
Bảng 2: Các thuốc tương tác với VKA
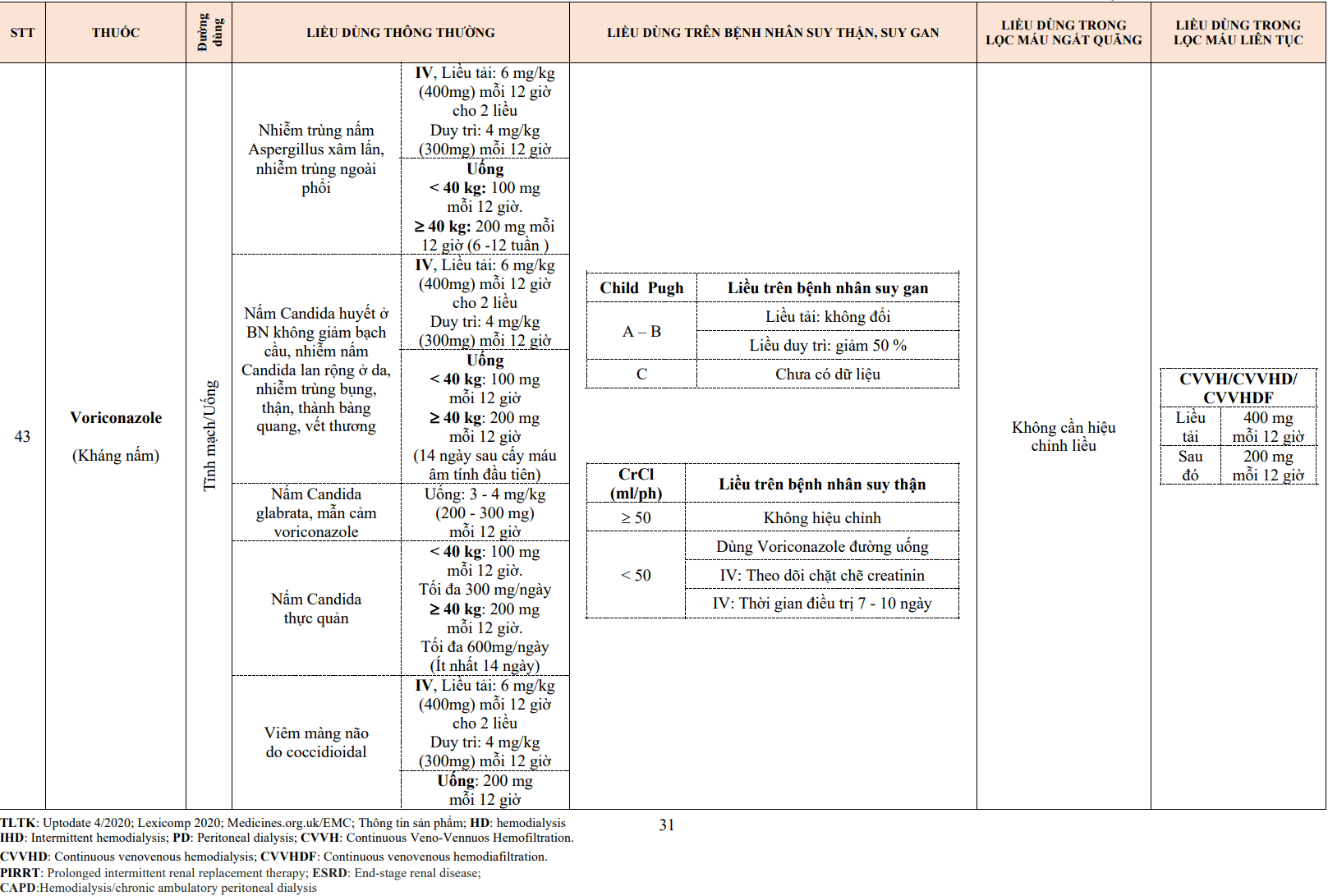
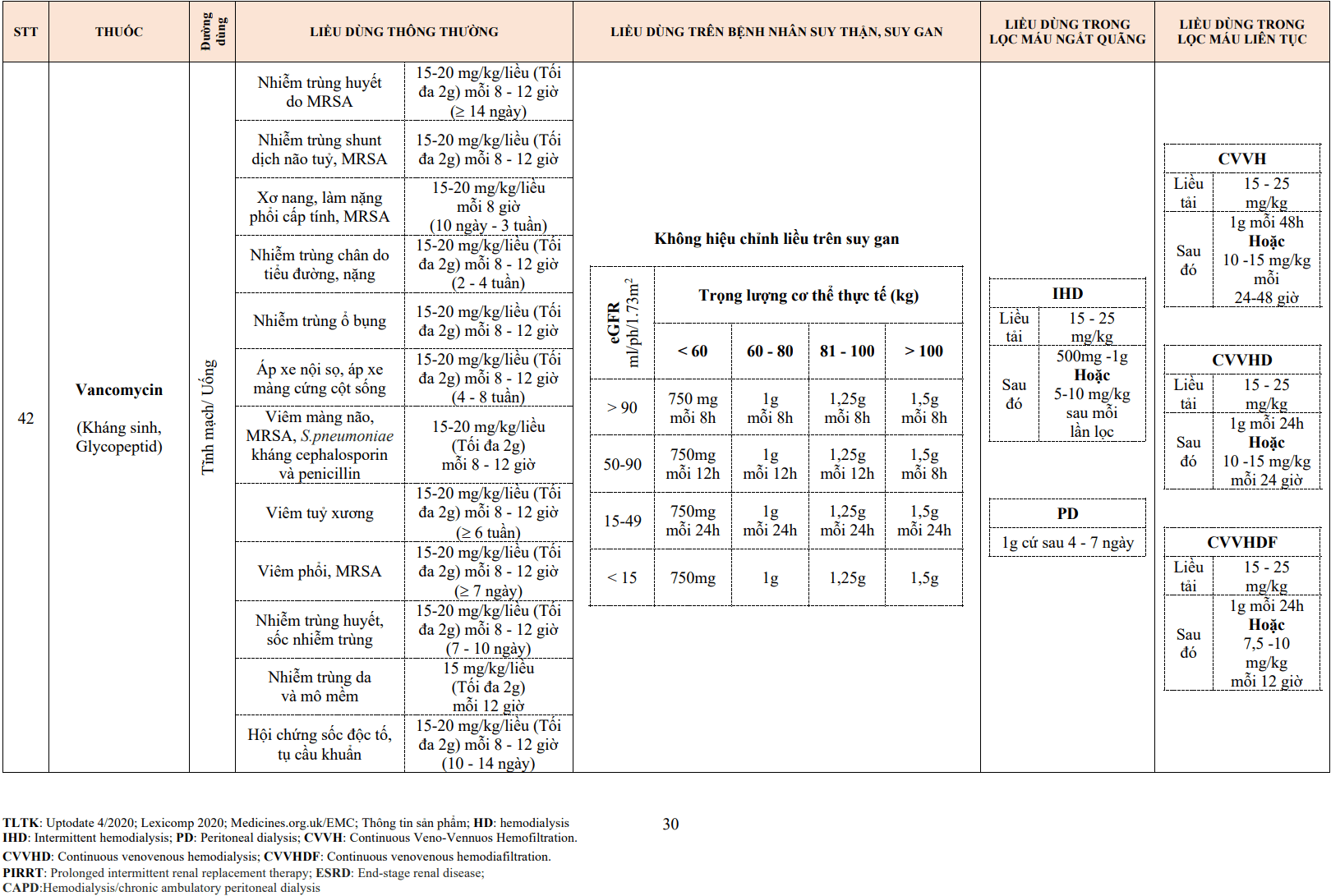
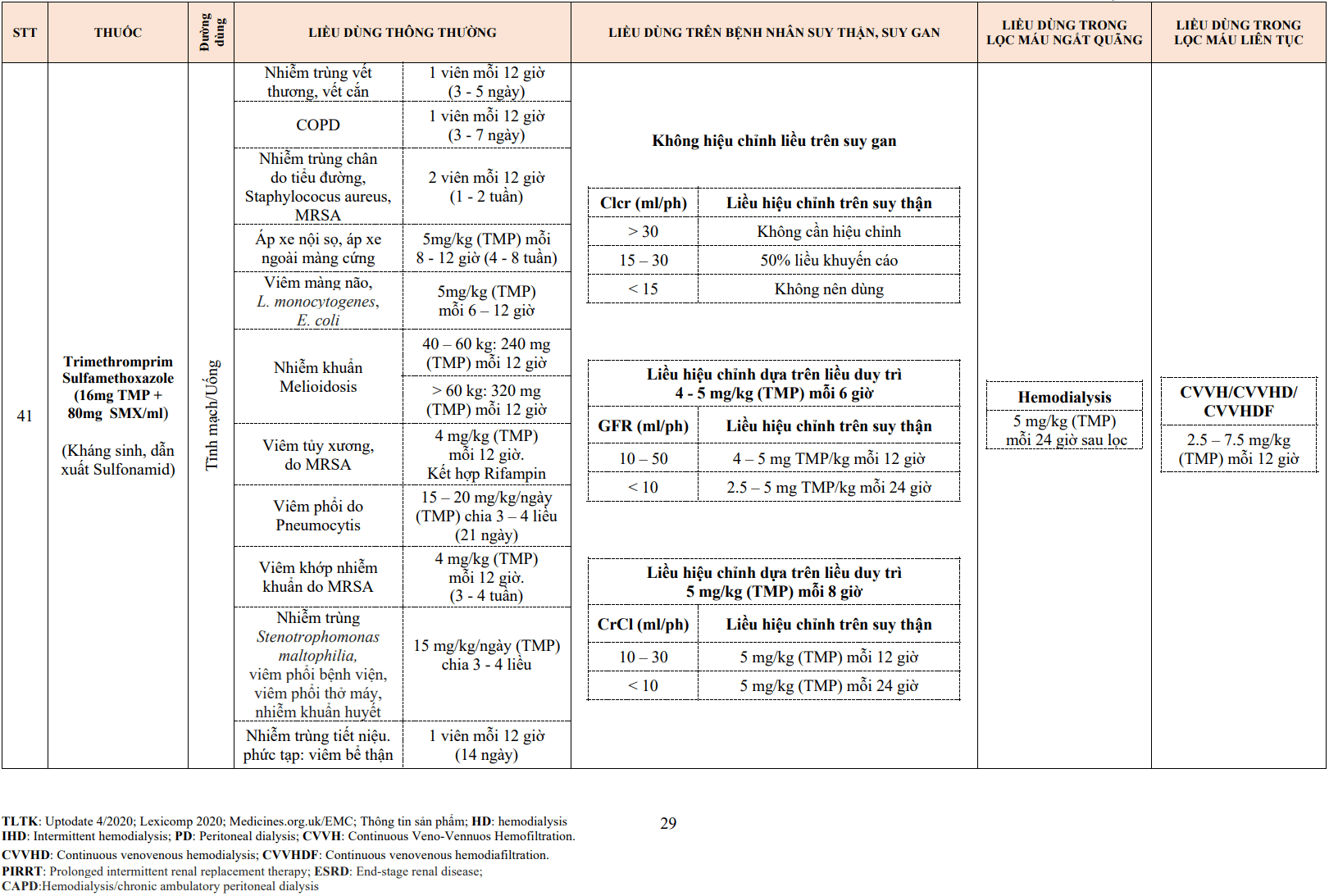
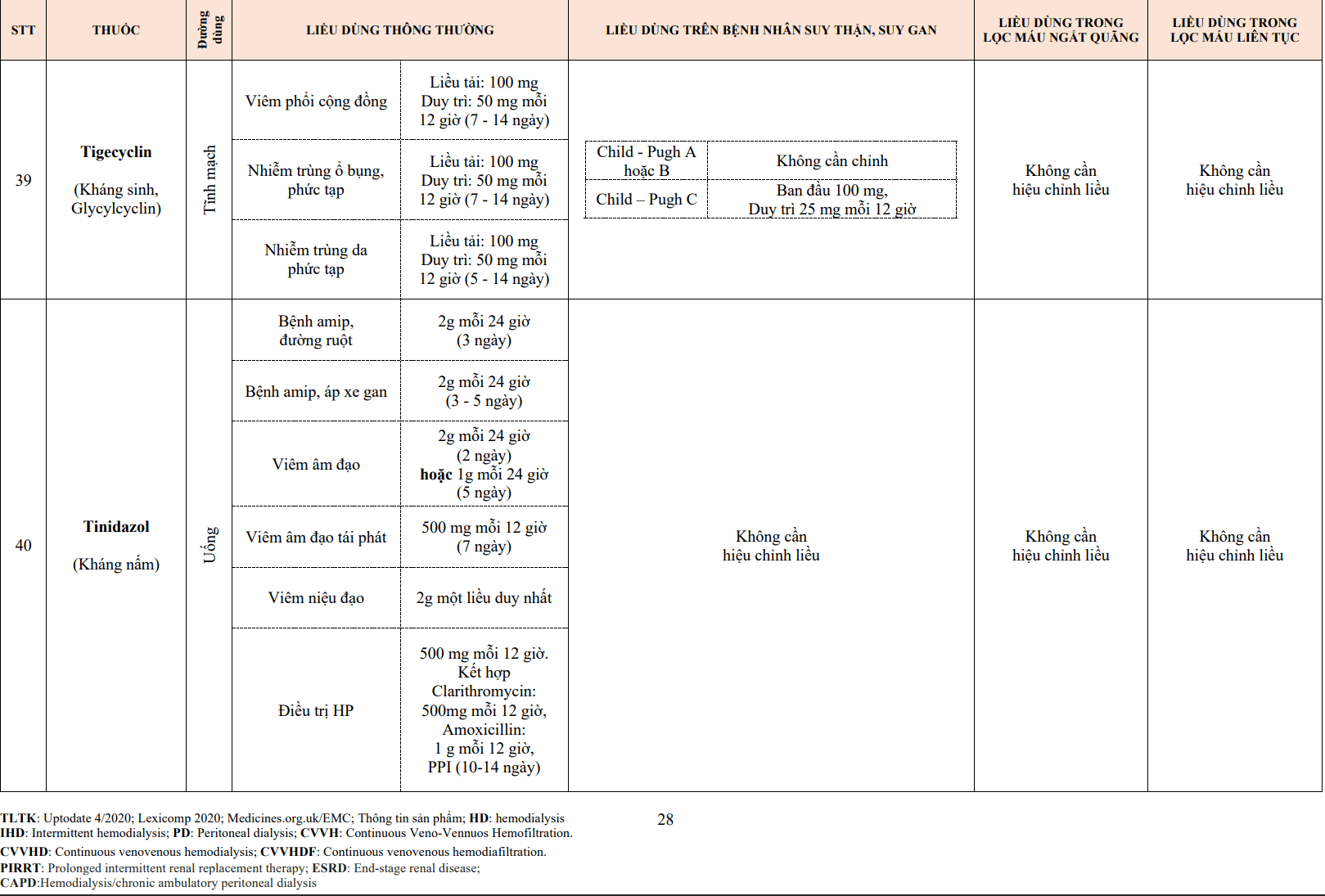
| Các thuốc làm tăng tác dụng của thuốc VKA | Allopurinol
Aminoglycosides Amiodarone Ampicillin Anabolic steroids Aspirin Cephalosporins Chloral hydrate Chloramphenicol Chlorpromazine Chlorpropamide Chlortetracycline Cimetidine Clofibrate (fibrates) Co-trimoxazole Danazol Dextrothyroxine Diazoxide Dipyridamole Disulfiram Ethacrynic acid Erythromycin Fenclofenac Fenoprofen Flufenamic acid Fluconazole Isoniazid Ketoconazol Ketoprofen Liquid paraffin Mefenamic acid Methotrexate Metronidazole Monoamine oxidase Inhibitors Nalidixic acid Naproxen Omeprazole Penicillin (Liều cao đường TM) Phenformin Propylthiouracil Quinidine Rosuvastatin Sulfinpyrazone Sulfonamides Tamoxifen Tetracyclines Tolbutamide Thyroxine Thuốc chống trầm cảm 3 vòng Trimethoprim– sulfamethoxazole Verapamil |
| Các thuốc làm giảm tác dụng của thuốc VKA | Antacids
Antihistamines Barbiturates Carbamazepine Cholestyramine Colestipol Corticosteroids Cyclophosphamide Dichloralphenazone Disopyramide Glutethimide Griseofulvin Mercaptopurine Oral contraceptives Pheneturide Phenytoin Primidone Rifampicin Vitamins K1 and K2 |
8. Chống chỉ định của VKA
Các chống chỉ định bao gồm: Mới đột quỵ não, huyết áp không kiểm soát được, xơ gan, có nguy cơ xuất huyết tiêu hóa hoặc xuất huyết tiết niệu. Nếu chỉ định dùng chống đông là cần thiết nên tính toán kỹ lợi ích – nguy cơ trước khi chỉ định. Bệnh nhân cao tuổi không phải là một chống chỉ định của VKA, tuy nhiên bệnh nhân cao tuổi là đối tượng dễ bị xuất huyết hơn, nhất là bệnh nhân có nguy cơ dễ ngã, do đó cần thận trọng chỉ định VKA ở bệnh nhân cao tuổi.
9. Quá mức chống đông do dùng thuốc VKA
Nếu đang có chảy máu nặng
Đột quỵ xuất huyết não, chảy máu sau phúc mạc và bất kỳ tình trạng chảy máu nào có thể dẫn tới tử vong, nhập viện hoặc phải truyền máu.
- Cần ngừng VKA.
- 5-10 mg vitamin K1 đường tĩnh mạch (để tránh nguy cơ phản vệ nên pha loãng trong khoảng 50 mL NaCl 0,9% hoặc glucose 5% và truyền TM chậm trong ít nhất 20 phút).
- Truyền tĩnh mạch 2-4 đơn vị huyết tương tươi đông lạnh cùng nhóm.
- Kiểm tra PT-INR liên tục cho đến khi ngừng chảy máu.
Nếu không có chảy máu hoặc chảy máu nhẹ
- PT-INR < 6,0: Tạm ngừng VKA trong 1-2 ngày. Sau đó bắt đầu lại với liều thấp hơn.
- PT-INR trong khoảng 6,0-10,0: Tạm ngừng VKA ít nhất 1-2 ngày. Có thể cho vitamin K đường uống 1-2,5 mg nếu bệnh nhân có nguy cơ chảy máu cao. Uống lại VKA với liều thấp hơn khi thấy PT-INR về khoảng mục tiêu điều trị thông thường.
- PT-INR >10,0: Tạm ngừng thuốc VKA vài ngày. Có thể cho vitamin K đường uống hoặc tiêm vitamin K1 tĩnh mạch 2,5-5 mg nếu bệnh nhân có nguy cơ chảy máu cao. Uống lại VKA với liều thấp hơn khi PT-INR về khoảng mục tiêu điều trị thông thường. Không cần truyền huyết tương tươi đông lạnh đối với tất cả các trường hợp do bằng chứng về lợi ích chưa rõ ràng, trong khi đó có thể làm tăng nguy cơ huyết khối, tác dụng phụ liên quan đến truyền máu…
Lưu ý: Đối với bệnh nhân mang van tim nhân tạo nên tránh dùng vitamin K1 đường tĩnh mạch trừ khi đang có xuất huyết nội sọ đe dọa tính mạng, vì vitamin K1 làm tăng nguy cơ huyết khối van nhân tạo sau đó. Trong trường hợp này nên sử dụng huyết tương tươi đông lạnh.