Thuốc chẹn kênh canxi
Gồm 2 nhóm: nhóm dihydropyridine (DHP): Amlodipine, felodipine, lacidipine, nifedipine; nhóm non-dihydropyridine (non- DHP): Diltiazem và verapamil.
7.1. Cơ chế tác dụng
Các thuốc chẹn kênh canxi ức chế sự di chuyển vào nội bào của các ion canxi qua kênh chậm trên tế bào cơ tim, hệ thống His – Purkinje, và trong cơ trơn mạch máu. Các CCB loại DHP có tác dụng ưu thế hơn cho cơ trơn mạch máu, dẫn đến giãn mạch ngoại biên, giảm huyết áp, và giảm hậu gánh, trong khi loại non-DHP có tác dụng nhiều hơn đối với các tế bào cơ tim và hệ thống dẫn truyền, dẫn đến giảm sức bóp cơ tim, ức chế cơ tim và chậm dẫn truyền nhĩ thất.
7.2. Dữ liệu thử nghiệm lâm sàng
Tăng huyết áp : Nhiều nghiên cứu đã chứng minh thuốc chẹn kênh canxi làm giảm đáng kể tỷ lệ tử vong và tàn phế, được tóm tắt trong NICE Clinical Guideline 34: Hypertension (2006).
Cơn đau thắt ngực: Giảm tần suất và mức độ nặng của các cơn đau thắt ngực. Hiệu quả như thuốc chẹn beta giao cảm trong việc phòng cơn đau thắt ngực do gắng sức (thử nghiệm APSIS, (verapamil, 1996) / TIBET (nifedipine, 1996)). Không có dữ liệu kết quả cuối cùng (tỷ lệ tử vong/tỷ lệ mắc bệnh) trong đau thắt ngực ổn định hoặc không ổn định, mặc dù verapamil và diltiazem được ủng hộ bởi các nghiên cứu chỉ ra việc giảm các biến cố sau nhồi máu cơ tim.
Rung nhĩ: Verapamil, diltiazem. Nhiều nghiên cứu nhỏ đã chứng minh hiệu quả của thuốc trong việc kiểm soát nhịp tim khi nghỉ và khi gắng sức, được tóm tắt trong NICE Clinical Guideline 36: Atrial Fibrillation (2006).
7.3. Lựa chọn loại thuốc
Các thuốc chẹn kênh canxi DHP thường được sử dụng để kiểm soát tăng huyết áp và như là một sự bổ sung cho thuốc chẹn beta để cải thiện kiểm soát đau thắt ngực. Các thuốc non-DHP được chọn để kiểm soát tần số tim trong cơn đau thắt ngực khi các thuốc chẹn beta giao cảm chống chỉ định hoặc không dung nạp và để kiểm soát các rối loạn nhịp tim, đặc biệt là rung nhĩ.
Cần thận trọng khi kê đơn, chọn đúng liều và dạng bào chế, đặc biệt đối với diltiazem và nifedipine, với rất nhiều hàm lượng tùy theo nhãn hiệu thuốc.
7.4. Chỉ định Nhóm DHP:
Tăng huyết áp: Lựa chọn đầu tay cho bệnh nhân lớn tuổi ( ≥60 tuổi) và bệnh nhân da đen.
Lựa chọn đầu tay trong tăng huyết áp cấp cứu ở phụ nữ có thai, bao gồm cả sản giật và tiền sản giật
Cơn đau thắt ngực: có thể thêm vào cùng với thuốc chẹn beta khi chưa kiểm soát được triệu chứng hoặc thay thế khi thuốc chẹn beta bị chống chỉ định.
Đau ngực do co thắt động mạch vành Tăng áp lực động mạch phổi Raynaud
Nhóm non-DHP:
Đau thắt ngực Tăng huyết áp
Kiểm soát tần số thất trong rung nhĩ: Verapamil có thể được xem xét để kiểm soát tần số tim khi các lựa chọn đầu tay đã thất bại, hoặc có chống chỉ định hoặc không dung nạp.
Nhịp nhanh thất vô căn
Cơn nhịp nhanh trên thất cấp tính
7.5. Chống chỉ định và thận trọng Chống chỉ định
Sốc tim
Huyết áp thấp <90 mmHg
Diltiazem, verapamil: Block nhĩ thất độ II-III, hội chứng suy nút xoang, nhịp tim chậm <50 nhịp/phút, suy thất trái nặng, rung hoặc cuồng nhĩ trong bệnh cảnh của hội chứng Wolff-Parkinson-White.
Thận trọng: có thể làm nặng thêm tình trạng suy tim
7.6. Liều khởi đầu và khoảng liều
Thông thường, liều được chỉnh theo đáp ứng của bệnh nhân, nhằm đạt đủ khả năng kiểm soát tăng huyết áp hoặc nhịp tim lúc nghỉ ngơi trong khoảng từ 50-60 nhịp/phút trong cơn đau thắt ngực.
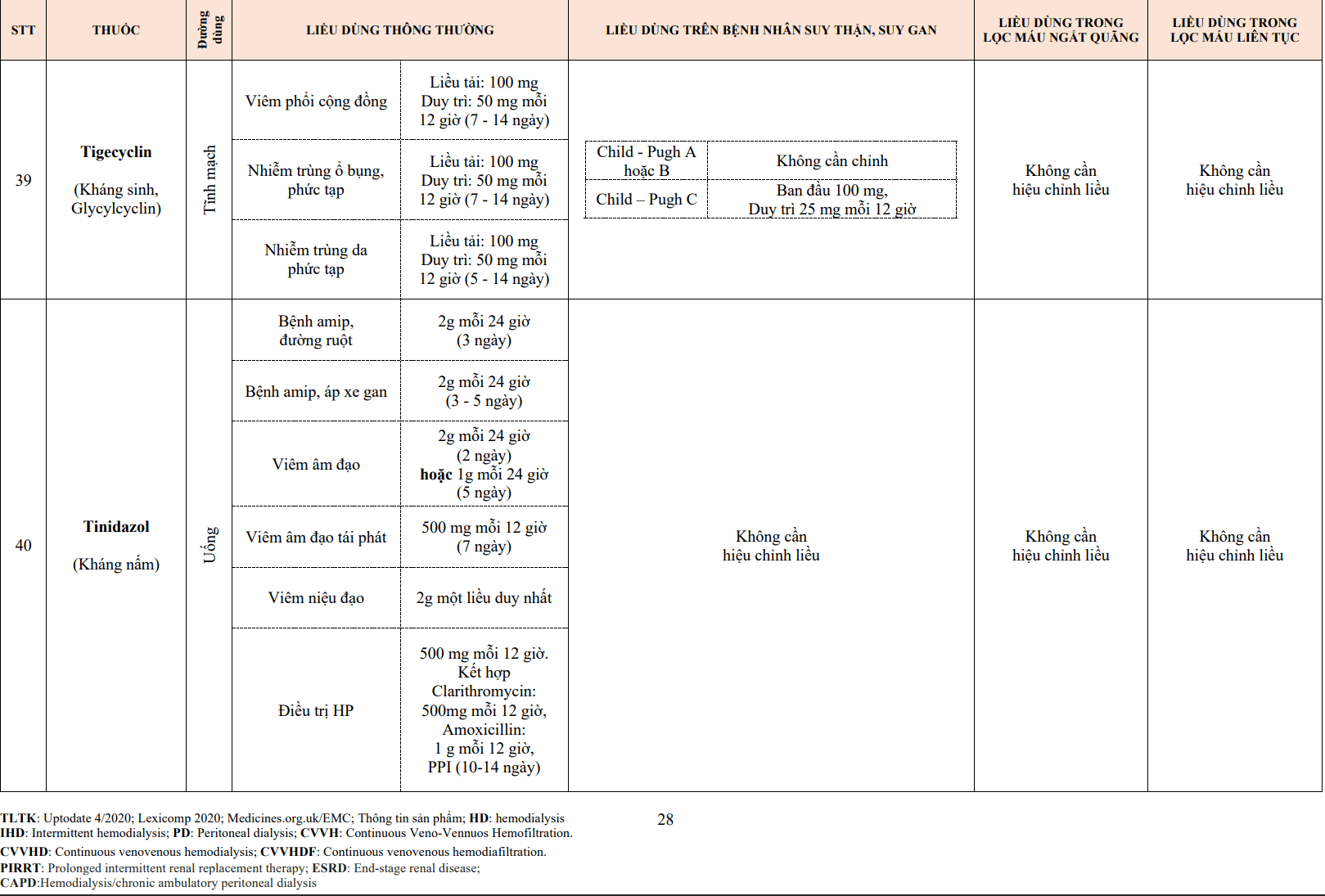
Bảng 22.10: Liều các thuốc chẹn kênh canxi
| Loại thuốc | Liều khởi đầu | Khoảng liều |
| Amlodipine | 5 mg/24h | 5-10 mg/24h |
| Diltiazem | 120mg/24h | 240-360 mg/24h |
| Felodipine | 5 mg/24h | 5 -20 mg/24h |
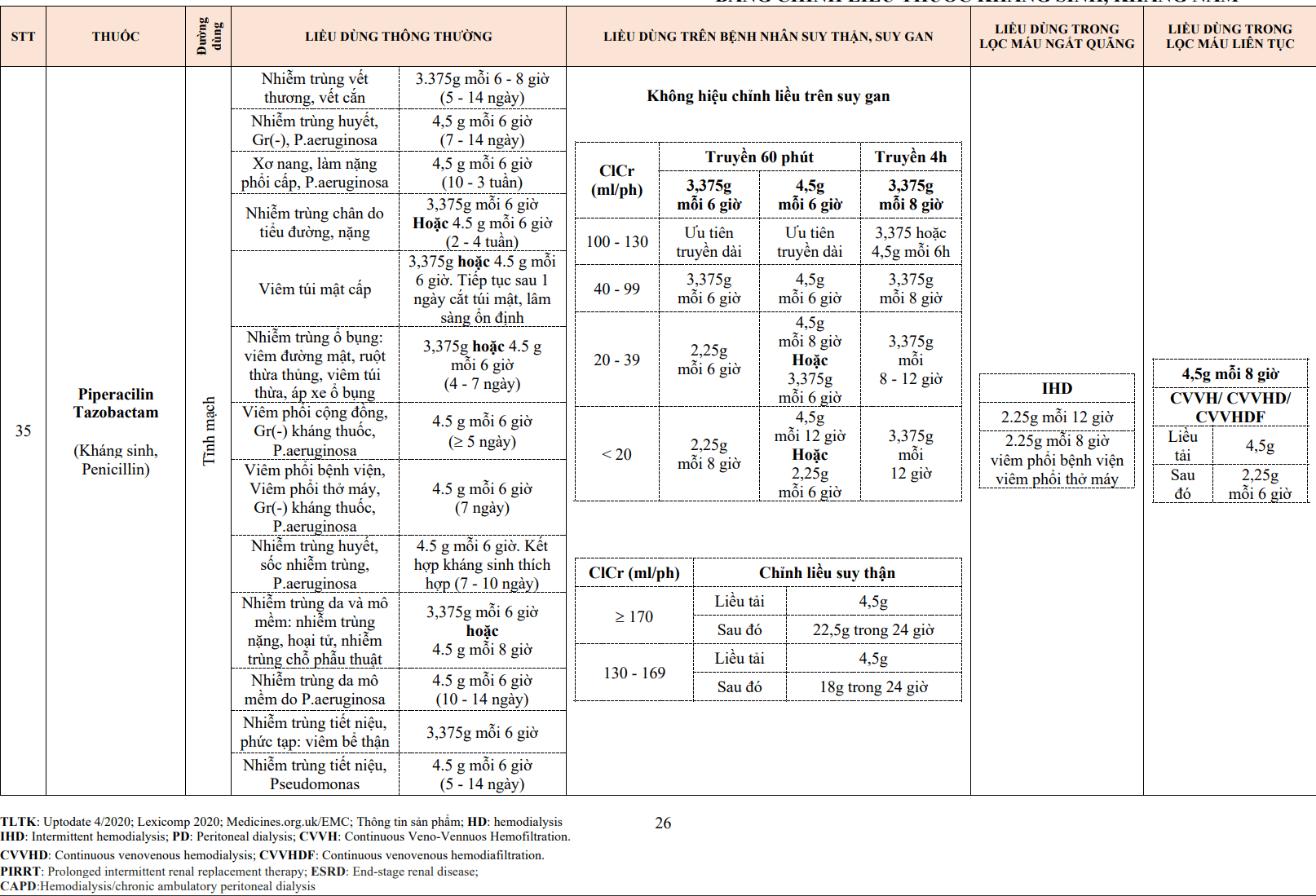
| Lacidipine | 2 mg/24h | 2-6 mg/24h |
| Nifedipine | 20-30 mg/24h | 30-90 mg/24h (đến 120mg với Nifedipin SR) |
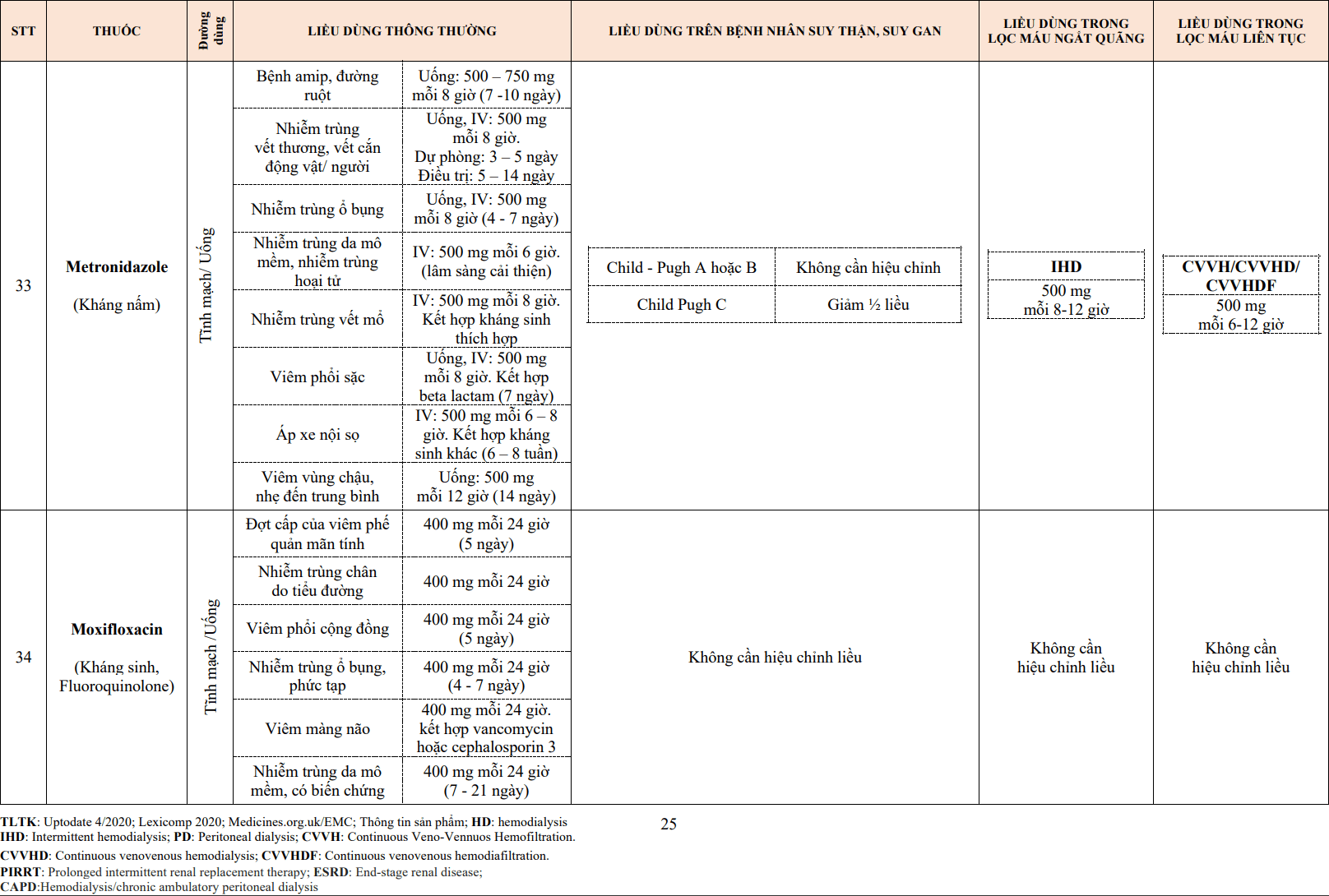
| Verapamil | 120 mg/24h (dạng giải phóng chậm) | 240-480 mg/24h (dạng giải phóng chậm) |
7.7. Tác dụng phụ của CCB
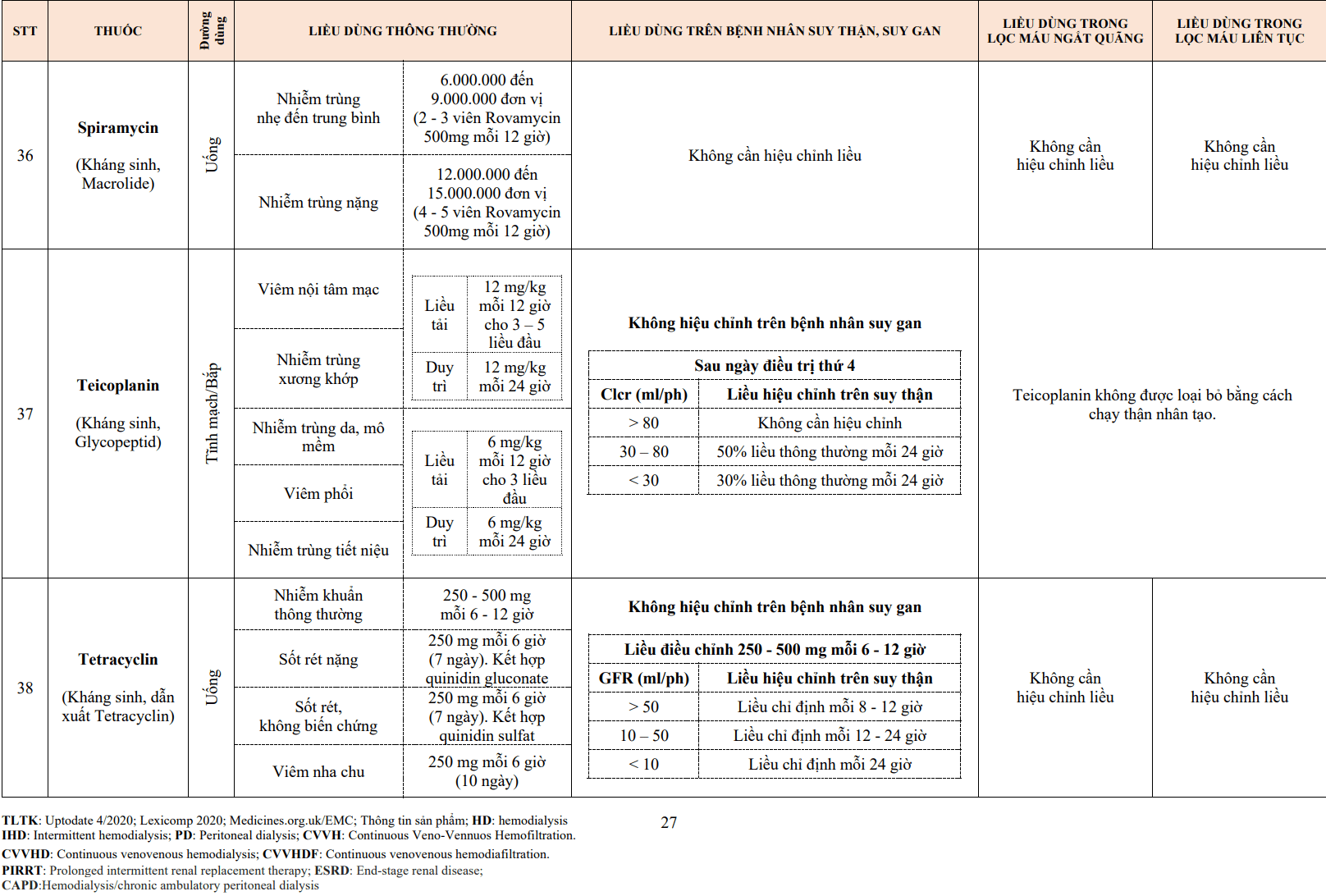
Nhịp tim chậm (tần số tim <50 nhịp/phút): (chỉ non-DHP) xem xét giảm liều, tránh block nhĩ thất. Hạ huyết áp có triệu chứng: Xem xét giảm liều.
Đỏ bừng mặt: Mất đi theo thời gian, nên khuyến khích bệnh nhân tiếp tục kiên trì với điều trị. Rối loạn tiêu hóa: Có thể làm cho táo bón nặng hơn.
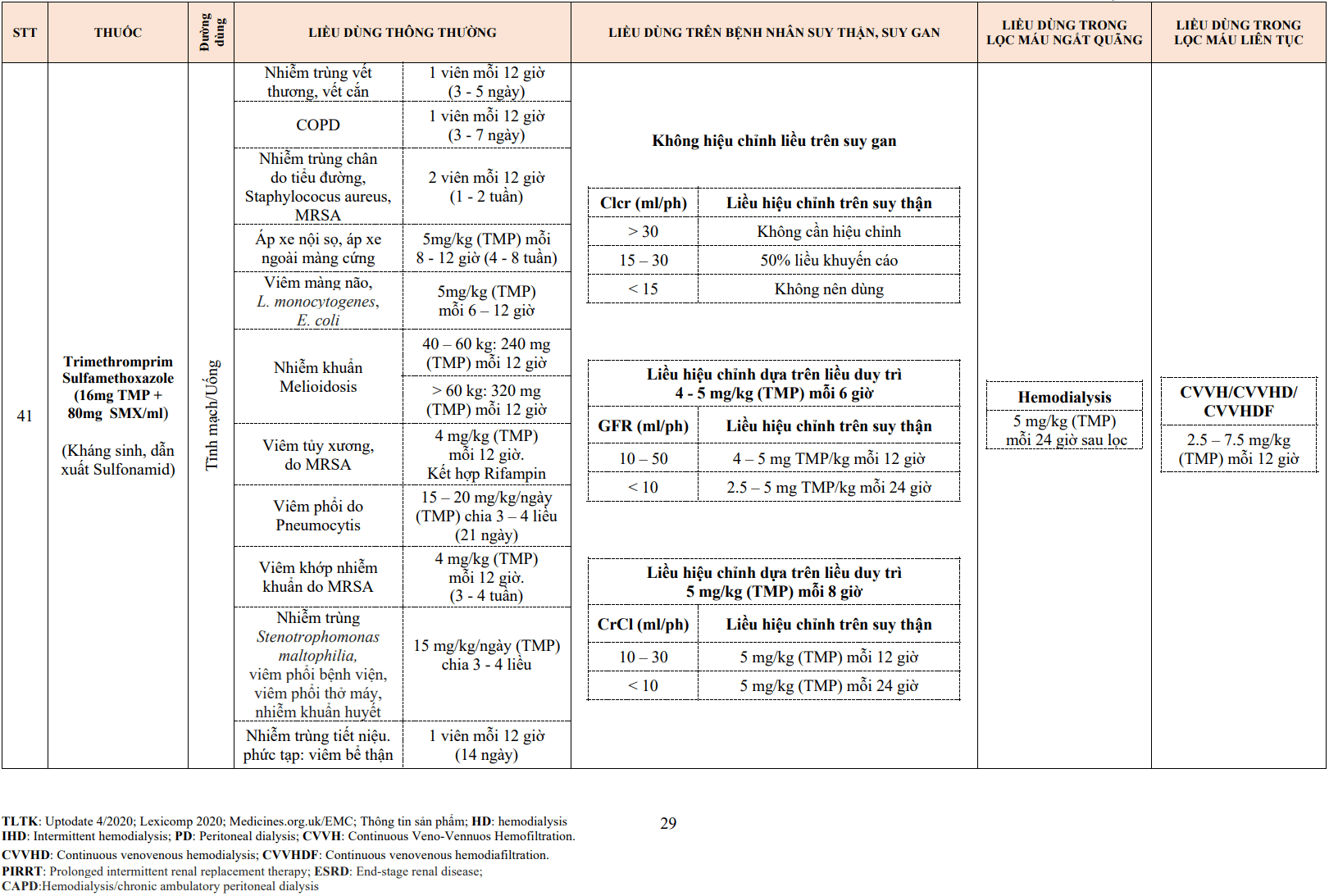
Phù mắt cá chân: Thường liên quan đến liều, cân nhắc giảm liều hoặc kết hợp với thuốc ƯCMC hoặc ƯCTT. Tăng sản mô của lợi: Ngừng thuốc và xem xét các lựa chọn thay thế.
7.8. Theo dõi
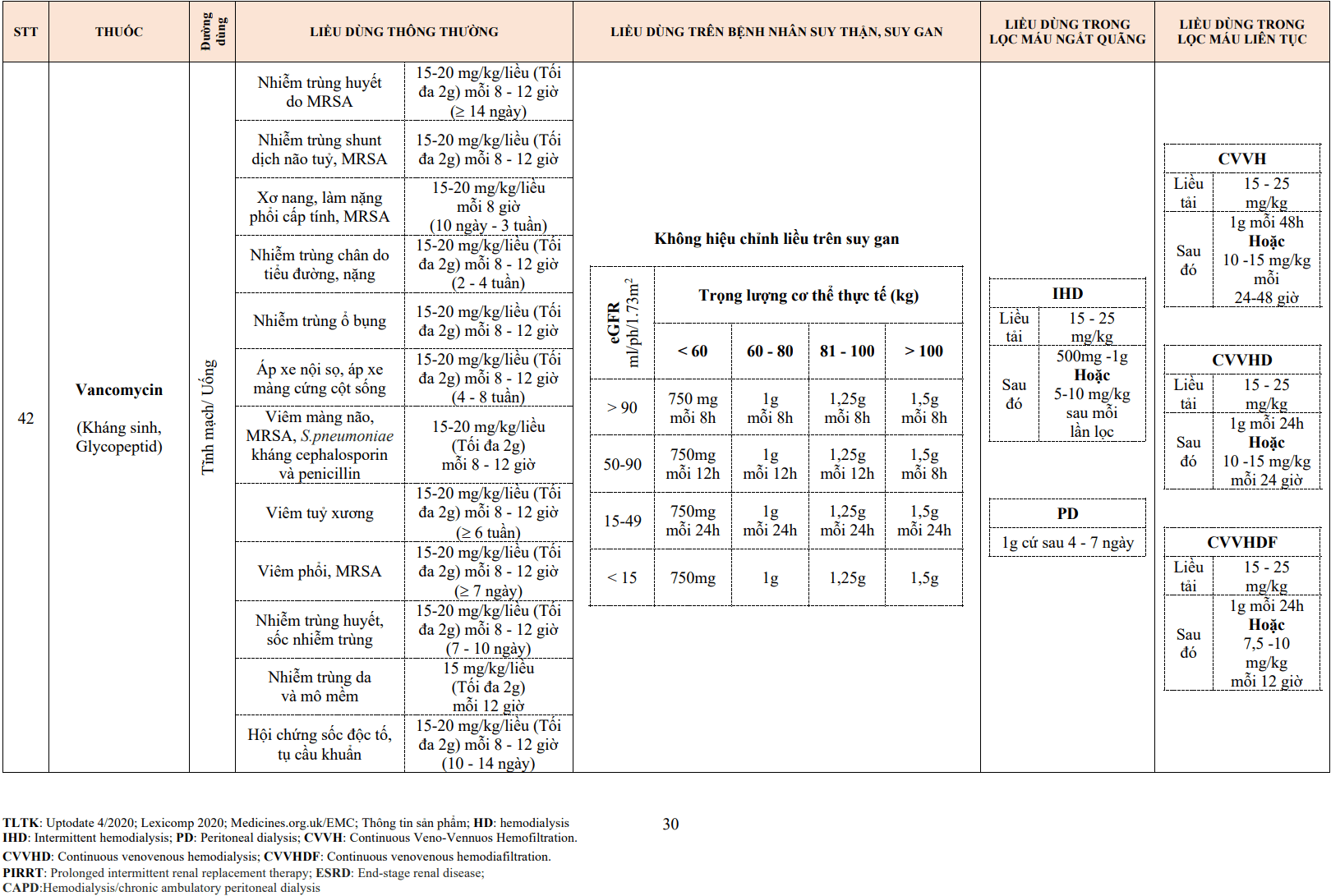
Cần biết được huyết áp nền và nhịp tim trước khi bắt đầu và sau khi thay đổi liều.
Trong trường hợp không thấy các tác dụng phụ trong vòng 4 tuần và xem xét liều chuẩn.
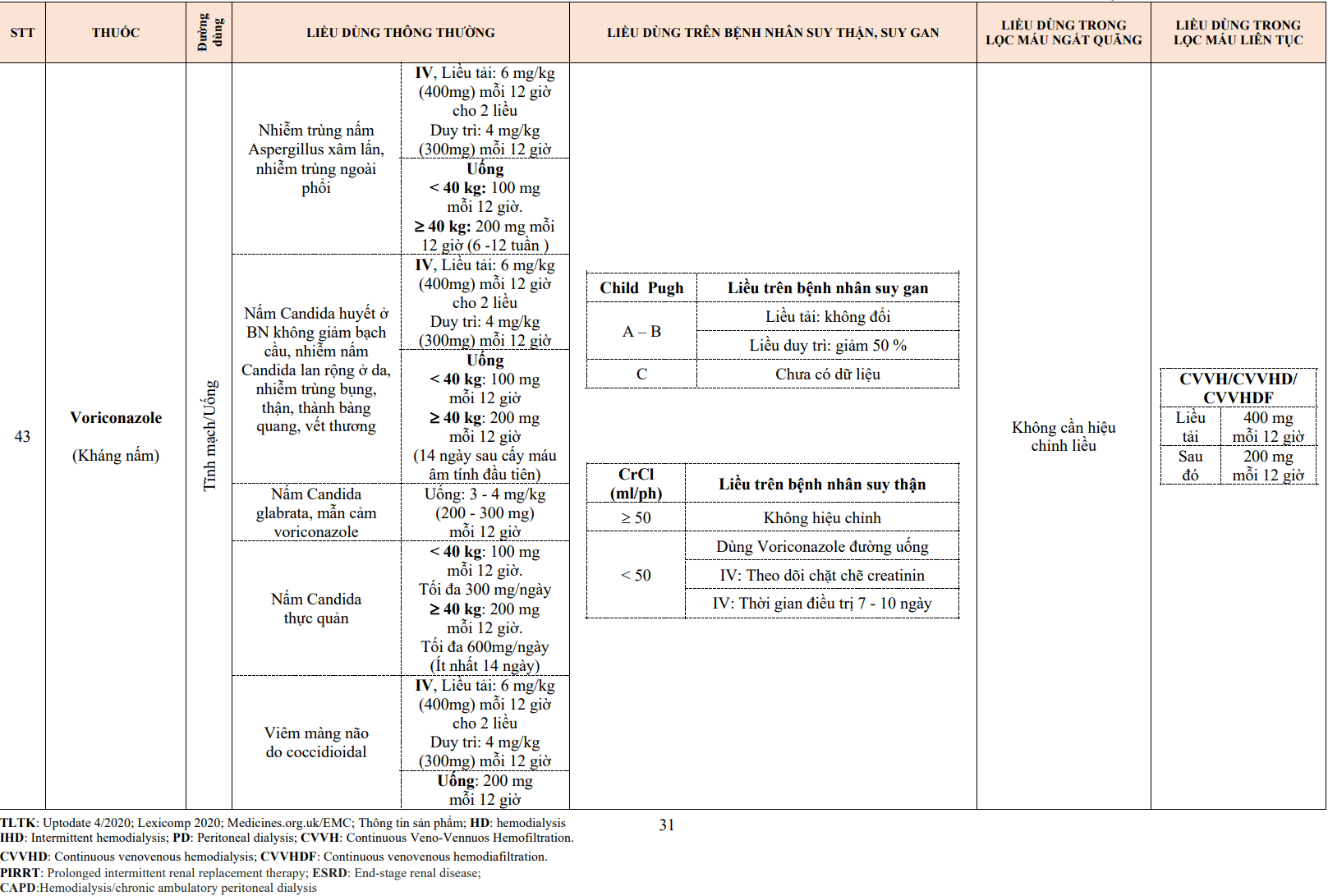
Nhức đầu và đỏ bừng mặt thường gặp trong tuần đầu tiên hoặc tuần thứ hai điều trị và thường mất đi theo thời gian. Các thuốc giảm đau thông thường có thể được sử dụng để kiểm soát đau đầu nếu cần thiết. Bệnh nhân nên yên tâm và nên được khuyến khích tiếp tục điều trị.
Phù mắt cá chân thường gặp, đặc biệt là với thuốc chẹn kênh canxi nhóm DHP ở liều cao hơn (ví dụ sau khi tăng liều amlodipin từ 5 mg lên 10 mg mỗi ngày).
7.9. Tương tác thuốc chính với thuốc chẹn kênh canxi
Thuốc chẹn alpha giao cảm: Tăng cường hiệu quả hạ huyết áp.
Thuốc gây mê: Tăng hiệu quả hạ huyết áp.
Thuốc chống loạn nhịp tim: Loại non-DHP: Tăng nguy cơ nhịp tim chậm, ức chế cơ tim khi dùng cùng với amiodarone và nguy cơ vô tâm thu khi verapamil dùng với flecainide/disopyramide.
Thuốc chống động kinh: Tác dụng thay đổi tùy thuộc nồng độ trong huyết tương. Thuốc chống nấm.
Thuốc kháng virus.
Thuốc chẹn beta giao cảm : Tăng hiệu quả hạ huyết áp.
Diltiazem: Nguy cơ block nhĩ thất, nhịp tim chậm. Verapamil: Hạ huyết áp nghiêm trọng và suy tim.
Digoxin: Verapamil làm tăng nồng độ digoxin, tăng nguy cơ block nhĩ thất/nhịp tim chậm. Cyclosporin: Tác dụng thay đổi tùy thuộc nồng độ trong huyết tương.
Ivabradine: Nồng độ trong huyết tương tăng do diltiazem, verapamil, nên tránh sử dụng đồng thời.
Statin: Nồng độ simvastatin, atorvastatin trong huyết tương tăng do diltiazem, verapamil, nên cần giảm liều statin. Sirolimus, Tacrolimus: Nồng độ trong huyết tương tăng bởi diltiazem và verapamil.
Th eophylline: Tăng nồng độ theophyline trong huyết tương.