Phân tích Đường cong áp lực – thể tích
Marcos E. Gomes
Hình ảnh bên dưới là đường cong áp lực – thể tích ở bệnh nhân đang thở máy tại ICU
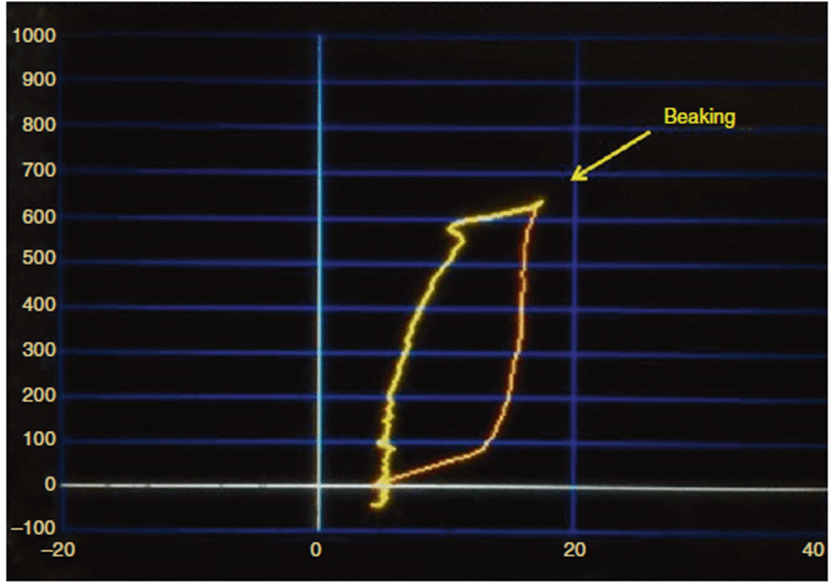 Fig. 73.1 Dynamic pressure–volume curve showing “beaking”
Fig. 73.1 Dynamic pressure–volume curve showing “beaking”1. Đường cong áp lực – thể tích (P–V) cho biết điều gì?
2. Mục đích khi sử dụng đường cong P-V?
3. Nó có giúp cải thiện tiên lượng bệnh nhân?
4. Điểm uốn trên đường cong P-V là gì?
5. Làm thế nào để chọn PEEP thích hợp?
6. Ưu điểm khi chọn PEEP phù hợp?
Trả lời
1. Đường cong P-V mô tả hoạt động cơ học của phổi và thành ngực trong kỳ thở ra và hít vào, cho thông tin lâm sàng về khả năng giãn nở của phổi và thành ngực bệnh nhân (Fig. 73.1). nó được nghiên cứu ở nhiều bệnh nhưng hay dùng nhất ở bệnh nhân ARDS. Khác với đường cong áp lực- thể tích tĩnh, đường cong áp lực – thủy tĩnh động thu được khi dòng khí đi qua trong chu kỳ hô hấp và thêm kháng trở của đường thở vào phương trình [1]. Nhiều máy thở hiện nay có khả năng tích hợp ghi lại đường cong áp lực – thể tích động
2. Lý do sử dụng đường cong P-V để đánh giá cơ chế hô hấp cơ học của bệnh nhân để cài đặt thông khí phù hợp. cuối cùng mục tiêu tối ưu hóa chế độ thở máy để cải thiện độ giãn nở và bảo vệ bệnh nhân tránh tổn thương phổi do thở máy
3. Dù ban đầu thấy sử dụng đường cong P-V có cải thiện tình trạng bệnh và tỷ lệ tử vong, nhưng nó không được đưa ra trong các nghiên cứu. khó khăn trong việc đo đạc và sử dụng thông tin không đúng có thể là nguyên nhân dẫn tới thiếu bằng chứng và tăng thêm lượng câu hỏi về lợi ích lâm sàng của phương pháp này. Sự ra đời máy thở có thể đánh giá đường cong P-V động hứa hẹn hi vọng áp dụng phương pháp này
4. Điểm uốn dưới (LIP) thể hiện dung tích phổi khi phế nang đóng (dung tích đóng). Điểm uốn trên (UIP) thể hiện bắt đầu quá căng hoặc ngừng luồng khí vào. Cả 2 điểm uốn trên và dưới có thể xác định tình trạng đường cong hoạt động của hô hấp (đường cong P-V tĩnh, Fig. 73.2). về lý thuyết, phổi nên được thông khí giữa 2 điểm này, dù không có nghiên cứu cho thấy có lợi khi áp dụng phương pháp này. Thực tê,s nghiên cứu cân nhắc điểm uốn dưới (LIP)

Fig. 73.2 Graphic representation of static pressure–volume curve showing the P-flex point
Là áp lực tối thiểu khi thở máy trong ARDS. Tương tự, LIP được đề xuất là điểm khởi đầu để điều chỉnh PEEP. Gattinoni và cộng sự gợi ý tính toán cái họ gọi là “P-flex” để có được PEEP tối ưu cho bệnh nhân. P-flex là giao điểm giữa đoạn phổi nở kém và nở mạnh (Fig. 73.2) và tương ứng với điểm uốn dưới. đường cong P-V tĩnh khó xác định, thường xác định đường cong P-V động (Fig. 73.1). thông thường, các điểm uốn không dễ xác định trên đường cong động học, nhưng khi thấy điểm uốn dưới cho thấy PEEP không đủ do nó thể hiện sự tăng đột ngột dung tích phổi ở 1 áp lực nhất định. Khi phổi được cài đặt tối ưu, không cần phải đạt 1 áp lực nhất định để mở tất cả phế nang cùng lúc, khi đó sẽ thấy LIP. Thay vào đó, phế nang nên mở từ từ, chậm và không cần mở cùng lúc, để LIP khó thấy hơn. Fig. 73.3, dễ xác định LIP và hiểu tại sao thủ thuật huy động phế nang (thay đổi VT) chỉ xảy ra sau khi áp lực đường thở đạt 10 cmH2O. huy động với áp lực cao để thay đổi dung tích phổi gợi ý PEEP không đủ. Mặt khác, sự có mặt điểm uốn trên cho thấy PEEP quá cao, quá căng phồng hoặc áp lực quá cao với hệ thống hô hấp. lúc này sử dụng thuật ngữ “beaking” (Fig. 73.1) [2, 3].
5. Tầm quan trọng của cài PEEP đúng mục tiêu không chỉ huy động phế nang cải thiện độ nở và oxy hóa còn tối ưu hoạt động cơ học hô hấp và tránh tiến triển tổn thương phổi do thở máy. Dạn tổn thương này có thể xảy ra do các cơ chế khác nhau: chấn thương khí áp (áp lực phế nang cao), chấn thương thể tích (phế nang quá căng)

Fig. 73.3 Graphic representation of a dynamic pressure–volume curve showing easy visualization of the LIP, suggesting insufficient PEEP
Xẹp phế nang (chu kỳ đóng/mở phế nang), và chấn thương sinh học (giải phóng hoạt chất trung gian trong viêm). Cài đặt máy thở lý tưởng khi phối hợp PEEP và VT thấp ít gây tổn thương phổi. cài đặt myas thở liên quan tới việc cải thiện tiên lượng tránh cho áp lực plateau > 30 cmH2O. các thuật toán cài đặt PEEP và các phương pháp khác gợi ý PEEP cụ thể với tình trạng lâm sàng vẫn chưa rõ ràng.
6. Cài đăỵ PEEP thích hợp để tăng FRC, tránh xẹp phế nang, tối ưu tỷ lệ thông khí.tưới máu, giảm shunt phải-trái, tránh xẹp phế nang cuối kỳ thở ra. Potential nhược điểm là giảm cung lượng tim do giảm hồi lưu tĩnh mạch, giảm tuần hoàn gan/thận, quá căng phồng/vỡ phế nang và tăng áp lực nội sọ
References
1. Jonson B, et al. Pressure–volume curves and compliance in acute lung injury. Am J Respir Crit Care Med. 1999;159:1172–8.
2. Harris S. Pressure–volume curves of the respiratory system. Respir Care. 2005;50(1):78–99.
3. Pestana D, et al. Adjusting positive end-expiratory pressure and tidal volume in acute respira- tory distress syndrome according to the pressure–volume curve. Acta Anaesthesiol Scand. 2003;47:326–34.