Nhồi máu cơ tim cấp có st chênh lên
12. NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN (STEMI): LÂM SÀNG, CẬN LÂM SÀNG VÀ CHẨN ĐOÁN
Là một thể bệnh ĐMV cấp, thường do tắc nghẽn cấp hoàn toàn động mạch vành với đặc trưng có ST chênh lên xuất hiện trên điện tâm đồ, cần tái thông động mạch vành càng sớm càng tốt.
12.1. Lâm sàng
a. Nhóm nguy cơ cao mắc NMCT
Nam > 45 tuổi, nữ > 55 tuổi
Thừa cân, béo phì
Ít vận động thể lực Hút thuốc lá
Tăng huyết áp Đái tháo đường
Rối loạn lipid máu Stress…
Trong hơn 50% các trường hợp, bệnh nhân sẽ có một yếu tố khởi kích xảy ra trước khi NMCT như: Vận động gắng sức, stress tâm lý, phẫu thuật, có bệnh lý nội khoa nặng. Nhồi máu cơ tim có tần suất xảy ra cao vào buổi sáng (từ 6 giờ đến 11 giờ), đặc biệt là trong vòng 3 giờ đầu tiên sau khi ngủ dậy
b. Lâm sàng
Triệu chứng cơ năng: Cơn đau thắt ngực
C ơn đau thắt ngực điển hình, mức độ đau nhiều, cảm giác bóp nghẹt sau xương ức, có thể lan lên cằm, vai, cánh tay trái, cơn đau thường kéo dài (thường trên 30 phút), và không/đáp ứng kém đáp ứng với nitroglycerin xịt dưới lưỡi, có thể có các biểu hiện kèm theo như: N ôn – buồn nôn, vã mồ hôi, khó thở, mệt mỏi…
Cơn đau ngực có thể không điển hình như đau vùng thượng vị hoặc lan ra sau lưng.
Một số chỉ có cảm giác khó chịu, nặng ngực, mệt, khó thở. Đặc biệt ở bệnh nhân đái tháo đường, tăng huyết áp và người cao tuổi có thể không rõ đau ngực (nhồi máu cơ tim thầm lặng) hoặc nhồi máu cơ tim không điển hình. Các biểu hiện khác bao gồm:
Khó thở do phù phổi cấp
Ngất hoặc hôn mê do rối loạn nhịp Tụt áp hoặc sốc tim
Rối loạn tâm thần cấp Tăng đường huyết
Biểu hiện thần kinh trung ương giống với đột quỵ (thứ phát do giảm cung lượng tim hoặc thuyên tắc mạch).
Khám lâm sàng:
Thường không phát hiện dấu hiệu gì đặc hiệu bất thường. Một số trường hợp có thể nghe thấy tiếng T1 mờ (trong NMCT thành trước), tiếng T3 và T4.
Khi khám lâm sàng cần lưu ý các biến chứng cơ học có thể xảy ra (âm thổi toàn tâm thu lan nan hoa khi có thủng vách liên thất, âm thổi tâm thu tại mỏm do đứt cơ nhú van 2 lá gây hở van 2 lá cấp, rale ẩm tại đáy phổi khi có phù phổi cấp…).
Đặc biệt chú ý dấu hiệu sinh tồn và đánh giá tưới máu ngoại vi; huyết áp kẹp hoặc thấp, có dấu hiệu giảm tưới máu ngoại vi.
Khoảng 1/4 trường hợp NMCT thành trước có biểu hiện cường giao cảm (mạch nhanh, tăng huyết áp) và một nửa các trường hợp NMCT thành dưới có biểu hiện cường phó giao cảm như mạch chậm, huyết áp thấp.
Trên bệnh nhân đau ngực cấp, tam chứng tụt huyết áp + tĩnh mạch cảnh nổi + phổi trong gợi ý có nhồi máu cơ tim thất phải.
c. Các yếu tố tiên lượng xấu
Tuổi trên 70 tuổi
Tiền sử đã có nhồi máu cơ tim hoặc hội chứng động mạch vành mạn Nhồi máu cơ tim thành trước hoặc nhồi máu cơ tim thất phải
Suy chức năng thất trái lúc nhập viện
Tụt huyết áp và/hoặc nhịp tim nhanh lúc nhập viện Hở van hai lá cấp hay thủng vách liên thất
Đái tháo đường hoặc giảm chức năng thận
12.2. Cận lâm sàng
Làm điện tâm đồ 12 chuyển đạo càng sớm càng tốt ngay tại phòng cấp cứu, thời gian trì hoãn không nên quá 10 phút. Theo dõi điện tim liên tục (monitor) càng sớm càng tốt cho tất cả các bệnh nhân nghi ngờ NMCT cấp.
Xét nghiệm các dấu ấn sinh học cơ tim/men tim cho tất cả bệnh nhân trong giai đoạn cấp nhưng không nên chờ kết quả men tim để bắt đầu điều trị tái tưới máu.
Đo thêm các chuyển đạo thành sau (V7, V8, V9) khi nghi ngờ có NMCT thành sau (vùng sau thực).
Siêu âm tim có thể hỗ trợ chẩn đoán trong những trường hợp chưa chắc chắn nhưng không nên chờ siêu âm tim nếu làm trì hoãn việc chụp mạch vành.
Các xét nghiệm khác như chức năng thận, điện giải đồ và lipid máu nên được thực hiện trong vòng 24 giờ từ khi bệnh nhân nhập viện bên cạnh làm các xét nghiệm thường quy khác như công thức máu, đông máu toàn bộ,…
a. Điện tâm đồ
Hình ảnh đoạn ST chênh lên:

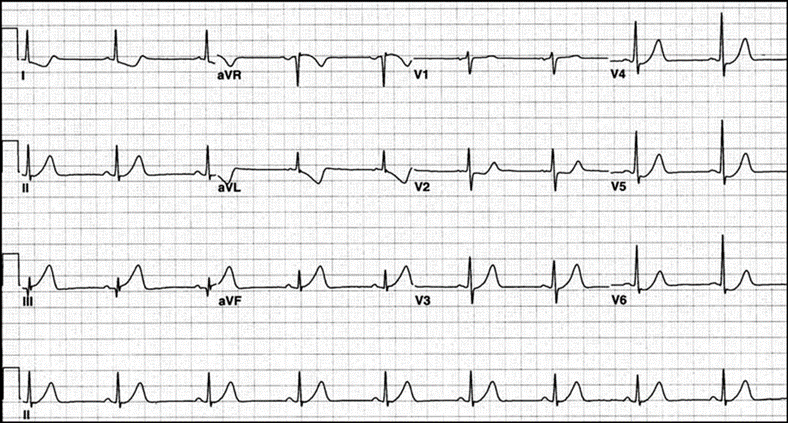
Hình 11.20: Nhồi máu cơ tim thành sau với đoạn ST chênh lên DII, DIII, aVF
Xuất hiện trong vài phút và có thể kéo dài tới 2 tuần. Trong bệnh cảnh lâm sàng phù hợp, đoạn ST chênh lên gợi ý tắc nghẽn ĐMV tiến triển khi:
Ít nhất 2 chuyển đạo liên tiếp
Đoạn ST chênh lên ≥ 2,5 mm ở nam < 40 tuổi, ≥ 2,0 mm ở nam ≥ 40 tuổi hoặc ≥ 1,5 mm ở nữ trong chuyển đạo V2-V3 và/ hoặc ≥ 1 mm ở các chuyển đạo khác.
Đoạn ST chênh lên hơn 1 tháng gợi ý phình thất trái.
Đoạn ST chênh lên ở các chuyển đạo bên phải (V3R và V4R) trong nhồi máu cơ tim thất phải.
Đoạn ST chênh xuống có thể là hình ảnh soi gương (nếu ở V1-V3) của đoạn ST chênh lên nhưng cũng thể hiện tình trạng thiếu máu cơ tim ở các vùng xung quanh (hậu quả của tổn thương nhiều thân mạch vành) nên thường là yếu tố tiên lượng nặng.
Tổng đại số các mức chênh lên và chênh xuống của đoạn ST trên các chuyển đạo cho phép ước lượng gánh nặng của thiếu máu cơ tim và hiệu quả của các biện pháp tái thông mạch vành.
Hình ảnh điện tâm đồ không điển hình nhưng cần điều trị tái thông ĐMV ngay ở những bệnh nhân có triệu chứng nghi ngờ thiếu máu cơ tim tiến triển gồm:
Block nhánh trái hoàn toàn mới xuất hiện trong bệnh cảnh lâm sàng điển hình, hoặc áp dụng tiêu chuẩn Sgarbossa chẩn đoán STEMI khi có block nhánh trái (không xác định được thời gian):
Đoạn ST chênh lên ≥ 1 mm ở các chuyển đạo có phức bộ QRS dương Đoạn ST chênh xuống ≥ 1 mm ở chuyển đạo V1-V3
Đoạn ST chênh lên ≥ 5 mm ở các chuyển đạo có phức hợp QRS âm.
Block nhánh phải mới xuất hiện: Khuyến cáo của ESC 2017 đã đưa dấu hiệu block nhánh phải mới xuất hiện trên điện tâm đồ cũng có giá trị tương đương với STEMI và cũng có thể cần phải tái thông mạch vành cấp cứu.
Đoạn ST chênh xuống đơn lẻ ≥ 0,5 mm ở V1-V3 và đoạn ST chênh lên ≥ 0,5 mm ở V7-V9 trong NMCT thành sau.
ST chênh xuống ≥ 1 mm ở ít nhất 8 chuyển đạo bề mặt, kèm theo ST chênh lên ở aVR và/ hoặc V1 gợi ý tổn thương thân chung ĐMV trái hoặc thiếu máu nặng 3 thân ĐMV.
Sóng Q bệnh lý
Thể hiện bất thường dẫn truyền điện học, nhưng không đồng nghĩa với tổn thương cơ tim không hồi phục. Trong nhồi máu cơ tim xuyên thành, cần vài giờ tới vài ngày để xuất hiện sóng Q và thường tồn tại vĩnh viễn.
Sóng Q bệnh lý có biên độ ≥ 25% biên độ sóng R, dài 40 ms đi kèm với sóng T âm. Nếu ở chuyển đạo trước tim, sóng Q ở V4 > 0,4 mV và ở V6 > 0,2 mV với điều kiện không có block nhánh trái.
Đoạn PR chênh lên hoặc chênh xuống và thay đổi hình dạng sóng P chỉ ra nhồi máu tâm nhĩ. Hầu hết bệnh nhân sẽ có rối loạn nhịp nhĩ như: Rung cuồng nhĩ, nhịp nhĩ, nhịp bộ nối.
Sóng T đảo ngược có thể xuất hiện ngay lập tức hoặc sau đó, nhìn chung sẽ tồn tại sau khi đoạn ST hết chênh.
Đoạn ST chênh lên ở các chuyển đạo liên tiếp cho phép định khu vị trí tắc của các động mạch vành.
Bảng 11.5: Định khu vùng nhồi máu cơ tim trên điện tâm đồ
| Thành trước | ST chênh lên và/hoặc có sóng Q từ V1-V4/V5 |
| Trước vách | ST chênh lên và/hoặc có sóng Q từ V1-V3 |
| Trước bên | ST chênh lên và/hoặc có sóng Q từ V1-V6 và I, aVL |
| Thành bên | ST chênh lên và/hoặc có sóng Q từ V5-V6 và sóng T âm/ST chênh lên/Sóng Q từ I và aVL |
| Thành dưới bên | ST chênh lên và/hoặc có sóng Q ở DII, DIII, aVF và V5-V6 (đôi khi ở I và aVL) |
| Thành dưới | ST chênh lên và/hoặc sóng Q ở DII, DIII và aVF |
| Vùng dưới vách | ST chênh lên và/hoặc sóng Q ở DII, DIII, aVF, V1-V3 |
| Thành sau | Sóng R cao ở V1-V3 cùng với ST chênh xuống ở V1-V3; sóng T dương ở V1-V2. Có thể xác định chính xác bằng chuyển đạo thực quản nếu có điều kiện thực hiện |
| Thất phải | ST chênh lên ở các chuyển đạo trước tim bên P (V3R-V4R). Các biến đổi này có thể chỉ xuất hiện trong vài giờ đầu NMCT |
Các bệnh cảnh có thể biến đổi trên điện tâm đồ giống nhồi máu cơ tim cấp ST chênh lên:
Các nguyên nhân gây đau ngực cấp tính như: Viêm màng ngoài tim hoặc viêm cơ tim, thuyên tắc phổi cấp,tràn khí màng phổi.
Bệnh cơ tim không do thiếu máu cơ tim: Bệnh cơ tim phì đại hoặc bệnh cơ tim giãn, bệnh cơ tim sarcoid hoặc amyloid, chấn thương.
Phì đại thất trái và thất phải.
Block nhánh trái hoặc block phân nhánh trái trước.
Các bệnh lý nội khoa khác: Xuất huyết nội sọ, tăng kali máu…
b. Thay đổi các dấu ấn sinh học của tổn thương cơ tim
Các dấu ấn sinh học đặc hiệu của cơ tim: Troponin T hoặc I
Troponin T hoặc I có độ đặc hiệu và độ nhạy cao cho tổn thương cơ tim. Trong bệnh cảnh NMCT, troponin bắt đầu tăng sau 3 giờ (có thể tăng ngay sau 1 giờ đối với loại hsTnT/I độ nhạy cao thế hệ mới), tăng kéo dài tới 7 – 14 ngày , cho phép chẩn đoán nhồi máu cơ tim muộn.
Biến đổi nồng độ troponin đã trở thành một tiêu chuẩn chẩn đoán NMCT. Tuy nhiên đối với NMCT cấp có ST chênh lên, bệnh nhân được chẩn đoán ngay bằng điện tâm đồ và được tái thông mạch vành, kết quả xét nghiệm thường có sau khi đã tái tưới máu giúp khẳng định chẩn đoán và tiên lượng.
Các troponin có thể tăng do những tổn thương cơ tim không liên quan đến nhồi máu cơ tim như: Viêm cơ tim, bệnh cơ tim, viêm màng ngoài tim…
Creatine kinase (CK và CK-MB): V ai trò trong chẩn đoán NMCT cấp đã giảm: Được coi là bất thường nếu nồng độ cao trên 2 lần ngưỡng bình thường. Trong bệnh cảnh NMCT, thường tăng sau 4 – 8 giờ , trở về bình thường trong vòng 3 – 4 ngày . Đạt đỉnh sau 24 giờ , có thể sớm hơn (12 giờ) và cao hơn ở bệnh nhân được tái thông mạch vành. Có thể có ưu thế để chẩn đoán tắc cấp stent sớm sau can thiệp (khi nồng độ hsTn vẫn đang tăng cao).
CK-MB : Đặc hiệu hơn cho cơ tim. Có thể tăng rõ dù CK bình thường. Tuy nhiên, vẫn có một lượng nhỏ CK-MB trong các mô khác (cơ xương, lưỡi, cơ hoành, tử cung, tiền liệt tuyến) do đó khi chấn thương hoặc phẫu thuật có thể dẫn đến dương tính giả. Tỷ lệ dương tính giả ~ 15% ở người ngộ độc rượu, có bệnh cơ hoặc chấn thương cơ, luyện tập gắng sức, co giật, tiêu cơ, suy giáp, thuyên tắc động mạch phổi,… CK và CK-MB nguồn gốc từ hệ cơ xương có xu hướng tăng kéo dài hơn so với từ tim.
Còn có nhiều chỉ điểm sinh học khác để đánh giá tổn thương cơ tim, ví dụ AST tăng sau 18 – 36 giờ hay LDH tăng sau 24 – 36 giờ… Tuy nhiên ngày càng ít được sử dụng do troponin độ nhạy cao đã trở nên rất phổ biến, dễ dùng, có độ đặc hiệu cao.
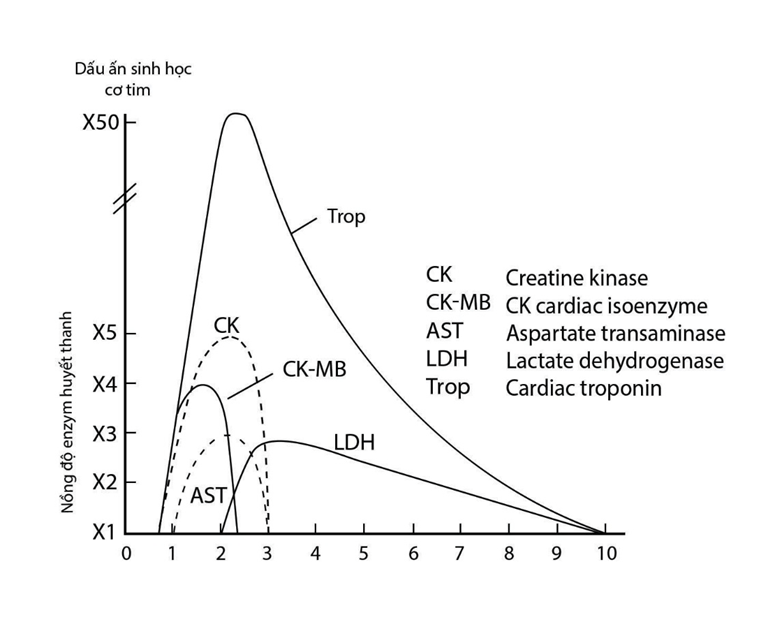
Hình 11.21 : Thay đổi nồng độ các dấu ấn sinh học theo thời gian từ khi khởi phát NMCT
c. Siêu âm tim
Siêu âm tim có thể hỗ trợ chẩn đoán trong những trường hợp chưa chắc chắn chẩn đoán hoặc để đánh giá các biến chứng nếu có. Trong trường hợp điện tâm đồ khó kết luận, siêu âm tim có thể giúp chẩn đoán khi thấy rối loạn vận động vùng. Ngoài ra, siêu âm rất có giá trị để phát hiện các dấu hiệu chẩn đoán phân biệt với bệnh khác hoặc đánh giá khi có biến chứng (biến chứng cơ học, hở van, tràn dịch màng tim…). Tuy vậy, không có chỉ định bắt buộc làm siêu âm tim cho tất cả các bệnh nhân NMCT cấp trước can thiệp vì điều này có thể làm chậm trễ việc chụp/can thiệp động mạch vành. Sau khi can thiệp thì đầu, trong thời gian nằm viện, tất cả các bệnh nhân phải được làm siêu âm đánh giá chức năng tim cũng như các thay đổi khác.
d. Các xét nghiệm khác
Các xét nghiệm chức năng thận, điện giải đồ và lipid máu nên được thực hiện trong vòng 24 giờ từ khi bệnh nhân nhập viện; bên cạnh các xét nghiệm thường quy như công thức máu, đông máu toàn bộ…
12.3. Tiêu chuẩn chẩn đoán
Nhồi máu cơ tim cấp có ST chênh lên = Tiêu chuẩn của nhồi máu cơ tim cấp + Điện tâm đồ có ST chênh lên
Theo định nghĩa toàn cầu lần thứ tư năm 2018 về nhồi máu cơ tim cấp: Thuật ngữ nhồi máu cơ tim cấp được sử dụng khi có tình trạng tổn thương cơ tim cấp tính với bằng chứng lâm sàng thiếu máu cơ tim cục bộ cấp cùng với sự tăng và/ hoặc giảm troponin với ít nhất một giá trị trên bách phân vị thứ 99; kèm theo ít nhất một trong các yếu tố sau:
Triệu chứng cơ năng của thiếu máu cơ tim cục bộ (đau thắt ngực). Thay đổi điện tâm đồ theo các tiêu chuẩn nói trên.
Tiến triển của sóng Q bệnh lý.
Có bằng chứng hình ảnh mới của cơ tim mất chức năng sống hoặc rối loạn vận động vùng trong bệnh cảnh phù hợp với thiếu máu cục bộ.
Có huyết khối động mạch vành khi chụp mạch vành hoặc khi khám nghiệm tử thi.
Trên lâm sàng, nhồi máu cơ tim được chia thành 5 type dựa vào bệnh học, lâm sàng, sự khác biệt về tiên lượng dẫn đến sự khác biệt về điều trị:
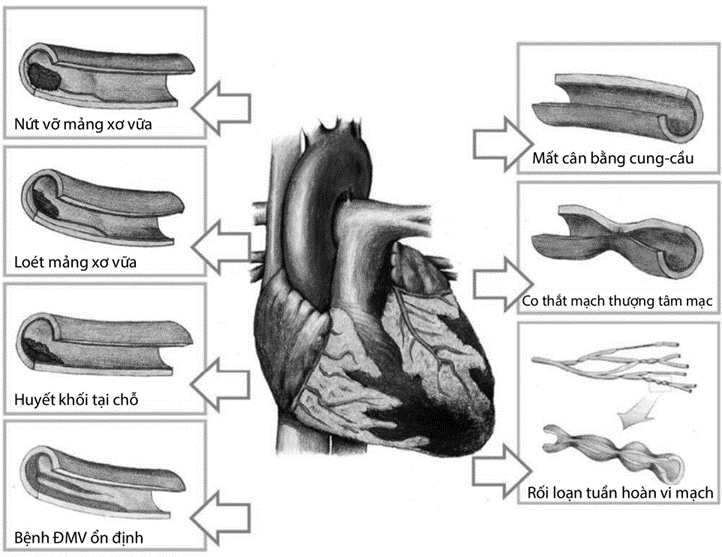
– Type 1: NMCT do xơ vữa mạch vành tiến triển cấp tính liên quan thiếu máu do biến cố mạch vành nguyên phát như bong mảng vữa và/hoặc nứt, rách hoặc tách thành mạch vành.
– Type 2: NMCT thứ phát sau thiếu máu do mất cân bằng cung cầu oxy, thường xảy ra trên các bệnh nhân có bệnh mạch vành ổn định đã biết, đột ngột xuất hiện các biến cố mới ví dụ xuất huyết tiêu hóa gây giảm đột ngột hemoglobin, hoặc nhịp nhanh dai dẳng,…
– Type 3: Đột tử do tim, thường có dấu hiệu gợi ý thiếu máu cơ tim, kèm theo ST mới chênh lên, block nhánh trái mới xuất hiện, hoặc bằng chứng mới có cục máu đông trong mạch vành xác định nhờ chụp mạch vành và/hoặc mổ tử thi, tuy nhiên tử vong xảy ra trước khi lấy máu hoặc thời điểm trước khi xuất hiện các chỉ điểm tim trong máu hoặc NMCT được phát hiện bởi sinh thiết.
– Type 4: NMCT có liên quan đến chụp mạch vành qua da
Type 4a: NMCT liên quan đến can thiệp động mạch vành qua da diễn ra trong 48 giờ sau can thiệp. NMCT type 4 được xác định khi tăng troponin hơn 5 lần 99 th URL (upper reference limit-giới hạn tham chiếu trên) ở bệnh nhân có giá trị nền bình thường và ở bệnh nhân có tăng troponin trước can thiệp và mức troponin ổn định (không thay đổi quá 20%), cTn sau can thiệp phải tăng hơn 20%. Tuy nhiên, giá trị troponin sau can thiệp vẫn phải hơn 5 lần 99 th URL
Type 4b: NMCT do huyết khối trong stent xác định bằng chụp mạch hoặc mổ tử thi. Vấn đề quan trọng là xác định thời điểm huyết khối stent từ lúc can thiệp mạch vành qua da. Phân loại theo thời gian gồm: Cấp từ 0-24 giờ, bán cấp >24 giờ đến 30 ngày, muộn: >30 ngày đến 1 năm; và rất muộn: > 1 năm.
Type 4c: NMCT do tái hẹp trong stent. Đôi khi NMCT có thể xảy ra sau khi đã can thiệp mạch vành qua da có thể tái hẹp trong stent, có thể hẹp lại sau khi nong bóng quá da.
– Type 5: NMCT liên quan đến phẫu thuật bắc cầu nối mạch vành (CABG).
Bệnh nhân NMCT liên quan đến CABG phải có nồng độ troponin > 10 lần giá trị 99th URL ở các bệnh nhân có nồng độ troponin nền bình thường. Ở các bệnh nhân có troponin trước can thiệp bình thường nhưng ổn định (thay đổi ≤ 20%), sau can thiệp troponin phải tăng > 20%, và giá trị tuyệt đối troponin vẫn phải trên 10 lần 99th URL. Trừ trường hợp bệnh nhân có xuất hiện sóng Q bệnh lý mới troponin chỉ cần lớn hơn 5 lần 99th URL.
13. NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN: TIẾP CẬN BAN ĐẦU
13.1. Xử trí ban đầu
Chẩn đoán thường được xác định ngay khi ghi điện tâm đồ (hình ảnh đoạn ST chênh lên hoặc block nhánh mới xuất hiện) lúc bệnh nhân đến khám. Điều này khác so với nhóm NMCT không có ST chênh lên hoặc đau thắt ngực không ổn định bởi quá trình chẩn đoán có thể chậm hơn sau khi xác định được biến đổi của troponin độ nhạy cao. Các bước xử trí bệnh nhân:
a. Ổn định tình trạng bệnh nhân và các biện pháp điều trị nội khoa ban đầu
Tất cả bệnh nhân nghi ngờ NMCT cấp có ST chênh lên phải được theo dõi monitor liên tục trong đơn vị hồi sức.
Thiết lập sẵn đường truyền tĩnh mạch ngoại vi: Lưu ý vị trí sẽ can thiệp (ví dụ đặt đường truyền ngoại vi tay trái nếu can thiệp mạch quay phải).
Giảm đau:
Morphin 2,5 – 10 mg tiêm tĩnh mạch, có thể nhắc lại trừ khi có dấu hiệu của ngộ độc (tụt huyết áp, ức chế hô hấp). Nôn và buồn nôn nên được điều trị với metoclopramide (10 mg tĩnh mạch) hoặc phenothiazine.
Nitrate: Có thể cho để giảm đau, trừ bệnh nhân có tụt huyết áp, sử dụng đường dưới lưỡi hoặc tĩnh mạch. Thận trọng ở bệnh nhân nhồi máu cơ tim thành dưới, đặc biệt nhồi máu cơ tim thất phải, do có thể dẫn đến tụt huyết áp. Lưu ý nitrate không có hiệu quả làm giảm tỷ lệ tử vong.
Thở oxy: 2 – 5 L/min nếu SpO2 < 90% hoặc PaO2 < 60 mmHg.
Giảm oxy máu thường gặp sau nhồi máu cơ tim do bất tương xứng thông khí và tưới máu thứ phát do suy thất trái. Ở bệnh nhân phù phổi cấp kháng trị, cần tiến hành thở không xâm nhập hoặc đặt nội khí quản.
Lưu ý tình trạng tăng CO2 máu ở bệnh nhân COPD để cài đặt chế độ thở cho phù hợp. Thở O2 thường quy không được chỉ định khi SaO2 ≥ 90%.
Thăm khám để phát hiện nhanh chóng các trường hợp tụt huyết áp, sốc tim, phát hiện tiếng thổi ở tim, xác định và xử lý tình trạng phù phổi cấp, hay rối loạn nhịp tim. Lưu ý điều trị các rối loạn điện giải như hạ kali máu và magie máu trong bệnh cảnh rối loạn nhịp tim.
Cho thuốc chống đông đường tĩnh mạch: Tùy thuộc chiến lược tái tưới máu dự kiến sẽ lựa chọn là can thiệp hay tiêu huyết khối ( xem mục 14 )
Uống liều nạp thuốc kháng kết tập tiểu cầu kép: Tùy theo chiến lược để có lựa chọn phù hợp ( xem mục 14 ). Sử dụng statin liều cao sớm.
Điều chỉnh các rối loạn đường huyết, điện giải đồ. Tuy nhiên, không vì chờ đợi các kết quả xét nghiệm để làm chậm trễ thời gian được tái thông ĐMV
Có thể làm thêm siêu âm tim hay X-quang tại giường trong các trường hợp nghi ngờ có biến chứng, song không được làm chậm trễ thời gian tái thông mạch vành.
13.2. Lựa chọn chiến lược tái thông ĐMV
Tái thông mạch vành là bắt buộc và cần được tiến hành càng sớm càng tốt và là nguyên lý nền tảng của điều trị NMCT cấp có ST chênh lên, cần chạy đua với thời gian, với phương châm: “Thời gian là cơ tim, cơ tim là sự sống” . Bởi các nghiên cứu trên thực nghiệm cũng như thử nghiệm lâm sàng đã chỉ rõ lợi ích bảo tổn cơ tim khi ĐMV được tái thông sớm.
Các biện pháp tái thông mạch vành hiện nay bao gồm hai biện pháp chính: (1) Dùng thuốc tiêu huyết khối, (2) can thiệp động mạch vành qua đường ống thông. Phẫu thuật bắc cầu nối chủ – vành cấp chỉ định khi không thể can thiệp hoặc khi có biến chứng.
Việc lựa chọn chiến lược phụ thuộc nhiều vào thời gian tính từ lúc bệnh nhân xuất hiện triệu chứng, hệ thống y tế cũng như tổ chức cấp cứu, vận chuyển.
Từ 0 – 12 giờ kể từ khi khởi phát triệu chứng:
Can thiệp ĐMV thì đầu được ưu tiên lựa chọn hàng đầu: Nếu bệnh nhân đến bệnh viện có khả năng can thiệp ĐMV thì lựa chọn chiến lược can thiệp ngay. Nếu việc chuyển bệnh nhân đến bệnh viện có khả năng can thiệp tính từ lúc được chẩn đoán đến lúc được can thiệp (đưa được dây dẫn qua tổn thương tắc ĐMV) dưới 120 phút thì sẽ chuyển bệnh nhân đến để tiến hành can thiệp.
Dùng thuốc tiêu sợi huyết khi không có khả năng can thiệp trong vòng 120 phút từ khi chẩn đoán STEMI, thời gian được dùng thuốc tiêu sợi huyết trong vòng 10 phút kể từ lúc có chẩn đoán. Sau khi dùng thuốc tiêu huyết khối (dù thành công) cần chuyển bệnh nhân đến trung tâm can thiệp trong vòng 2 – 24 giờ để tiếp tục tiến hành can thiệp.
Từ 12 – 48 giờ kể từ khi khởi phát triệu chứng: Bắt buộc chỉ định chụp và can thiệp ĐMV thì đầu nếu bệnh nhân có đau ngực tái phát, rối loạn nhịp hoặc huyết động không ổn định. Đối với các bệnh nhân khác (bệnh nhân ổn định, không còn triệu chứng) vẫn nên chỉ Can thiệp ĐMV thì đầu.
Sau 48 giờ kể từ khi khởi phát triệu chứng: Nếu bệnh nhân hết triệu chứng và hoàn toàn ổn định thì không còn chỉ định can thiệp thì đầu thường quy. Các bệnh nhân này cần đánh giá lại sau đó về tình trạng thiếu máu cơ tim để có chiến lược điều trị giống như Hội chứng ĐMV mạn tính.
14. NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN: CÁC BIỆN PHÁP TÁI THÔNG ĐỘNG MẠCH VÀNH
14.1. Tiêu sợi huyết
Tái thông mạch vành bằng phương pháp tiêu sợi huyết đem lại hiệu quả cho 50 – 70% các bệnh nhân NMCT cấp có ST chênh lên trong vòng 4 – 6 giờ đầu từ khi xuất hiện triệu chứng đau ngực; giúp làm giảm tỷ lệ tử vong, rối loạn chức năng thất trái, suy tim sau nhồi máu, sốc tim, và rối loạn nhịp tim. Phương pháp này nên được tiến hành càng sớm càng tốt, thậm chí ngay trên xe cấp cứu đến bệnh viện (nếu có thể).
Trong vòng 2 – 24 giờ sau khi tiêu sợi huyết thành công, người bệnh vẫn cần được chụp lại động mạch vành, đánh giá lại tổn thương thủ phạm và đặt stent giải quyết tình trạng hẹp mạch vành nếu cần thiết.
a. Chỉ định tiêu sợi huyết
Đau thắt ngực điển hình kèm theo hình ảnh đoạn ST chênh lên trên điện tâm đồ (ít nhất 2 chuyển đạo liên tiếp với đoạn ST chênh lên ≥ 2,5 mm ở nam < 40 tuổi, ≥ 2,0 mm ở nam ≥ 40 tuổi hoặc ≥ 0,5 mm ở nữ trong chuyển đạo V2-V3 và/ hoặc ≥ 1 mm ở các chuyển đạo khác) trong vòng 12 giờ từ khi khởi phát triệu chứng.
Đau thắt ngực với block nhánh trái mới xuất hiện.
Nếu điện tâm đồ không rõ ràng lúc nhập viện, phải làm lại sau 15-30 phút để theo dõi sự tiến triển.
Tiêu sợi huyết không được chỉ định nếu hình ảnh điện tâm đồ bình thường, hoặc chỉ có ST chênh xuống (cần loại trừ nhồi máu cơ tim thành sau), hoặc ST chênh lên mà không có triệu chứng đau ngực trước đấy.
b. Chống chỉ định của tiêu sợi huyết
Chống chỉ định tuyệt đối
Chảy máu đang tiến triển
Nghi ngờ tách thành động mạch chủ
Mới chấn thương đầu hoặc có khối u trong sọ
Tiền sử đột quỵ xuất huyết não
Tiền sử đột quỵ thiếu máu não trong vòng 1 năm
Tiền sử dị ứng với thuốc tiêu sợi huyết
Chấn thương hoặc phẫu thuật trong vòng 2 tuần trước mà nguy cơ chảy máu cao
Chống chỉ định tương đối
Tiền sử chấn thương hoặc phẫu thuật trên 2 tuần
Tăng huyết áp nặng không kiểm soát (> 180/110 mmHg)
Đột quỵ không xuất huyết não trên 1 năm
Rối loạn đông máu hoặc đang sử dụng thuốc chống đông (PT-INR > 2)
Suy gan và thận nặng
Đã có cấp cứu ngừng tuần hoàn (> 10 phút)
Tiền sử sử dụng streptokinase (đặc biệt trong vòng 6 – 9 tháng trước)
Mang thai hoặc sau sinh
Kinh nguyệt hoặc nuôi con bú
Chọc dịch não tuỷ trong vòng 1 tháng trước
Chọc mạch ở vị trí không ép được (ví dụ tĩnh mạch dưới đòn)
c. Thời gian tiêu sợi huyết
Trong vòng 12 giờ đầu: Nên tiến hành sớm (đặc biệt trong 4 giờ đầu) nếu các bệnh nhân không thể đến được các trung tâm có can thiệp ĐMV qua da trong vòng 2 giờ kể từ khi được chẩn đoán NMCT cấp có ST chênh lên.
d. Chọn thuốc tiêu sợi huyết
Phụ thuộc một phần vào chiến lược tiêu sợi huyết của bệnh viện.
So với các thuốc khác, streptokinase gặp nhiều hơn phản ứng dị ứng và tụt huyết áp
Thuốc rt-PA có khả năng tái thông mạch vành thành công cao hơn và tỷ lệ sống sau 30 ngày cao hơn so với streptokinase, nhưng tăng nguy cơ xuất huyết. Các dẫn xuất mới hơn của rt-PA tuy có tỷ lệ tái thông mạch vành trong vòng 90 phút với dòng chảy TIMI-3 cao hơn, nhưng tỷ lệ tử vong sau 30 ngày tương tự rt-PA.
Các dẫn xuất rt-PA nên xem xét cho các bệnh nhân sau: Nhồi máu cơ tim rộng thành trước, đặc biệt trong 4 giờ đầu
Đã sử dụng streptokinase trước đây hoặc mới nhiễm khuẩn streptococcal Huyết áp thấp (huyết áp tâm thu < 100 mmHg)
Nguy cơ đột quỵ thấp (tuổi < 55, huyết áp tâm thu < 144 mmHg)
Tái nhồi máu trong viện khi mà can thiệp mạch vành không sẵn sàng.
e. Bệnh nhân được hưởng lợi nhiều nhất từ tiêu sợi huyết
Nhồi máu cơ tim thành trước Đoạn ST chênh lên cao
Tuổi > 75
Suy thất trái, block nhánh trái, tụt huyết áp Huyết áp tâm thu < 100 mmHg
Đến viện trong vòng 1 giờ từ khi đau ngực.
f. Biến chứng của tiêu sợi huyết
Chảy máu: Tỷ lệ gặp khoảng 10%, hầu hết là chảy máu nhẹ, tại vị trí chọc mạch, chỉ cần băng ép tại chỗ là đủ. Tuy nhiên đôi khi vẫn cần truyền máu. Nếu chảy máu nặng, có thể đảo ngược tác dụng của streptokinase với acid tranexamic (10 mg/kg truyền tĩnh mạch chậm).
Tụt huyết áp trong khi truyền streptokinase khá thường gặp. Xử trí: Để bệnh nhân nằm đầu bằng
Tạm ngừng hoặc truyền chậm tới khi huyết động ổn định.
Test truyền dịch với 100 – 500 mL dịch đẳng trương có thể có ích đặc biệt với nhồi máu cơ tim thất phải. Trong trường hợp này, tụt huyết áp không phải là phản ứng dị ứng.
Phản ứng dị ứng
Chủ yếu gặp với thuốc streptokinase, bao gồm: Sốt, nổi ban, buồn nôn, đau đầu.
Xử trí: Hydrocortisone 100 mg tiêm tĩnh mạch và Chlorpheniramine 10 mg tĩnh mạch.
Xuất huyết nội sọ gặp ở 0,3% bệnh điều trị với Streptokinase và 0,6% ở bệnh nhân điều trị với rt-PA.
Rối loạn nhịp sau tái tưới máu : Hầu hết là tạm thời, tự hết, do tái tưới máu.
Tắc mạch hệ thống do ly giải huyết khối từ nhĩ trái, thất trái hoặc phình động mạch chủ.
g. Liều và đường dùng các thuốc tiêu sợi huyết
Streptokinase (SK):
Liều 1,5 triệu đơn vị pha trong 100 mL nước muối sinh lý truyền trong 1 giờ.
Không dùng thường quy heparin sau khi truyền streptokinase, do tăng nguy cơ chảy máu mà không giảm nguy cơ tử vong
rt-PA hay alteplase:
Hiệu quả tiêu sợi huyết cao nhất khi dùng rt-PA liều cao từ đầu hoặc tăng tốc độ truyền (như nghiên cứu GUSTO).
Liều dùng: 15 mg bolus tĩnh mạch, sau đó truyền tĩnh mạch 0,75 mg/kg trong 30 phút (không quá 50 mg), tiếp theo truyền
0,5 mg/kg trong 60 phút (không quá 35 mg).
Cần tiếp tục truyền heparin sau khi dừng truyền alteplase.
Reteplase: Dùng 2 liều, mỗi liều 10 đơn vị, bolus trong vòng 10 phút
Tenecteplase: Tiêm tĩnh mạch trong vòng 10 giây với 500 – 600 μg/kg (tổng liều không quá 50 mg)
APSAC (anistreplase): Tiêm tĩnh mạch 30 mg trong 2 – 5 phút.
Chú ý: Tất cả các bệnh nhân sau tiêu sợi huyết đều phải được vận chuyển tới trung tâm có thể can thiệp ĐMV qua da từ 2 – 24 giờ sau tiêu sợi huyết. Chụp ĐMV cấp cứu với các trường hợp tiêu sợi huyết thất bại hoặc sốc tim, rối loạn huyết động.
14.3. Can thiệp động mạch vành thì đầu
Can thiệp mạch vành cấp cứu là chiến lược điều trị được ưu tiên trong nhồi máu cơ tim cấp có ST chênh lên, với ưu thế vượt trội so với tiêu sợi huyết do giảm tỷ lệ tử vong, xuất huyết nội sọ, tái nhồi máu…
Việc lựa chọn phương pháp điều trị tái thông mạch vành cho bệnh nhân NMCT cấp có ST chênh lên phụ thuộc vào nhiều yếu tố như: Thời gian tiếp cận với nhân viên y tế, thời gian vận chuyển, điều kiện trang thiết bị và trình độ của cơ sở y tế và tình trạng bệnh nhân cụ thể…
Nên lựa chọn can thiệp thì đầu tại các cơ sở có đủ điều kiện và kinh nghiệm nếu thời gian dự tính từ lúc tiếp cận với nhân viên y tế ban đầu đến lúc mở thông mạch vành ≤ 120 phút (nếu từ nơi khác chuyển đến) hoặc ≤ 90 phút (nếu bệnh nhân đến ngay cơ sở y tế làm được can thiệp cấp), lý tưởng là ≤ 60 phút đối với các trường hợp NMCT cấp đến sớm ≤ 2 giờ hoặc vùng nhồi máu cơ tim rộng (ví dụ NMCT thành trước).
Nếu không thể can thiệp cấp cứu trong vòng 120 phút kể từ khi người bệnh tiếp xúc với nhân viên y tế đầu tiên, do quá xa nơi can thiệp (vận chuyển > 2 giờ), thì nên ưu tiên dùng thuốc tiêu sợi huyết, đảm bảo thời gian dự tính từ lúc tiếp cận với nhân viên y tế ban đầu đến lúc tiêm thu ố c tiêu sợi huyết ≤ 1 0 phút, sau đó chuyển người bệnh đến cơ s ở gần nhất có khả năng can thiệp trong vòng 2 – 24 giờ .
a. Chỉ định can thiệp động mạch vành thì đầu
Điều trị tái tưới máu được chỉ định cho tất cả các bệnh nhân có triệu chứng của thiếu máu cục bộ ≤ 12 giờ và có đoạn ST chênh lên.
Sau điều trị bằng tiêu sợi huyết, và được chuyển đến trong vòng 2 – 24 giờ.
Trong trường hợp không có ST chênh lên, can thiệp mạch vành thì đầu được chỉ định cho những bệnh nhân còn đang có triệu chứng thiếu máu cục bộ gợi ý nhồi máu cơ tim và có ít nhất một trong các tiêu chuẩn sau:
Huyết động không ổn định hoặc sốc tim
Đau ngực tái phát hoặc dai dẳng không đáp ứng với điều trị nội khoa Rối loạn nhịp tim đe dọa tính mạng hoặc ngừng tim
Có biến chứng cơ học của NMCT Suy tim cấp
Thay đổi ST hoặc sóng T có động học, nhất là ST chênh lên từng lúc.
Chụp mạch vành sớm (trong vòng 24 giờ) được khuyến cáo nếu các triệu chứng hoàn toàn biến mất và ST trở về đẳng điện một cách tự phát hoặc sau khi dùng nitroglycerine (miễn là không có đau ngực tái phát hoặc ST chênh lên tái phát)
Với những bệnh nhân có triệu chứng kéo dài >12 giờ, can thiệp mạch vành thì đầu được chỉ định khi có triệu chứng thiếu máu cục bộ đang tiến triển, huyết động không ổn định hoặc rối loạn nhịp nguy hiểm.
Có thể can thiệp mạch vành thì đầu một cách thường quy cho những bệnh nhân nhập viện muộn (12 – 48 giờ) sau khởi phát triệu chứng.
Với những bệnh nhân không còn triệu chứng, can thiệp mạch vành thường quy cho động mạch vành thủ phạm sau 48 giờ kể từ khi khởi phát NMCT không được khuyến cáo.
b. Một số vấn đề kỹ thuật:
Nên sử dụng đường động mạch quay là đường vào trong can thiệp ĐMV thì đầu. Nên sử dụng stent phủ thuốc thế hệ mới.
Có thể cân nhắc can thiệp tổn thương đáng kể (về giải phẫu và huyết động) tại vị trí khác của ĐMV không phải thủ phạm trong cùng một thì hoặc trong thời gian nằm viện.
Với bệnh nhân có sốc tim, chỉ nên can thiệp nhánh thủ phạm.
Hút huyết khối không được khuyến cáo thường quy cho mọi bệnh nhân NMCT cấp có ST chênh lên. Sử dụng bóng đối xung động mạch chủ một cách thường quy không mang lại lợi ích.
c. Khi bệnh nhân được can thiệp thì đầu thì cần dùng phối hợp thêm với các thuốc kháng kết tập tiểu cầu và thuốc kháng đông:
Thuốc kháng kết tập tiểu cầu kép: Aspirin và một thuốc kháng thụ thể P2Y12 (Clopidogrel, Ticagrelor, Prasugrel…), ưu tiên Ticagrelor và Prasugrel (dùng Prasugrel chỉ khi bệnh nhân chưa được dùng Clopidogrel, không có tiền sử đột quỵ não hoặc TIA và tuổi < 75).
Khi can thiệp Đ MV cấp, bắt buộc phải tiêm một thuốc kháng đông như enoxaparin hay heparin thường , bivalirudin.
Các thuốc kháng thụ thể GPIIb/IIIa (như Abciximab, Eptifibatide, Tirofiban) không cần dùng thường quy và chỉ cân nhắc dùng nếu có gánh nặng lớn về huyết khối, dòng chảy chậm sau can thiệp ĐMV.
Không nên dùng fondaparinux cho can thiệp ĐMV thì đầu.
d. Biến chứng của can thiệp
Bao gồm chảy máu từ vị trí chọc mạch, đột quỵ não, tái nhồi máu cơ tim, phải phẫu thuật bắc cầu chủ vành cấp cứu, tử vong…
14.4. Phẫu thuật bắc cầu nối chủ vành cấp cứu
Phẫu thuật bắc cầu nối chủ vành cấp cứu chỉ còn dành cho một số ít các trường hợp:
Giải phẫu động mạch vành không phù hợp để can thiệp. C an thiệp thất bại, can thiệp có biến chứng.
N hồi máu cơ tim cấp có kèm các biến chứng cơ học phải giải quyết bằng phẫu thuật như hở van hai lá do đứt dây chằng cột cơ, thủng vách liên thất hoặc thành tự do thất trái…
15. NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN: CÁC THUỐC DÙNG PHỐI HỢP
Việc sử dụng nhiều thuốc phối hợp bao gồm kháng kết tập tiểu cầu, chống đông, chẹn beta giao cảm…. trong NMCT cấp ST chênh lên còn nhiều khó khăn trong thực tế điều trị. Dưới đây sẽ đề cập một số vấn đề lưu ý khi dùng các thuốc trên trong thực hành lâm sàng.
15.1. Thuốc kháng kết tập tiểu cầu
Trong NMCT cấp, người bệnh cần được dùng kháng kết tập tiểu cầu kép gồm aspirin và một thuốc kháng thụ thể P2Y12 (Ticagrelor hoặc Prasugrel, hoặc Clopidogrel nếu không có Ticagrelor, Prasugrel hoặc có chống chỉ định với hai thuốc này) ít nhất 12 tháng , trừ khi có biến chứng chảy máu nặng.
Với chiến lược can thiệp thì đầu:
Aspirin : L iều nạp 150 – 300 mg (uống) hoặc tiêm 80 – 150 mg, sau đó duy trì 75 – 100 mg/24h (tốt nhất 80 – 81 mg)
Tica grelor : Liều nạp 180 mg, liều duy trì 90 mg/lần x 2 lần/24h
Prasugrel : Liều nạp 60 mg, liều duy trì 10 mg/24h (liều duy trì 5 mg/24h nếu cân nặng < 60 kg)
Clopidogrel : Liều nạp 600 mg, liều duy trì 75 mg/24h .
Với bệnh nhân dùng tiêu huyết khối đơn thuần: Aspirin uống hoặc tiêm tĩnh mạch.
Sử dụng clopidogrel phối hợp với aspirin.
Kháng kết tập tiểu cầu kép (aspirin + một thuốc ức chế P2Y12) được chỉ định kéo dài 1 năm cho bệnh nhân được điều trị với tiêu sợi huyết và được can thiệp mạch vành sau đó. Sau 48 giờ điều trị thuốc tiêu sợi huyết, có thể chuyển đổi thuốc clopidogrel sang prasugrel hay ticagrelor.
Mô hình chuyển đổi các thuốc ức chế P2Y12: Trong thực hành, với bệnh nhân HCMV cấp, có thể chuyển đổi mô hình sử dụng thuốc kháng tiểu cầu nhóm ức chế P2Y12 với hoạt lực mạnh (ticagrelor, prasugrel) sang nhóm clopidogrel (liệu pháp xuống thang) hoặc ngược lại (lên thang) tùy nguy cơ xuất huyết hoặc tắc mạch của người bệnh để quyết định. Với những trường hợp nguy cơ chảy máu cao thì nên “xuống thang” sau 1 đến 3 tháng.
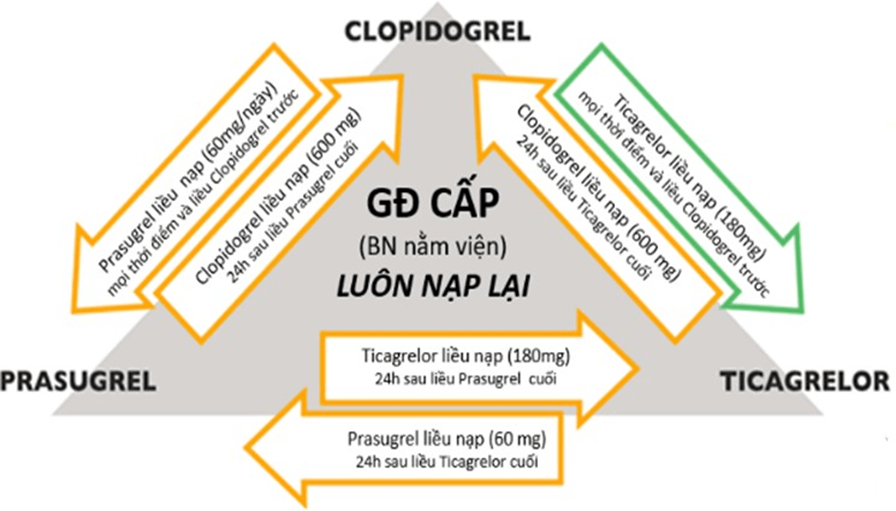
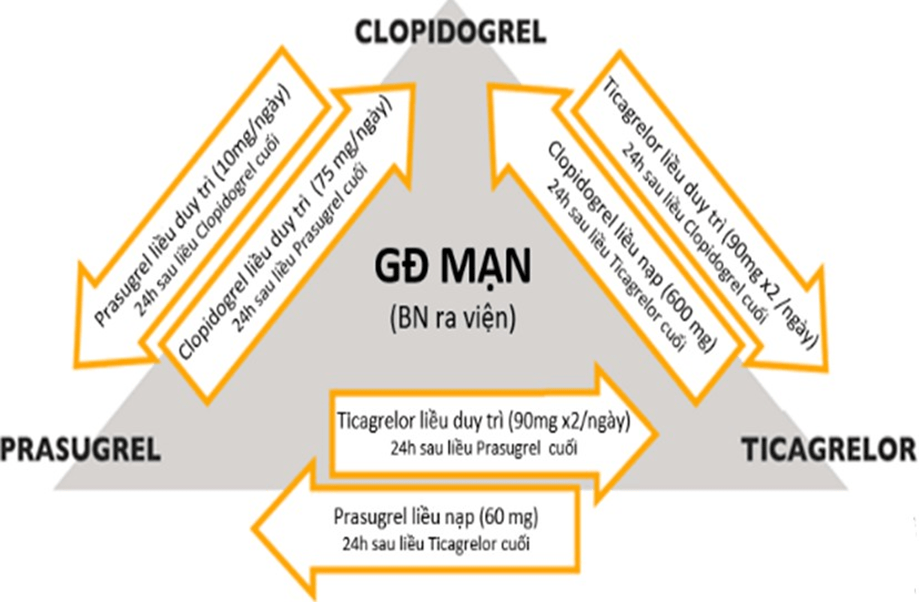
Hình 11.22: Mô hình chuyển đổi các thuốc kháng thụ thể P2Y12 trong giai đoạn cấp và mạn tính của bệnh động mạch vành, chuyển đổi ticagrelor sang clopidogrel và prasugrel, chuyển đổi clopidogrel sang ticagrelor và prasugrel
GĐ: Giai đoạn, BN: Bệnh nhân
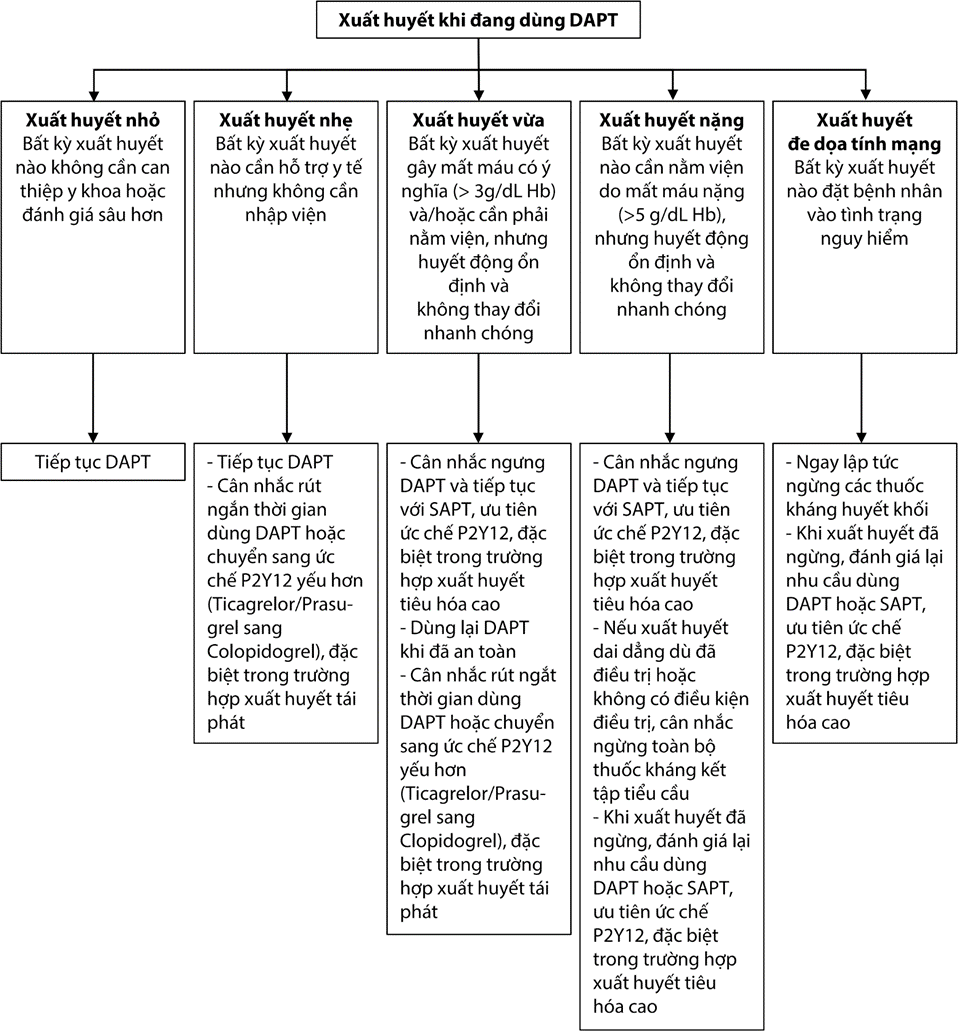
Thay đổi chế độ dùng thuốc kháng kết tập tiểu cầu khi xảy ra biến cố xuất huyết:
Hình 11.23: Dùng thuốc kháng kết tập tiểu cầu khi xuất hiện biến cố xuất huyết
DAPT: Liệu pháp kháng kết tập tiểu cầu kép; SAPT: Liệu pháp kháng kết tập tiểu cầu đơn
15.2. Thuốc kháng thụ thể Glycoprotein IIb/IIIa (Abciximab, Eptifibatide, Tirofiban)
Không cần dùng thường quy và chỉ cân nhắc dùng nếu có gánh nặng lớn về huyết khối, dòng chảy chậm sau can thiệp ĐMV.
Abciximab : Tiêm thẳng TM 0,25 mg/kg cân nặng sau đó truyền TM 0,125 μg/kg/min (tối đa 10 μg/min) trong 12 giờ Eptifibatide : Tiêm thẳng TM 2 liều cách nhau 10 phút, mỗi lần 180 μg/kg, sau đó truyền TM 2 μg/kg/min trong 18 giờ. Tirofiban : Tiêm thẳng TM 25 μg/kg trong vòng 3 phút, sau đó duy trì truyền 0,15 μg/kg/min trong 18 giờ.
15.3. Thuốc chống đông
a. Khuyến cáo sử dụng thuốc chống đông cho bệnh nhân có kế hoạch can thiệp ĐMV thì đầu:
Nên sử dụng thuốc kháng đông cho tất cả các bệnh nhân chuẩn bị được can thiệp mạch vành thì đầu bên cạnh thuốc kháng tiểu cầu.
Khuyến cáo sử dụng heparin không phân đoạn (heparin) một cách thường quy. Cân nhắc sử dụng enoxaparin (tiêm tĩnh mạch) một cách thường quy.
Không sử dụng fondaparinux trong can thiệp mạch vành thì đầu.
Liều dùng thuốc chống đông cho bệnh nhân sẽ được can thiệp ĐMV thì đầu:
Heparin không phân đoạn : 70 – 100 IU/kg (tiêm tĩnh mạch) khi không sử dụng nhóm ức chế Gp IIb/IIIa; 50 – 70 IU/kg (tiêm tĩnh mạch) khi có sử dụng nhóm ức chế Gp IIb/IIIa. Duy trì aPTT = 1,5 đến 2 lần chứng.
Enoxaparin: 0,5 mg/kg (tiêm tĩnh mạch). Sau đó 15 phút, duy trì 1 mg/kg/12 giờ (tiêm dưới da).
Fondaparinux: Không được khuyến cáo như là kháng đông đơn thuần trong can thiệp mạch vành thì đầu do làm gia tăng nguy cơ tạo huyết khối tại đầu ống thông (catheter). Nếu bệnh nhân đã được sử dụng fondaparinux thì cần phải tiêm tĩnh mạch heparin không phân đoạn (85 IU/kg) trước khi can thiệp động mạch vành.
b. Thuốc chống đông cho những bệnh nhân được điều trị với tiêu sợi huyết
Chống đông được khuyến cáo cho các bệnh nhân được điều trị với tiêu sợi huyết cho đến khi can thiệp mạch vành (nếu có) hoặc trong suốt thời gian nằm viện đến 8 ngày.
Có thể sử dụng một trong các thuốc kháng đông sau:
Enoxaparin tiêm tĩnh mạch, sau đó tiêm dưới da (được ưu tiên hơn heparin không phân đoạn). Heparin không phân đoạn điều chỉnh theo cân nặng: Tiêm tĩnh mạch, sau đó truyền tĩnh mạch liên tục.
Bệnh nhân được điều trị với streptokinase: Fondaparinux tiêm tĩnh mạch, sau 24 giờ dùng liều tiêm dưới da.
Liều dùng thuốc chống đông cho bệnh nhân điều trị với tiêu sợi huyết:
Heparin không phân đoạn:
Tiêm tĩnh mạch liều dựa trên cân nặng và truyền tĩnh mạch liên tục (duy trì aPTT = 1,5 đến 2 lần chứng, tương ứng khoảng 50 – 70 giây) trong vòng 48 giờ sau dùng tiêu sợi huyết hoặc cho đến khi bệnh nhân được can thiệp mạch vành.
Tiêm tĩnh mạch 60 UI/kg (tối đa 4000 đơn vị), sau đó truyền tĩnh mạch 12 đơn vị/kg/giờ (tối đa 1000 đơn vị).
Enoxaparin:
Bệnh nhân < 75 tuổi: 30 mg (bolus tĩnh mạch), sau 15 phút: tiêm dưới da 1 mg/kg/giờ mỗi 12 giờ (tối đa 100mg cho 2 liều đầu tiên).
Bệnh nhân ≥ 75 tuổi: Không dùng liều bolus, tiêm dưới da 0,75 mg/kg/giờ mỗi 12 giờ (tối đa 75 mg cho 2 liều đầu tiên). Bất kể độ tuổi, nếu eGFR < 30 mL/phút/1,73m 2 : Tiêm dưới da 1 mg/kg mỗi 24 giờ.
Thời gian sử dụng: Trong suốt thời gian nằm viện, kéo dài 8 ngày hoặc cho đến khi bệnh nhân được can thiệp mạch vành.
Fondaparinux:
Khởi đầu 2,5 mg (bolus tĩnh mạch), sau đó tiêm dưới da 2,5 mg mỗi ngày trong những ngày sau; sử dụng trong 8 ngày hoặc cho đến khi bệnh nhân được can thiệp mạch vành.
Chống chỉ định khi eGFR < 30 mL/phút/1,73m 2 .
15.4. Các thuốc khác
a. Chẹn beta giao cảm
Sử dụng chẹn beta giao cảm sớm giúp giới hạn diện tích vùng nhồi máu, giảm tỷ lệ tử vong và rối loạn nhịp nguy hiểm sớm. Những bệnh nhân được hưởng lợi nhiều nhất gồm:
Có nhịp nhanh xoang và tăng huyết áp.
Tiếp tục hoặc tái diễn đau ngực/tái nhồi máu cơ tim. Rối loạn nhịp nhanh, ví dụ rung nhĩ.
Bắt đầu sớm trong vòng 24 giờ ngay khi nhập viện ở những bệnh nhân được can thiệp tái tưới máu nếu không có chống chỉ định bằng các thuốc chẹn beta đường tĩnh mạch (Metoprolol 1 – 2 mg/lần, nhắc lại mỗi 1 – 2 phút, liều tối đa 15 – 20 mg) theo dõi điện tâm đồ và huyết áp liên tục.
Không chỉ định ở những bệnh nhân tụt huyết áp, suy tim cấp, block nhĩ thất hay nhịp chậm rõ rệt.
Mục tiêu:
Nhịp tim 55 – 60 nhịp/phút
Huyết áp tâm thu 100 – 110 mmHg.
Nếu huyết động ổn định tiếp tục sau liều tĩnh mạch cuối cùng 15 – 30 phút, bắt đầu metoprolol 25 mg/1 – 2 lần trong ngày. Esmolol là thuốc có tác dạng rất ngắn, có thể được sử dụng nếu nghi ngờ bệnh nhân không dung nạp được chẹn beta giao cảm.
Thuốc chẹn beta giao cảm nên được duy trì đường uống sớm ngay trong giai đoạn nằm viện và kéo dài liên tục cho tất cả các bệnh nhân nếu không có chống chỉ định.
Một số thuốc có thể cân nhắc:
Bảng 11.6: Các thuốc chẹn beta giao cảm trong NMCT
| Liều khởi đầu | Liều đích | Cách dùng | |
| Bisoprolol | 1,25 mg | 10 mg | 1 lần/24h |
| Metoprolol | 12,5 – 25 mg | 200 mg | 1 lần/24h |
| Carvedilol | 3,125 mg | 25 mg | 2 lần/24h |
b. Thuốc ức chế men chuyển/ức chế thụ thể
Tất cả bệnh nhân nhồi máu cơ tim cấp có ST chênh lên nên được sử dụng thuốc ƯCMC trong vòng 24 giờ. Người được hưởng lợi nhiều nhất bao gồm:
Nhồi máu cơ tim cấp nguy cơ cao hoặc nhồi máu cơ tim diện rộng, đặc biệt là nhồi máu thành trước. Tiền sử đã nhồi máu cơ tim.
Người lớn tuổi, suy tim, suy thất trái trên siêu âm tim.
c. Thuốc chẹn kênh canxi
Chống chỉ định trong trường hợp có suy giảm chức năng thất trái nặng.
Amlodipine an toàn đối với các bệnh nhân sau nhồi máu cơ tim có suy giảm chức năng thất trái. Nifedipine nên tránh dùng vì tăng tỷ lệ tử vong.
Diltiazem và Verapamil có thể bắt đầu khởi trị tại thời điểm 4 – 5 ngày sau NMCT với chức năng tâm thu thất trái bình thường.
16. NHỒI MÁU CƠ TIM CẤP CÓ ST CHÊNH LÊN: CHO RA VIỆN VÀ DỰ PHÒNG THỨ PHÁT
Bệnh nhân nhồi máu cơ tim c ấp có ST chênh lên được can thiệp thì đầu có thể xuất viện trong vòng 48 – 72 giờ . Chăm sóc sau ra viện, dự phòng thứ phát, phục hồi chức năng giống với bệnh nhân nhồi máu cơ tim khác.
Trước khi cho ra viện cần có kế hoạch chăm sóc bao gồm đánh giá và kiểm soát các yếu tố nguy cơ, tuân thủ điều trị thuốc , chương trình phục hồi chức năng bao gồm :
Duy trì thuốc kháng tiểu cầu kép sau ra viện.
Kiểm soát L DL-C bằng phác đồ với statin cường độ cao là nền tảng, duy trì LDL-C < 1,4 mmol/L. Kiểm soát huyết áp ưu tiên chẹn beta và ƯCMC, ƯCTT.
Phát hiện và kiểm soát bệnh đái tháo đường. Ngừng hoàn toàn hút thuốc chủ động và bị động.
Tư vấn về chế độ ăn khỏe mạnh và giảm cân hợp lý.
Truyền thông giáo dục về các thuốc được dùng và sự cần thiết của dùng thuốc lâu dài và tuân thủ điều trị. Cần tham gia v ào các chương trình tập phục hồi chức năng sau nhồi máu c ơ tim .
17.1. Biến chứng cơ học
a. Thủng vách liên thất sau nhồi máu cơ tim
Thường xuất hiện sau 24 giờ (nguy cơ tử vong cao nhất) đến 10 ngày sau nhồi máu, và ảnh hưởng 2 – 4% các trường hợp NMCT.
Biểu hiện lâm sàng
Lâm sàng xấu đi nhanh chóng với tiếng thổi thô ráp toàn tâm thu (nghe rõ nhất tại vùng thấp bờ trái xương ức), tưới máu ngoại vi kém, và phù phổi. Có thể không nghe rõ tiếng thổi khi cung lượng tim thấp.
Chẩn đoán
Siêu âm tim: Nhìn thấy lỗ thủng trên siêu âm 2D và luồng thông trái-phải trên siêu âm Doppler màu. Nhồi máu cơ tim thành trước thường kèm với thủng vách liên thất vùng mỏm, nhồi máu cơ tim thành sau đi kèm với thủng vách liên thất vùng đáy. Không thấy luồng thông trên siêu âm cũng không loại trừ được thông liên thất.
Thông tim phải và động mạch phổi thấy có bước nhảy bão hòa oxy giữa nhĩ phải và thất phải giúp khẳng định chẩn đoán và đánh giá luồng thông.
Xử trí
Cố gắng ổn định tạm thời toàn trạng cho tới khi bít hay vá được lỗ thông. Xử trí tụt huyết áp và phù phổi như kinh điển. Các nguyên tắc quan trọng bao gồm:
Theo dõi huyết áp xâm lấn đường động mạch ngoại vi và/hoặc động mạch phổi, nhằm hướng dẫn cho việc xử trí huyết động. Áp lực nhĩ phải và áp lực mao mạch phổi bít giúp quyết định bù dịch hoặc lợi tiểu. Cung lượng tim, huyết áp trung bình và trở kháng động mạch xác định nhu cầu cần dùng thuốc vận mạch.
Nếu huyết áp tâm thu > 100 mmHg: Sử dụng thận trọng các thuốc giãn mạch: Nitroprusside làm giảm sức cản mạch hệ thống và giảm luồng thông ngược lại nitrates làm giãn tĩnh mạch và tăng luồng thông (do đó nên tránh dùng).
Không sử dụng thuốc giãn mạch nếu bệnh nhân có suy thận.
Nếu huyết áp tụt nhiều:Cần dùng thuốc tăng co bóp cơ tim, khởi đầu với Dobutamine, nhưng có thể cần Adrenaline phụ thuộc vào đáp ứng huyết động. Lưu ý việc tăng sức cản mạch hệ thống sẽ làm tăng luồng thông.Đa số các trường hợp cần đặt bóng đối xung động mạch chủ để hỗ trợ về huyết động và tăng tưới máu động mạch vành.
Cân nhắc phẫu thuật vá lỗ thông sớm nhưng tỷ lệ tử vong chu phẫu khá cao (20 – 70%), đặc biệt trong bệnh cảnh sốc tim, nhồi máu cơ tim sau dưới, và nhồi máu cơ tim thất phải. Nên phẫu thuật vá lỗ thông sớm cho nhóm nguy cơ cao kết hợp phẫu thuật bắc cầu chủ-vành, có thể kèm sửa hoặc thay van hai lá.
Nếu điều trị thuốc và hỗ trợ cơ học ổn định được huyết động, có thể trì hoãn phẫu thuật sau 2 – 4 tuần nhằm liền sẹo một phần cơ tim hoại tử (vá sẽ kín hơn).
Có thể bít dù lỗ thông liên thất qua đường ống thông để ổn định bệnh nhân nặng, song không thể chắc chắn về kết quả do tiến triển của vùng hoại tử.
Người bệnh cần chụp động mạch vành trước mổ để xác định động mạch vành thủ phạm và giải phẫu mạch vành để tạo cầu nối trong phẫu thuật.
b. Hở van hai lá cấp sau nhồi máu cơ tim
(Xem thêm Chương 6 Bệnh van tim, Mục 4.1. Hở van hai lá cấp)
Hở van hai lá cấp sau nhồi máu cơ tim thường do rối loạn chức năng hoặc đứt một phần của cơ nhú bị thiếu máu, xảy ra từ 2
– 10 ngày sau nhồi máu. Cơ nhú nếu đứt hoàn toàn sẽ gây ra hở van hai lá tối cấp và thường gây tử vong.
Hở van hai lá thường gặp với các nhồi máu cơ tim thành sau (rối loạn chức năng cơ nhú sau trong) hơn là nhồi máu thành trước (cơ nhú trước bên).
Hở van hai lá thầm lặng khá phổ biến và nên được nghĩ tới ở bất kỳ bệnh nhân sau nhồi máu cơ tim mà huyết động xấu đi không giải thích được nguyên nhân.
Chẩn đoán bằng hình ảnh hở van trên siêu âm tim. Thông tim phải biểu thị hình ảnh tăng áp lực với sóng “v” lớn.
Xử trí:
Điều trị với thuốc giãn mạch, thường dùng nitroprusside, nên bắt đầu càng sớm càng tốt khi có thể theo dõi huyết động . Thông khí nhân tạo nếu cần thiết.
Liên hệ phẫu thuật sớm cho các trường hợp có thể sửa chữa.
c. Giả phình và vỡ thành tự do
Tỷ lệ vỡ thành tự do có thể gặp ở 6% trường hợp nhồi máu cơ tim cấp có ST chênh lên và tiên lượng thường xấu, đột tử tới 2/3 các trường hợp, một số ca biểu hiện bán cấp với sốc tim.
Chẩn đoán các trường hợp bán cấp bằng việc kết hợp triệu chứng lâm sàng của tràn dịch màng tim, ép tim cấp và siêu âm tim. Các trường hợp vỡ lớn thường đột ngột gây ngừng tuần hoàn với hoạt động điện vô mạch (phân ly điện cơ) rồi tử vong dù cố gắng cấp cứu.
Bệnh nhân được tiêu sợi huyết sớm thường ít có nguy cơ bị vỡ thành tim.
Cấp cứu bệnh nhân theo các nguyên tắc tương tự như sốc tim và cần hội chẩn sớm với phẫu thuật viên để tìm cách sửa chữa nếu còn có thể.
17.2. Biến chứng rối loạn nhịp tim
a. Nhịp tự thất gia tốc
Thường gặp (tới 20%) ở các bệnh nhân với tái tưới máu sớm trong 48 giờ đầu. Thường thoáng qua mà không ảnh hưởng đến huyết động.
Nếu có triệu chứng, có thể gây tăng nhịp xoang bằng cách tạo nhịp nhĩ hoặc dùng atropine.
b. Ngoại tâm thu thất
Thường gặp, và không liên quan tới tỷ lệ nhịp nhanh thất bền bỉ/rung thất.
Thường được điều trị bảo tồn bằng điều chỉnh thăng bằng kiềm toan và các rối loạn điện giải (cần duy trì nồng độ kali > 4,0 mmol/L và magie > 1,0 mmol/L).
Sử dụng thuốc chẹn beta giao cảm sẽ làm giảm nguy cơ ngoại tâm thu thất.
c. Nhịp nhanh thất và rung thất
Có thể gặp: Cơn nhanh thất đơn dạng, cơn nhanh thất không bền bỉ, cơn nhanh thất đa hình thái, tái phát, cơn nhanh thất tiến triển thành rung thất.
Các rối loạn nhịp thất bền bỉ xuất hiện 48 giờ sau nhồi máu dù đã tái thông mạch vành và điều trị nội khoa thường có ảnh hưởng xấu đến tiên lượng của bệnh nhân. Trong khi đó vai trò các rối loạn nhịp thất không bền bỉ (đặc biệt nếu xuất hiện trong vòng 48 giờ đầu sau nhồi máu) đến tiên lượng của bệnh nhân còn nhiều tranh cãi.
Điều trị cơ bản là tái thông mạch vành sớm, sử dụng chẹn beta giao cảm nếu không có chống chỉ định và điều chỉnh các rối loạn toan kiềm, điện giải nếu có.
Các rối loạn nhịp thất có huyết động không ổn định : Trong trường hợp cơn nhanh thất tái phát nhiều lần hoặc sốc điện không thành công, nên sử dụng amiodarone đường tĩnh mạch.
Trong trường hợp không đáp ứng với cả sốc điện và amiodarone đường tĩnh mạch, có thể tiến hành tạo nhịp vượt tần số hoặc đốt sóng cao tần (RF) ở các trung tâm có kinh nghiệm.
Các trường hợp rối loạn nhịp thất khác: Ưu tiên chẹn beta giao cảm/amiodarone đường tĩnh mạch.
e. Rối loạn nhịp nhanh trên thất sau nhồi máu cơ tim
Bao gồm cơn nhịp nhanh trên thất, rung nhĩ và cuồng nhĩ.
Nếu huyết động không ổn định, cần sốc điện chuyển nhịp đồng bộ ngay lập tức.
Nếu huyết động ổn định, có thể điều trị bằng digoxin, thuốc chẹn beta và/hoặc thuốc chẹn kênh canxi. Amiodarone có thể chuyển nhịp xoang hiệu quả nhưng không có hiệu quả cao trong việc kiểm soát tần số. Nên tránh dùng thuốc chống loạn nhịp nhóm I do làm tăng tỷ lệ tử vong.
Nếu có rung nhĩ và cuồng nhĩ, bệnh nhân nên được dùng thuốc chống đông để giảm biến cố tắc mạch do huyết khối.
f. Rối loạn nhịp chậm sau nhồi máu cơ tim và chỉ định đặt máy tạo nhịp
Block nhánh phải hoặc nhánh trái hoàn toàn xuất hiện xen kẽ hoặc độc lập trong bệnh cảnh NMCT cấp không cần đặt máy tạo nhịp trừ khi tình trạng huyết động không ổn định hoặc tiến triển thành block nhĩ thất độ cao.
B lock hai phân nhánh mới xuất hiện hoặc bl ock nhánh có kèm block nhĩ thất độ I có thể cân nhắc chỉ định đặt máy tạo nhịp dự phòng tùy thuộc vào tình huống lâm sàng.
Đặt máy tạo nhịp tạm thời qua đường tĩnh mạch không được làm trì hoãn điều trị tái thông mạch vành. Đ ường vào thư ờng dùng là tĩnh mạch đùi, cảnh trong, dưới đòn.
Để tiết kiệm thời gian có thể tạo nhịp tạm thời ngoài lồng ngực, sử dụng atropin ( liều khởi đầu 0,25 – 0,5 mg, có thể tiêm tĩnh mạch nhắc lại nhiều lần với tổng liều 1,5 – 2,0 mg ). Ngo ài ra có thể sử dụng adrenalin/vasopressin.
g. Block nhĩ thất cấp I
Rối lo ạn nhịp này thường gặp và không cần điều trị.
Khoản g PR kéo dài đáng kể ( > 0,2 4 giây) là chống chỉ định sử dụng thuốc chẹn beta.
h. Block nhĩ thất cấp II
Là một dấu hiệu cho thấy cơ tim bị nhồi máu trên diện rộng, làm ảnh hưởng đến hệ thống dẫn truyền, và tỷ lệ tử vong thường tăng ở nhóm bệnh nhân này.
Block nhĩ thất cấp II Mobitz 1:
T ự hồi phục và thường không có triệu chứng. Nói chung không cần điều trị gì đặc biệt.
Chỉ định đặt máy tạo nhịp tạm thời nếu bệnh nhân có triệu chứng hoặc có tiến triển thành bl ock nhĩ thất hoàn toàn.
Block nhĩ thất cấp II Mobitz 2: Kiểu 2:1 hoặc 3:1, cần được xử trí đặt máy tạo nhịp tạm thời, bất kể có tiến triển đến block nhĩ thất hoàn toàn hay không.
i. Block nhĩ thất cấp III
Trong bệnh cảnh NMCT thành dưới, nếu block nhĩ thất cấp III xuất hiện thoáng qua thì khôn g cần thiết đặt máy tạo nhịp tạm thời, trừ khi huyết động không ổn định hoặc có nhịp thoát < 40 nhịp/phút .
Cần tạo nhịp tạm thời với nhồi máu cơ tim thành trước có block nhĩ thất cấp III .
17.3. Biến chứng suy tim
a. Tụt huyết áp sau nhồi máu cơ tim
Những nguyên tắc quan trọng trong điều trị tụt huyết áp do nhồi máu cơ tim là: Nếu tưới máu ngoại vi còn tốt, không cần sử dụng thuốc vận mạch.
Cố gắng điều chỉnh các rối loạn nhịp tim, giảm oxy.
Trong trường hợp tụt huyết áp do biến chứng cơ học (hở van hai lá, thông liên thất, phình thất), cần phối hợp với phẫu thuật cấp cứu.
Những bệnh nhân này có thể được chia thành hai nhóm:
Tụt huyết áp có phù phổi cấp
Đặt đường truyền tĩnh mạch trung tâm, ưu tiên đường tĩnh mạch cảnh nếu bệnh nhân đã được điều trị bằng thuốc tiêu sợi huyết.
Bắt đầu sử dụng thuốc tăng co bóp cơ tim.
Theo dõi huyết động xâm lấn (áp lực động mạch phổi và áp lực mao mạch phổi bít).
Đảm bảo tối ưu áp lực đổ đầy: Dựa vào các dấu hiệu lâm sàng và áp lực động mạch phổi thì tâm trương, áp lực mao mạch phổi bít. Trong trường hợp van hai lá hở nhiều, chúng ta sẽ thấy có sóng V lớn trên đường biểu diễn áp lực, từ đó ước đoán được áp lực cuối tâm trương thất trái tăng cao (LVEDP).
Đảm bảo tái thông mạch vành càng sớm càng tốt (nếu chưa thực hiện) với một trong hai phương pháp: Can thiệp ĐMV qua da thì đầu hoặc dùng thuốc tiêu sợi huyết, tùy vào khả năng tại chỗ của cơ sở y tế.
Đặt bóng đối xung động mạch chủ giúp ổn định huyết động cho đến khi can thiệp thì đầu được thực hiện.
Tụt huyết áp không có phù phổi cấp
Tình trạng này có thể do NMCT thất phải hoặc do thiếu dịch.
Chẩn đoán: Kiểm tra áp lực tĩnh mạch trung tâm và áp lực nhĩ phải, thấp sẽ do thiếu dịch, hoặc cao nếu trong NMCT thất phải.
Điều trị: Trong cả hai trường hợp, cung lượng tim sẽ cải thiện bằng truyền dịch thận trọng để giúp tăng thể tích tuần hoàn. Truyền 200 mL dịch trong 20 – 30 phút và đánh giá lại. Lặp lại một lần nữa nếu thấy huyết áp có cải thiện và bệnh nhân chưa có dấu hiệu dọa phù phổi. Bắt đầu sử dụng thuốc vận mạch nếu huyết áp vẫn thấp mặc dù áp lực đổ đầy đã về mức bình thường. Thận trọng khi truyền nitrat và thuốc lợi tiểu đường tĩnh mạch, vì các thuốc này gây giãn tĩnh mạch, làm giảm áp lực đổ đầy thất phải và thất trái, làm tụt huyết áp nặng hơn. Tái thông động mạch vành cấp cứu nếu NMCT thất phải.
b. Sốc tim sau nhồi máu cơ tim
Gặp ở 5 – 20% bệnh nhân nhồi máu cơ tim cấp.
Điều trị cần có sự phối hợp nhiều chuyên khoa: Nội khoa, phẫu thuật, hồi sức tích cực và áp dụng nhiều biện pháp thăm dò xâm lấn và không xâm lấn. Mặc dù đã có những tiến bộ đáng kể, tỷ lệ tử vong trong NMCT có sốc tim còn rất cao .
Chẩn đoán
Kết hợp giữa biểu hiện lâm sàng và cận lâm sàng
Lâm sàng: Hạ huyết áp rõ ràng, kéo dài ( > 30 phút) với huyết áp tâm thu < 80 – 90 mmHg cùng các dấu hiệu của giảm tưới máu mô ( rối loạn ý thức, thiểu niệu hoặc vô niệu, đầu chi lạnh)
Cận lâm sàng: C hỉ số tim thấp (CI < 1,8 L/mm/m 2 ) và tăng áp lực đổ đầy thất trái tăng (áp lực mao mạch phổi bít > 18 mmHg ).
Điều trị: Điều trị ngay các yếu tố có thể đảo ngược được, bao gồm: Kiểm soát rối loạn nhịp tim, cố gắng chuyển về được nhịp xoang; Điều chỉnh rối loạn thăng bằng kiềm toan và rối loạn điện giải; Kiểm soát thông khí, đặt nội khí quản nếu cần thiết.
Nhanh chóng đánh giá tình trạng huyết động, siêu âm tim và chụp mạch đánh giá mức độ tổn thương động mạch vành.
Mục tiêu duy trì huyết động ổn định, nâng huyết áp tâm thu ≥ 90 mmHg dựa vào dấu hiệu lâm sàng và áp lực đổ đầy thất trái. Theo hướng dẫn chung:
Áp lực mao mạch phổi bít < 15 mmHg: Truyền dịch thận trọng (có thể sử dụng dịch cao phân tử) trong 100 – 200 mL. Áp lực mao mạch phổi bít > 15 mmHg: Dùng thuốc vận mạch kèm/ không kèm thuốc lợi tiểu (nếu phù phổi).
Nên tránh dùng thuốc tăng co bóp cơ tim trong tình trạng NMCT cấp. Mục đích để phục hồi nhanh chóng/tối đa dòng chảy mạch vành và giảm gánh nặng thất trái. Tái thông mạch sớm rất quan trọng và đã được chứng minh là giảm tỷ lệ tử vong. Đặt bóng đối xung động mạch chủ có thể được cân nhắc đặc biệt là trong trường hợp có biến cố cơ học. Nếu tình trạng huyết động không cải thiện sau tái thông mạch vành và đặt bóng đối xung, thuốc tăng co bóp cơ tim nên được sử dụng.
Nếu bện h nhân bị hạ huyết áp (có/không phù phổi) : Noradrenaline (norepinephrine) được khuyến cáo là thuốc điều trị đầu tay với liều truyền tĩnh mạch 0,1 – 1 µg/kg/min, trong khi đó sử dụng Dopamin có thể làm tăng tỷ lệ tử vong.
Nếu bệnh nhân có huyết áp đảm bảo (có/ không có phù phổi) : Sử dụng dobutamine để tăng cung lượng tim. Bắt đầu từ liều 2,5 – 5 µg/kg/min và tăng lên 20 µg/kg/min, điều chỉnh theo huyết áp và nhịp tim. Ngoài ra có thể sử dụng thay thế bằng các thuốc ức chế phosphodiesterase. Nếu huyết áp hạ và nhịp tim nhanh khi đã dùng dobutamine/thuốc ức chế phosphodiesterase, có thể thêm noradrenaline.
17.4. Các biến chứng khác
a. Sốt
Thường gặp và xuất hiện phổ biến nhất vào ngày thứ 3-4 sau nhồi máu cơ tim. Đi kèm với tăng số lượng bạch cầu và CRP.
Cần tìm kiếm các nguyên nhân khác gây sốt như nhiễm khuẩn (phổi, đường tiết niệu, đường vào mạch máu…), viêm tắc/huyết khối tĩnh mạch, viêm màng ngoài tim, phản ứng thuốc…
b. Đau ngực kéo dài
Đau ngực sau nhồi máu cơ tim không chỉ còn là cơn đau thắt ngực: Cần khai thác kỹ tiền sử, theo dõi biến đổi trên điện tâm đồ và các thăm dò hình ảnh để phân biệt các cơn đau:
Cảm giác đau kiểu chấn thương và đau kiểu cơ-xương : Thường phổ biến trong 24 – 48 giờ đầu, đặc biệt ở người bệnh đã được cấp cứu ngừng tuần hoàn hoặc sốc điện nhiều lần mà bôi không đủ gel vào vùng sốc điện
Tái nhồi máu: Là thuật ngữ rộng, bao gồm cả sự lan rộng của vùng nhồi máu ban đầu, hoặc mới nhồi máu ở một vùng khác. Nguyên nhân chủ yếu do tắc lại stent, thường liên quan kỹ thuật can thiệp hoặc việc dùng không đủ/đúng thuốc kháng kết tập tiểu cầu và kháng đông:
Thường có hình ảnh đoạn ST chênh lên trên điện tâm đồ.
Nếu các dấu ấn sinh học đặc hiệu cho cơ tim chưa trở về bình thường, thì sự tăng gấp hai lần giá trị thấp nhất trước đó mới được coi là có ý nghĩa.
Người bệnh cần được chụp mạch vành qua da và tái thông ngay lập tức. Nên đánh giá lại kết quả can thiệp lần đầu bằng các biện pháp chẩn đoán hình ảnh trong lòng mạch vành (IVUS, OCT..). Tắc lại stent thường đi kèm tình trạng huyết động bất ổn trên lâm sàng và có thể cần các biện pháp cơ học hỗ trợ tuần hoàn.
Đau thắt ngực sau nhồi máu (cơn đau thắt ngực trong vòng 10 ngày sau nhồi máu): Nên được điều trị với nội khoa tối ưu; xem xét chụp lại mạch vành và tái thông các tổn thương hẹp đáng kể còn lại.
Viêm màng ngoài tim : Biểu hiện kiểu đau nhói (đau kiểu màng phổi) và phụ thuộc tư thế, thường xuất hiện 1-3 ngày sau nhồi máu, nhất là ở người bệnh nhồi máu cơ tim cấp có ST chênh lên. Khám lâm sàng có thể nghe thấy tiếng cọ màng ngoài tim. Hiếm khi xuất hiện các biến đổi trên điện tâm đồ. Điều trị bằng aspirin liều cao (uống 600mg x 4 lần/24h) phối hợp cùng với thuốc ức chế bơm proton. Nên tránh các loại NSAIDs khác vì tăng nguy cơ vỡ thành tự do thất trái và tăng co thắt mạch vành.
Tràn dịch màng ngoài tim : Thường gặp ở người nhồi máu cơ tim thành trước, nhất là khi có suy tim kèm theo. Mức độ tràn dịch thường không nhiều, chỉ phát hiện được bằng siêu âm tim, lâm sàng thường thuyên giảm dần sau vài tháng mà không cần các điều trị đặc hiệu nào. Ép tim cấp hiếm gặp, nếu có thì thường là hậu quả của vỡ thành thất và/hoặc do tràn máu màng tim liên quan đến can thiệp (thủng đoạn xa hoặc gần của mạch vành) khi đó phải xử trí giải ép cấp (chọc tháo dịch màng tim) kết hợp với xử lý nguyên nhân (nếu có).
Thuyên tắc ĐM phổi : Có thể xảy ra đối với người suy tim và bất động kéo dài, nguồn gốc huyết khối thường từ hệ tĩnh mạch chi dưới và/hoặc thất phải. Cân nhắc điều trị dự phòng bằng heparin trọng lượng phân tử thấp kết hợp với vận động sớm.
MỘT SỐ THỂ NHỒI MÁU CƠ TIM VÀ VẤN ĐỀ GEN, TẾ BÀO GỐC TRONG BỆNH ĐỘNG MẠCH VÀNH
18. NHỒI MÁU CƠ TIM THẤT PHẢI
Nhồi máu cơ tim thất phải dẫn đến tăng áp lực ở phía bên tim phải (nhĩ phải, áp lực cuối tâm trương thất phải) và làm giảm áp lực phía tim bên trái (huyết áp động mạch, cung lượng tim). Bệnh cảnh thường hay gặp ở NMCT cấp có ST chênh lên vùng thành dưới.
Chẩn đoán
a. Lâm sàng
Dấu hiệu của suy tim phải (tăng áp lực tĩnh mạch chủ) . Dấu hiệu Kussmaul.
Mạch nghịch thường.
Không có phù phổi trong biểu hiện toàn thân của tình trạng cung lượng tim thấp (hạ huyết áp, lạnh đầu chi).
b. Điện tâm đồ
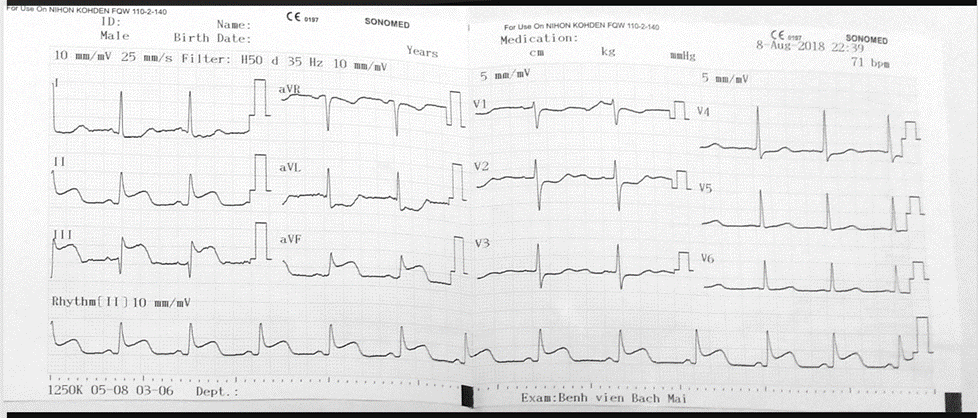
Ở người nhồi máu cơ tim cấp có ST chênh lên thành dưới, hình ảnh đoạn ST chênh lên 0,1 mV (> 1 mm) ở bất kỳ chuyển đạo nào trong các chuyển đạo từ V4R-V6R có độ nhạy và độ đặc hiệu cao cho chẩn đoán nhồi máu thất phải.
Những thay đổi này có thể là thoáng qua hoặc chỉ biểu hiện trong giai đoạn s ớm. (Hình 11.11 )
c. Siêu âm tim
Hình ảnh thất phải giãn và vận động bất thường của các thành cơ tim.
Điều trị:
Điều trị tái tưới máu mạch vành sớm
Với những bệnh nhân có cung lượng tim thấp, không bị ứ dịch ở phổi, áp lực tĩnh mạch trung tâm trung bình hoặc thấp, bù khoảng 200 – 300 mL NaCL đẳng trương và theo dõi sát huyết áp.
Tránh dùng các thuốc nhóm nitrate và các thuốc lợi tiểu vì làm giảm tiền gánh sẽ làm tình trạng hạ huyết áp nặng hơn.
Những bệnh nhân cần đặt máy tạo nhịp nên đặt loại máy có đồng bộ nhĩ thất nhằm mục đích duy trì cung lượng tim tối đa (đặt điện cực ở cả nhĩ và thất).
Chuyển nhịp nếu có bất kỳ rối loạn nhịp nào (nhịp nhanh trên thất, rung nhĩ, cuồng nhĩ hoặc rối loạn nhịp thất). Giảm hậu gánh: Đặc biệt quan trọng trong trường hợp có rối loạn chức năng thất trái kèm theo.
Đặt bóng đối x ung động mạch chủ.
Có thể sử dụng các thuốc giãn mạch nhưng phải hết sức thận trọng (nitroprusside, hydralazine) hoặc thuốc ức chế men chuyển/ ức chẹn thụ thể.
Các thuốc vận mạch nên tránh sử dụng và chỉ dùng nếu các biện pháp khác không thể duy trì huyết động.
Tái thông động mạch vành (can thiệp hoặc tiêu sợi huyết) đã được chứng minh cải thiện chức năng thất phải và giảm được tỷ lệ tử vong.
Hình 11.24: Hình dạng đoạn ST và sóng T ở chuyển đạo V4R trong nhồi máu cơ tim sau dưới cấp. Tắc đoạn gần của ĐMV phải tạo ra hình ảnh đoạn ST chênh lên > 1mm và sóng T dương. Tắc ở đoạn xa thì đặc trưng bằng hình ảnh sóng T dương nhưng không có hình ảnh ST chênh lên. Tắc động mạch mũ tạo ra hình ảnh sóng T âm và đoạn ST chênh xuống ít nhất 1 mm.
19. NHỒI MÁU CƠ TIM DO COCAINE
Tỷ lệ của nhồi máu cơ tim, rối loạn chức năng thất trái và rối loạn nhịp do cocaine đang có xu hướng tăng. Ước tính có khoảng 14 – 25% các bệnh nhân trẻ nhập viện cấp cứu vì đau ngực không do chấn thương có nồng độ cocaine và các sản phẩm chuyển hóa của cocaine trong tuần hoàn ở mức định lượng được. Khoảng 6% bệnh nhân trong nhóm này có bằng chứng tăng các chất chỉ điểm sinh học của nhồi máu cơ tim (số liệu từ Hoa Kỳ).
Hầu hết là các bệnh nhân trẻ, da màu, nam giới, hút thuốc mà không có các yếu tố nguy cơ nào khác của bệnh cơ tim thiếu máu cục bộ.
Nguyên nhân của tổn thương cơ tim là do tập hợp của nhiều yếu tố, bao gồm: Tăng nhu cầu oxy cơ tim (tăng nhịp tim, huyết áp, sức co cơ tim)
Giảm cung cấp máu cơ tim do sự co thắt mạch ở vị trí mảng xơ vữa nhỏ. Tăng kết tập tiểu cầu và hình thành huyết khối.
Hiệu ứng này có thể xuất hiện muộn, do các chất chuyển hóa của cocaine đều là các tác nhân có thể gây co mạch mạnh và lưu lại trong tuần hoàn tới 36 giờ (hoặc lâu hơn), dẫn tới các đợt xuất hiện lặp lại của triệu chứng.
19.1. Chẩn đoán
Thường khó khăn và cần được nghĩ tới ở bất kỳ đối tượng trẻ tuổi nào biểu hiện đau ngực, có nguy cơ thấp của bệnh tim thiếu máu cục bộ.
Đau ngực : Thường xảy ra trong vòng 12 giờ kể từ khi dùng cocaine. Triệu chứng này có thể xuất hiện trở lại sau 24 – 36 giờ, do các chất chuyển hóa thứ phát gây ra.
Điện tâm đồ : Bất thường với các biến đổi về tái cực không đặc hiệu ở 80% các trường hợp, và khoảng 40% có các biến đổi điển hình để chẩn đoán STEMI và đủ tiêu chuẩn cho điều trị tái tưới máu.
Dấu ấn sinh học của tổn thương cơ tim : Có thể gây nhầm lẫn, do hầu hết bệnh nhân có tăng nồng độ CK thứ phát do tiêu cơ. TnT và TnI đóng vai trò quan trọng giúp khẳng định có tổn thương cơ tim.
19.2. Xử trí
a. Các biện pháp chung:
Tương tự như ở tất cả các đối tượng có biểu hiện của nhồi máu cơ tim: Thở oxy, lưu lượng cao 5 – 10 L/min trừ khi có chống chỉ định; giảm đau, aspirin 75 mg x 1 lần/24h.
Nitroglycerin: Truyền tĩnh mạch liều cao, chỉnh liều theo đáp ứng của triệu chứng và huyết động. Benzodiazepine: Giảm lo âu.
b. Điều trị đặc hiệu:
Verapamil
Dùng liều cao, có tác dụng kép do làm giảm gánh nặng cho tim và hỗ trợ tái lập lại cung và cầu oxy cơ tim, cũng như làm giãn mạch vành.
Nên sử dụng một cách thận trọng 1 – 2 mg tiêm tĩnh mạch bolus mỗi lần (lên tới tổng liều 10 mg), phải theo dõi huyết động liên tục.
Sau đó tiếp tục sử dụng bằng đường uống, liều cao để tác dụng liên tục tới 24 – 72 giờ sau liều cuối cùng của cocaine (80- 120 mg uống, 2 lần/24h).
Phentolamine: Là một chất đối kháng α-adrenergic, làm nhanh chóng đảo ngược sự co mạch gây ra bởi cocaine (2-5 mg tiêm tĩnh mạch và lặp lại nếu cần thiết). Có thể sử dụng cùng với verapamil.
Labetalol: có cả tác dụng trên α và β-adrenergic và có thể được sử dụng sau verapamil và phentolamine nếu huyết áp bệnh nhân còn cao, nhưng không có tác dụng lên sự co thắt mạch vành.
Liệu pháp tái tưới máu
Nếu bệnh nhân không thể ổn định sau khi sử dụng các biện pháp đầu tay với verapamil và phentolamine, nên tiến hành chụp và can thiệp mạch vành ngay lập tức nếu có bằng chứng của huyết khối/tắc mạch.
Nếu chụp mạch vành không thể thực hiện được, có thể xem xét liệu pháp tiêu huyết khối. Tuy vậy, bằng chứng sử dụng thuốc tiêu sợi huyết còn hạn chế, và thường đi kèm các biến chứng chảy máu liên quan tới tăng huyết áp.
19.3. Thận trọng
Tránh sử dụng thuốc chẹn beta giao cảm (Propranolol…) do làm tăng thêm sự co thắt mạch vành do không có tính đối kháng với các thụ thể α – adrenergic.
20. NHỒI MÁU CƠ TIM CẤP KHÔNG CÓ TỔN THƯƠNG ĐỘNG MẠCH VÀNH (MINOCA)
20.1. Giới thiệu
NMCT không có tổn thương đáng kể động mạch vành (Myocardial infarction with non-obstructive coronary arteries-MINOCA) đã được mô tả trong y văn từ 80 năm trước nhưng mới được nghiên cứu một cách hệ thống những năm gần đây. Một số không nhỏ các bệnh nhân NMCT cấp có thể coi là MINOCA. Tuy nhiên, nhiều thầy thuốc thường bỏ qua và cho rằng không có tổn thương động mạch vành thì có thể loại trừ được NMCT.
Các nghiên cứu cho thấy tỷ lệ MINOCA trong quần thể dao động trong khoảng 3,5-15%. Dù đặc điểm của bệnh nhân với MINOCA và NMCT có tổn thương đáng kể động mạch vành là tương đối khác biệt, tỷ lệ tử vong tại thời điểm 1 tháng và 1 năm không có sự khác biệt. Một số đặc điểm cơ bản của MINOCA:
MINOCA không phải là chẩn đoán hiếm gặp với bệnh nhân NMCT cấp, gặp nhiều hơn ở phụ nữ trẻ tuổi không phải người da trắng, ít có sự liên quan với các yếu tố nguy cơ truyền thống, thường gặp ở thể NMCT không ST chênh lên.
Bệnh nhân nghi ngờ chẩn đoán MINOCA nên được thăm dò kỹ lưỡng các bệnh lý kèm theo có thể gây nhầm lẫn và nguyên nhân gây bệnh.
MINOCA có tiên lượng cũng nặng nề gần như tương đương với các bệnh nhân NMCT cấp có tổn thương đáng kể động mạch vành.
20.2. Tiêu chuẩn chẩn đoán MINOCA theo AHA 2019 và định nghĩa toàn cầu lần thứ tư về Nhồi máu cơ tim 2018.
Chẩn đoán MINOCA sau khi có kết quả chụp ĐMV ở bệnh nhân đã có chẩn đoán NMCT:
Tiêu chuẩn chẩn đoán NMCT
Không có tổn thương đáng kể động mạch vành: Động mạch vành không có hẹp đáng kể (50% lòng mạch) ở mọi nhánh động mạch vành có thể liên quan đến NMCT bao gồm cả ĐMV bình thường (hẹp < 30%) hoặc hẹp nhẹ đến vừa (hẹp từ 30 đến 50%)
Không có chẩn đoán khác phân biệt nguyên nhân NMCT cấp.
20.3. Căn nguyên
a. Căn nguyên do xơ vữa mạch vành
Bao gồm các trường hợp nứt vỡ, xói mòn mảng xơ vữa hoặc nốt vôi hóa gây ra nhồi máu cơ tim type 1 theo định nghĩa toàn cầu. Cơ chế gây MINOCA trong các bệnh cảnh này bao gồm (1) nứt vỡ mảng xơ vữa gây co thắt động mạch vành, (2) hình thành huyết khối nhưng tự ly giải hoặc bắn đi gây tắc các nhánh tận. Chẩn đoán mảng xơ vữa không ổn định dựa vào các thăm dò chẩn đoán hình ảnh trong lòng mạch vành như siêu âm trong lòng mạch hoặc chụp cắt lớp vi tính quang học.
b. Căn nguyên không do xơ vữa mạch vành
Co thắt động mạch vành tại ngoại mạc: Là các trường hợp động mạch vành tại ngoại mạc co thắt trên 90% đường kính làm giảm tưới máu cơ tim. Co thắt động mạch vành có thể do thuốc/độc chất (ví dụ cocaine, fluorouracil) hoặc tự phát do rối loạn trương lực vận mạch. Chẩn đoán thường phải dựa vào các nghiệm pháp kích thích mạch vành.
Rối loạn chức năng vi mạch mạch vành: Vi tuần hoàn mạch vành bao gồm các mạch máu có đường kính dưới 0,5 mm, không hiện hình rõ trên chụp mạch vành. Rối loạn chức năng vi tuần hoàn mạch vành có thể gây thiếu máu cơ tim, nhưng cũng có thể là hậu quả của tổn thương cơ tim do bất kì nguyên nhân nào.
Huyết khối/thuyên tắc động mạch vành: Huyết khối hoặc thuyên tắc động mạch vành có thể gây ra bệnh cảnh MINOCA trong trường hợp huyết khối bị ly giải hoặc gây tắc ở vi tuần hoàn mạch vành. Có thể gặp huyết khối hoặc huyết tắc mạch vành trong các tình trạng tăng đông hoặc không.
Tách thành động mạch vành tiên phát: Nguyên nhân cụ thể không rõ, gây thiếu máu cơ tim do tách lớp áo giữa và áo ngoài động mạch vành. Chẩn đoán xác định cần các thăm dò chẩn đoán hình ảnh trong lòng mạch
20.4. Chẩn đoán lâm sàng
MINOCA là chẩn đoán sơ bộ, đòi hỏi người thầy thuốc tiếp tục làm các thăm dò sâu hơn để đánh giá, chẩn đoán các nguyên nhân kèm theo. Chẳng hạn trong lúc chụp động mạch vành có thể chụp buồng tim, IVUS, OCT để chẩn đoán. Thăm dò có giá trị nhất trong chẩn đoán là MR
I tim, có thể giúp chẩn đoán vùng tổn thương cơ tim và chẩn đoán viêm cơ tim hay các hội chứng khác liên quan. Một cận lâm sàng khác cũng có giá trị là chụp cắt lớp vi tính động mạch vành để giúp làm rõ hơn bản chất của các mảng xơ vữa nếu có trong lòng mạch (ngay cả khi bệnh nhân đã được chụp ĐMV qua da).
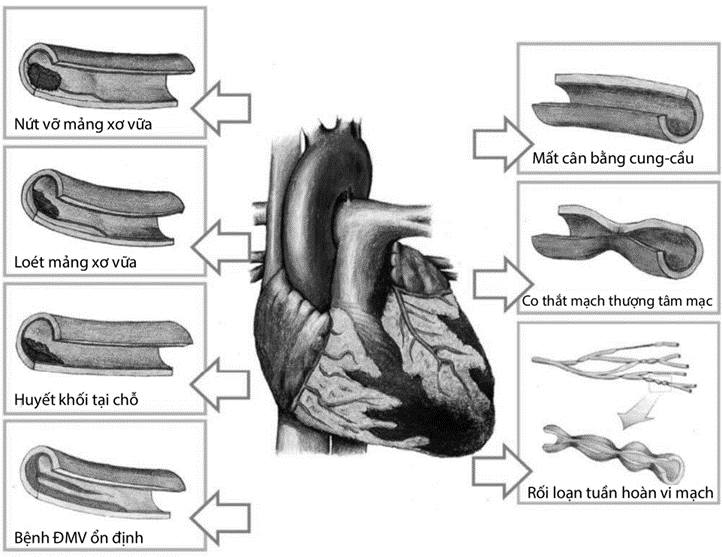
Hình 11.25: Các hình thái tổn thương ĐMV có thể gặp trong MINOCA
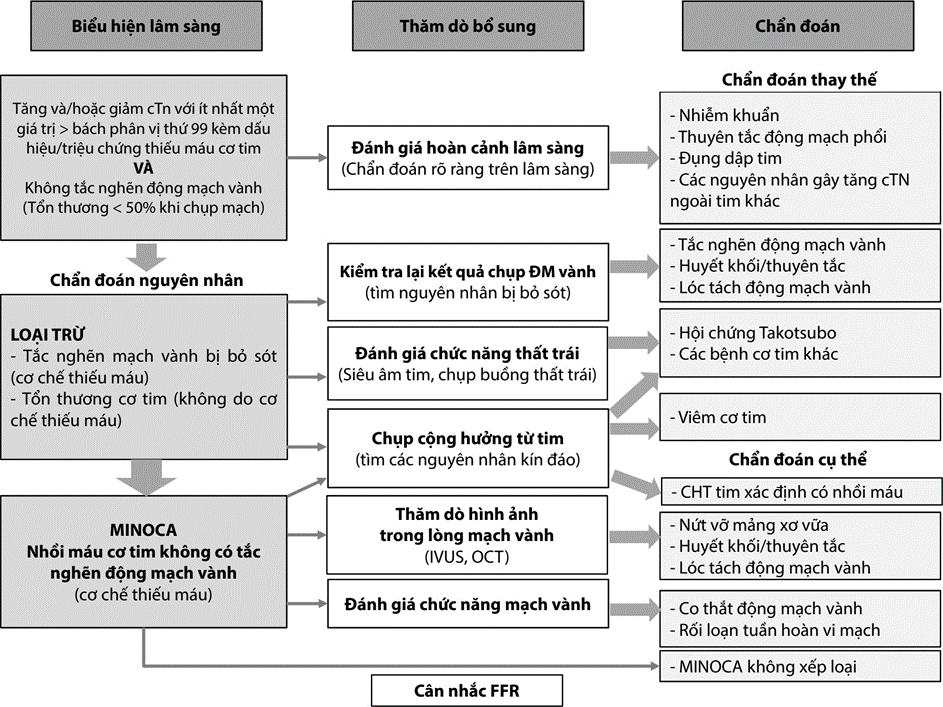
Hình 11.26: Phác đồ chẩn đoán MINOCA (theo AHA 2019)
Chú thích: MINOCA: Myocardial Infarction with Nonobstructive Coronary Arteries ( Nhồi máu cơ tim không có tắc nghẽn động mạch vành); IVUS: Intravascular Ultrasound( Siêu âm trong lòng mạch); OCT: Optical Coherence Tomography (Chụp cắt lớp quang học); FFR:Fractional Flow Reserve (Phân suất dự trữ lưu lượng mạch vành); ĐM: Động mạch; AHA: Hiệp hội Tim mạch Hoa Kỳ
20.5. Điều trị
Bệnh nhân MINOCA phần lớn không cần can thiệp động mạch vành qua da.
Điều trị nội khoa hiện vẫn chưa có sự đồng thuận, phần lớn vẫn dựa trên điều trị nội khoa cơ bản của NMCT cấp và tuỳ thuộc vào quan điểm của trung tâm/bác sĩ lâm sàng: Thuốc kháng kết tập tiểu cầu kép, thuốc chẹn beta giao cảm, thuốc ƯCMC/ƯCTT, Statin; trong đó lợi ích lâu dài trong 1 năm đã được ghi nhận với thuốc chẹn β giao cảm, thuốc ƯCMC/ƯCTT, Statin. Liệu pháp kháng kết tập tiểu cầu kép còn chưa ghi nhận được lợi ích về lâu dài.
Tiên lượng của MINOCA trong 1 năm cũng gần tương đương với NMCT “thực sự” khi có tổn thương đáng kể của ĐMV tuy nhiên cũng có thể 1 phần do bệnh sinh/ điều trị của MINOCA vẫn chưa được làm rõ và vẫn cần thêm nhiều nghiên cứu trong thời gian tới đây.
21. MỘT SỐ VẤN ĐỀ DI TRUYỀN HỌC CỦA BỆNH ĐỘNG MẠCH VÀNH
Một số nghiên cứu (ví dụ: Framingham) đã ghi nhận tiền sử gia đình là yếu tố nguy cơ độc lập của bệnh mạch vành. Tính nhạy cảm đối với bệnh động mạch vành có 50% là do di truyền.
Một nghiên cứu về các cặp song sinh ở Thụy Điển cho thấy tỷ lệ di truyền đối với các biến cố mạch vành gây tử vong ở nam và nữ lần lượt là 57% và 38%. Ngoài ra, bệnh động mạch vành xuất hiện sớm có tỷ lệ di truyền cao hơn khi xuất hiện muộn. Đa số các ca bệnh mạch vành là do sự tương tác phức tạp giữa yếu tố di truyền và môi trường, và chỉ có một tỷ lệ tương đối nhỏ là thứ phát từ các bệnh lý đơn gen đã biết.
21.1. Những bệnh lý đơn gen gây bệnh động mạch vành
Có một số ít bệnh hiếm di truyền theo định luật di truyền của Mendel (Xem bảng 11.7). Trong đó phổ biến nhất là bệnh tăng Cholesterol máu có tính gia đình.
Đây là bệnh lý di truyền đồng hợp trội gặp ở 5 – 10% bệnh nhân có bệnh động mạch vành trước 55 tuổi. Nhiều người mắc bệnh này hiện chưa được chẩn đoán.
Nguyên nhân là do đột biến ảnh hưởng đến thụ thể LDL-C, apolipoprotein B và PCSK9 (proprotein convertase subtilisin/kexin type 9).
Những đột biến này gây tăng LDL-C huyết tương và đẩy nhanh tốc độ xơ vữa động mạch, gây ra bệnh động mạch vành xuất hiện sớm.
Thể đồng hợp tử (tần số 1:1.000.000) không có thụ thể LDL-C chức năng và bị bệnh mạch vành từ rất sớm; đa số tử vong trước 30 tuổi nếu không được điều trị.
Tỷ lệ dị hợp tử của bệnh lý này ước tính khoảng 1:500 nhưng có thể cao hơn nhiều ở một số quần thể (Ví dụ: người Afrikaners và người Canada gốc Pháp).
Theo khuyến cáo của NICE 2018 (National Institute for Health and Clinical Excellence) về chẩn đoán và điều trị bệnh lý tăng Cholesterol máu có tính gia đình:
Trên lâm sàng cần nghi ngờ ở người lớn có tăng Cholesterol rõ rệt (> 7,5 mmol/L), đặc biệt nếu như trong gia đình có người mắc bệnh động mạch vành sớm.
Chẩn đoán xác định hoặc nghi ngờ dựa trên tiêu chuẩn Simon Broome. Bệnh nhân được chẩn đoán tăng Cholesterol máu có tính gia đình nên gửi đến các chuyên gia về lipid máu để xét nghiệm ADN và kiểm tra cả người thân.
Những người được chẩn đoán tăng cholesterol máu có tính gia đình đồng hợp tử hoặc có triệu chứng/dấu hiệu của bệnh động mạch vành cần được gửi đến bác sĩ tim mạch.
Thuốc điều trị đầu tay là Statin với mục tiêu giảm 50% LDL-C, mặc dù có thể phải dùng kết hợp Statin và Ezetimibe mới đạt được mục tiêu. Các chuyên gia có thể sử dụng Fibrates, các thuốc cô lập acid mật nếu điều trị ban đầu bị chống chỉ định, không dung nạp hoặc không có hiệu quả.
Bảng 11.7: Ví dụ về những đơn gen gây bệnh mạch vành
| Tình trạng | Gen | Biểu hiện lâm sàng |
| Tăng Cholesterol máu có tính gia đình | LDLR, PCSK9, APO-B | Tăng Cholesterol toàn phần và LDL huyết tương, u vàng gân |
| Bệnh Sitosterolaemia | ABCG5, ABCG8 | Tăng Phytosterol huyết tương, u vàng gân, tan huyết |
| Bệnh Tangier | ABCA1 | Giảm HDL Cholesterol huyết tương, amidan sưng to màu vàng, gan lách to |
| Bệnh Homocystinuria | CBS | Tăng homocystein đường niệu, chậm phát triển, kiểu hình giống Marfan, các biến cố thuyên tắc mạch |
| LDLR = Thụ thể LDL-C , PCSK9 = proprotein convertase subtilisin/kexin type 9, APO-B = apolipoprotein B, ABCG5/8 = ATP binding cassette proteins, type G; ABCA1 = ATP binding cassette transporter 1, CBS = Cystathionine beta-synthase | ||
21.2. Chẩn đoán tăng Cholesterol máu gia đình
( Xem thêm Chương 4 Dự phòng tim mạch, Bệnh tăng Cholesterol máu gia đình )
Tiêu chuẩn DUTCH (Dutch Lipid Network Criteria): Được sử dụng phổ biến để chẩn đoán FH. Tiêu chuẩn này có ưu điểm là đơn giản và có độ chính xác cao, thường áp dụng cho người trên 16 tuổi. Các nghiên cứu gần đây ghi nhận tiêu chuẩn DUTCH là phù hợp để chẩn đoán FH ở Việt Nam
Tiêu chuẩn Starr: Dựa trên LDL-C dùng để chẩn đoán FH cho họ hàng (người lớn và trẻ em) của ca bệnh chỉ điểm dựa trên xét nghiệm lipid máu, tuổi, giới
Tiêu chuẩn Simon Broome: Hiện ít dùng
21.3. Những gen làm tăng nguy cơ bệnh động mạch vành
Các bằng chứng cho thấy bệnh động mạch vành ở đa số bệnh nhân là kết quả của sự kết hợp giữa yếu tố di truyền và yếu tố nguy cơ từ môi trường.
Người ta cho rằng bệnh động mạch vành mắc sớm gặp ở những người có gen nhạy cảm và phơi nhiễm với môi trường có yếu tố nguy cơ cao. Tuy nhiên, việc xác định các gen làm tăng nguy cơ bệnh mạch vành còn rất hạn chế. Xơ vữa động mạch là một quá trình phức tạp, trong đó có sự tương tác của một loạt các con đường sinh lý, bao gồm chuyển hóa Lipoprotein, viêm, duy trì toàn vẹn mô và đông cầm máu.
Các gen ảnh hưởng đến bất kì quá trình nào đều làm tăng nguy cơ bệnh động mạch vành. Các yếu tố nguy cơ đã biết như tăng huyết áp, đái tháo đường và béo phì cũng có đặc điểm đa gen và trong quá trình tiến triển của xơ vữa động mạch, chúng có thể tương tác với tính nhạy cảm khác của gen và các yếu tố nguy cơ từ môi trường (ví dụ: hút thuốc).
Trong lịch sử, các nhà khoa học đã nỗ lực tìm ra các “gen ứng cử viên” liên quan đến bệnh động mạch vành. Các gen được lựa chọn dựa trên vai trò của chúng trong con đường sinh lý bệnh của xơ vữa động mạch. Một trong những gen được phát hiện thành công nhất là Apolipoprotein E, trong đó có 3 alen: APOE 2, APOE 3, và APOE4. APOE 3 là alen phổ biến nhất trong quần thể người Châu Âu, các alen APOE 2 và APOE 4 lần lượt có liên quan đến việc giảm và tăng LDL-C huyết tương.
Các gen khác bao gồm gen cho Lipoprotein lipase, Thrombospondin, Prothrombin, Nitric Oxide Synthase nội mô (eNOS), yếu tố tăng cường tế bào cơ 2A (MEF2A) và protein kích hoạt 5-lipoxygenase (FLAP).
Tuy nhiên kết quả nghiên cứu các gen này không nhất quán. Gần đây, một số nghiên cứu độc lập về bộ gen người đã xác định được một locus đơn trên nhiễm sắc thể 9q21p có liên quan đến tăng nguy cơ bệnh mạch vành thông qua cơ chế kiểm soát chu kì tế bào.
21.4. Kiểm tra gen đối với bệnh động mạch vành
Ở những bệnh nhân đã xác định bệnh động mạch vành là do các bệnh lý đơn gen trên lâm sàng, nên làm các xét nghiệm về gen để xác định loại đột biến và kiểm tra cả người thân.
Hiện tại có một số phương pháp xác định đột biến gây tăng cholesterol máu có tính gia đình.
NICE khuyến cáo làm xét nghiệm về gen ở tất cả các bệnh nhân được chẩn đoán tăng cholesterol máu có tính gia đình trên lâm sàng. Các phương pháp hiện tại có thể phát hiện đột biến gây bệnh ở 70 – 80% bệnh nhân được chẩn đoán theo tiêu chuẩn Simon Broome. Tuy nhiên, các kĩ thuật hiện có không có độ nhạy 100%, do đó không phát hiện đột biến gây bệnh cũng không thể loại trừ chẩn đoán được.
Khi phát hiện gen đột biến, NICE khuyến cáo làm xét nghiệm ở những người thân bậc 1 và 2, và cả bậc 3 nếu có thể. Sau đó cần dùng thuốc hạ Cholesterol để dự phòng cấp 1, như vậy có thể giảm đến 48% tỷ lệ tử vong do bệnh mạch vành.
Các bằng chứng cho thấy những người mang > 7/10 allen “nguy cơ” có nguy cơ cao bị bệnh mạch vành. Trong tương lai, nếu các yếu tố về gen này được sử dụng để phân tầng nguy cơ trên lâm sàng cần các xét nghiệm về gen sâu hơn để tổng hợp một loạt kiểu hình của các gen và hoạt động của chúng trong bối cảnh có các yếu tố nguy cơ cao từ môi trường.
22. LIỆU PHÁP TẾ BÀO GỐC TRONG ĐIỀU TRỊ SUY TIM SAU NHỒI MÁU CƠ TIM
Những tiến bộ mới trong điều trị nhồi máu cơ tim đã cải thiện đáng kể tiên lượng bệnh. Nhưng vẫn có 10 – 15% bệnh nhân tiến triển thành suy tim sau NMCT dù đã được tái tưới máu thành công do quá trình tái cấu trúc cơ tim. Đối với bệnh nhân suy tim giai đoạn cuối, nhưng liệu pháp hiệu quả như cấy máy tạo nhịp tái đồng bộ cơ tim hoặc ghép tim còn rất khó khăn do chỉ định còn hạn chế hoặc vấn đề người hiến tim, chi phí cao. Vì vậy cần những phương pháp điều trị mới để có thể cải thiện tiên lượng và chất lượng của những bệnh nhân suy tim sau NMCT cấp.
Điều trị tế bào gốc đang là một hướng đi cho những bệnh nhân suy tim sau nhồi máu cơ tim nhờ các phát hiện cho thấy các tế bào cơ tim có thể tái sinh.
Những nghiên cứu tiên phong trên thế giới như của Strauer (2002); thử nghiệm TOPCARE-AMI (2002), thử nghiệm BOOST; đặc biệt thử nghiệm có đối chứng, mù đôi REPAIR-AMI 2004 cho thấy hiệu quả cải thiện chức năng thất trái và phần nào liên quan đến tiên lượng ở bệnh nhân NMCT cấp suy tim được sử dụng tế bào gốc tự thân. Tại Việt Nam, cũng có một số nghiên cứu ban đầu cho thấy kết quả hứa hẹn của phương pháp này. Tuy nhiên, một tổng quan hệ thống dữ liệu Cochrane công bố năm 2015 với 41 nghiên cứu ngẫu nhiên, có đối chứng, sử dụng tế bào đơn nhân tủy xương trên 2732 bệnh nhân cho thấy liệu pháp này an toàn nhưng không cải thiện chất lượng cuộc sống hay LVEF ngắn hạn và dài hạn.
Cho đến nay, điều trị tế bào gốc là một hướng tiếp cận có thể có hứa hẹn trong điều trị suy tim nặng sau NMCT cấp, nhưng còn cần nhiều nghiên cứu, với các phương tiện và cách thức, tế bào khác nhau cũng như cần thời gian để đánh giá hiệu quả của phương pháp này.
Mã ICD-10: Bệnh động mạch vành
| I20 | Cơn đau thắt ngực |
| I20.0 | Đau thắt ngực không ổn định |
| I25 | Bệnh tim thiếu máu cục bộ mạn tính (Hội chứng động mạch vành mạn-ESC 2019) |
| I21 | Nhồi máu cơ tim cấp |
| I21.0-I21.3 | Nhồi máu cơ tim cấp có ST chênh lên |
| I21.4 | Nhồi máu cơ tim không có ST chênh lên |
| I23.2 | Biến chứng thủng vách liên thất sau nhồi máu cơ tim cấp |
Tài liệu tham khảo
Khuyến cáo về chẩn đoán và điều trị tăng huyết áp 2018, Hội Tim mạch học Quốc gia Việt nam Khuyến cáo về chẩn đoán và điều trị rung nhĩ 2016, Hội Tim mạch học Quốc gia Việt Nam
Khuyến cáo về chẩn đoán và điều trị rối loạn lipid máu 2015, Hội Tim mạch học Quốc gia Việt Nam Ramrakha P. và Hill J. (2012), Oxford Handbook of Cardiology, Oxford University Press, Oxford ; New York.
Roffi M., Patrono C., Collet J.-P. et al (2016). 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J, 37(3), 267–315.
Piepoli M.F., Hoes A.W., Agewall S. et al (2016). 2016 European Guidelines on cardiovascular disease prevention in clinical practice The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J, 37(29), 2315–2381.
Ibanez B., James S., Agewall S. et al (2018). 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J, 39(2), 119–177.
Williams B., Mancia G., Spiering W. et al (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J, 39(33), 3021–3104.
Williams B., Mancia G., Spiering W. et al (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J, 39(33), 3021–3104.
Knuuti J., Wijns W., Saraste A. et al (2019). 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J.
Tamis-Holland Jacqueline E., Jneid Hani, Reynolds Harmony R. et al (2019). Contemporary Diagnosis and Management of Patients With Myocardial Infarction in the Absence of Obstructive Coronary Artery Disease: A Scientific Statement From the American Heart Association. Circulation, 139(18), e891–e908.
Agewall S., Beltrame J.F., Reynolds H.R. et al (2017). ESC working group position paper on myocardial infarction with non- obstructive coronary arteries. Eur Heart J, 38(3), 143–153.
Thygesen K., Alpert J.S., Jaffe A.S. et al (2019). Fourth universal definition of myocardial infarction (2018). Eur Heart J, 40(3), 237–269.
Mozaffarian Dariush, Benjamin Emelia J., Go Alan S. et al (2015). Heart Disease and Stroke Statistics—2015 Update. Circulation, 131(4), e29–e322.
Zdravkovic S., Wienke A., Pedersen N.L. et al (2002). Heritability of death from coronary heart disease: a 36-year follow-up of 20 966 Swedish twins. Journal of Internal Medicine, 252(3), 247–254.
Tamis‐Holland J.E., Jneid H. (2018). Myocardial Infarction With Nonobstructive Coronary Arteries (MINOCA): It’s Time to Face Reality! J Am Heart Assoc, 7(13).
Drenos F., Whittaker JC., Humphries S.E. (2007). The use of Meta-Analysis Risk Estimates for Candidate Genes in Combination to Predict Coronary Heart Disease Risk. Annals of Human Genetics, 71(5), 611–619.
Nguyễn Lân Việt, Đỗ Doãn Lợi và cs (2015). “Nghiên cứu sử dụng tế bào gốc tự thân trong điều trị suy tim sau nhồi máu cơ tim”. Tạp chí khoa học và công nghệ. S2B.