Đau ngực bệnh nhân nam, 20 tuổi; ST chênh xuống: chẩn đoán tái cực sớm?
Bệnh nhân nam 20 tuổi đau ngực 2 h trước khi vào cấp cứu. cậu cảm thấy tức ngực, lan ra cánh tay phải, buồn nôn, khó thở. Không có yếu tố nguy cơ tim mạch, không sử dụng cocaine.
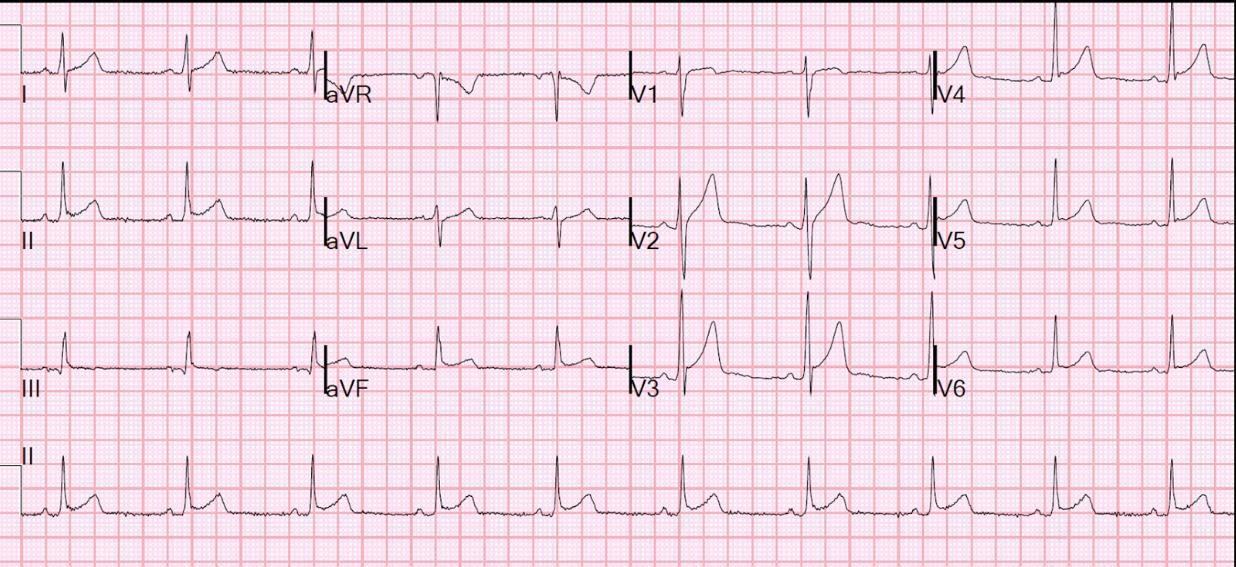
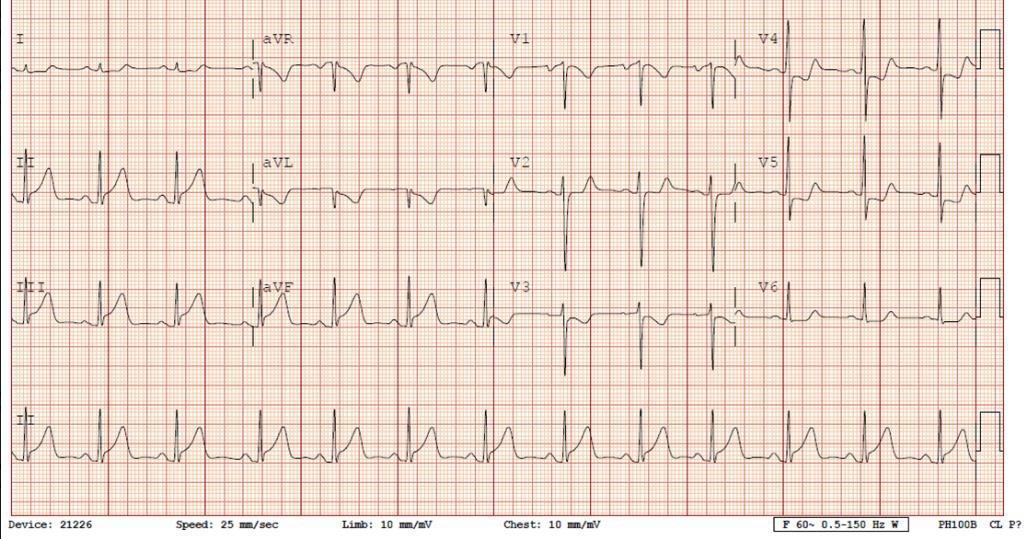
ECG ghi 1 giờ sau khi khởi phát cơn đau tại phòng khám tư

ST chênh xuống ít nhất 2mm ở aVL, ST đi ngang ở trong V4-V6 và sóng T đảo ngược ở V2.
Vậy ST chênh xuống này có thể do “tái cực sớm”?
Tại sao không? Chúng tôi thử so sánh với inferior STEMI -(66 trường hợp tái cực sớm)
- Có ST chênh xuống ở aVL. Điều này xảy ra trong 66 trường hợp tái cực sớm và 99% bệnh nhân inferior STEMI.
- Có quá nhiều ST chênh lên. Chỉ 1 trong 66 trường hợp tái cực sơm có 1 chuyển đạo ST chênh 2 mm
- ST không chênh lên ở V5 và V6. Với nhóm tái cực sớm, 53 / 66 đã ST chênh lên 1 mm ở V5, và 61/66 chênh lên 0,5 mm ở V5. 64 / 66 có ST chênh 1 mm ở V6 và 58 / 66 chênh 0,5 mm ở V6.
- Sóng T quá cao tương xứng với những người tái cực sớm
- sóng T đảo ngược ở V2 không phù hợp với tái cực sớm, rất điển hình sau thiếu máu cục bộ.
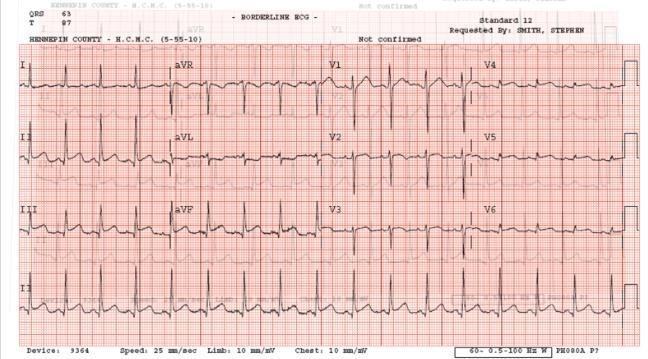
95 phút sau, bệnh nhân đến khoa cấp cứu và đây là ECG làm lại
ST chênh lên 2-2,5 mm ở chuyển đạo dưới. Có ST chênh xuống ở chuyển đạo I và aVL, đảo ngược sóng T ở aVL, ST chênh xuống tương đối ở V2 (đẳng điện: ở nam thanh niên ST chênh lên ít nhất phải 1 mm), ở đây ST dẹt trong V2. Có ST chênh xuống V3- V6. Có sóng T âm ở V3, và sóng T 2 pha trong V4-V6.
Có phải là không có nghi ngờ rằng đây là STEMI. Tất cả 5 điểm trên được áp dụng, nhưng bây giờ ECG đã thay đổi và rõ ràng hơn. Ngoài ra, có ST chênh xuống ở V3-V6 có thể nghĩ đến chẩn đoán thiếu máu cục bộ.
Tuy nhiên, bệnh nhân được chẩn đoán tái cực sớm. không được tiến hành can thiệp mạch
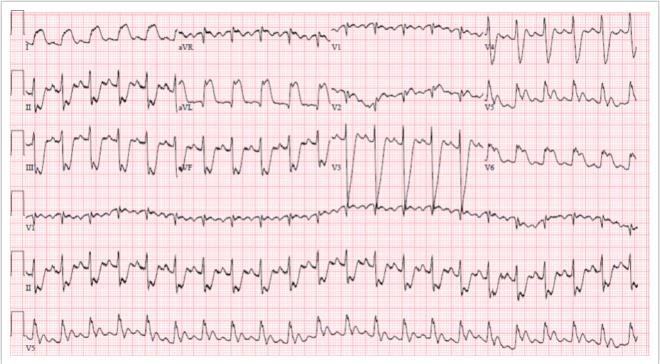
22 phút sau, điện tâm đồ khác được làm
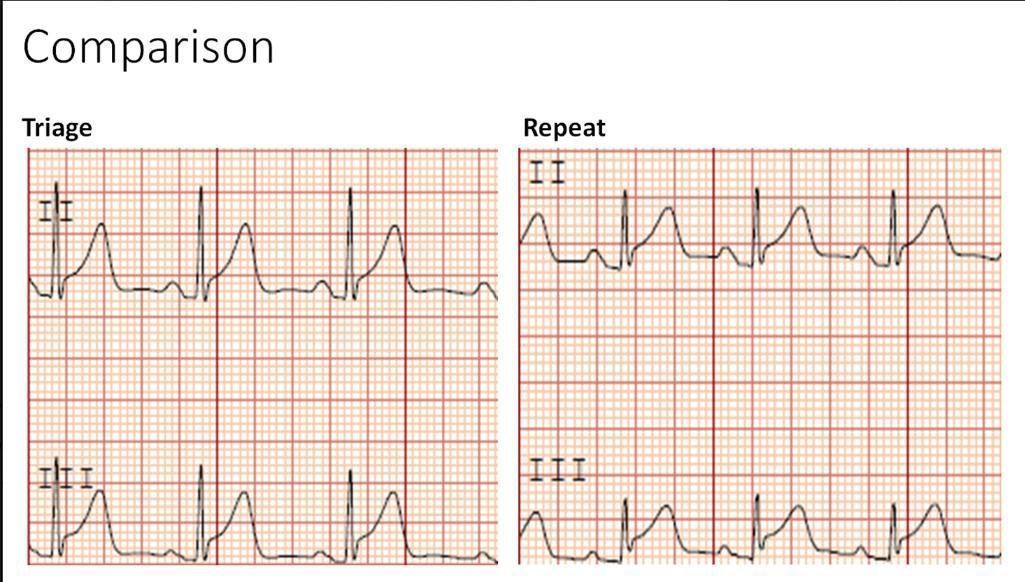
Nó có thay đổi một chút. Xem hình phóng lớn so sánh 2 chuyển đạo bên II và III ở 2 ECG đầu tiên
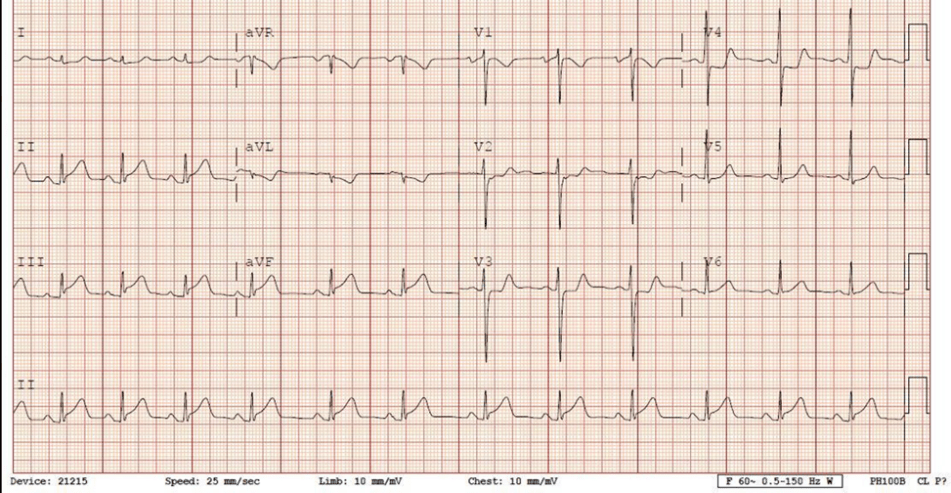
191 phút sau nhập viện
Có những dấu hiệu thiếu máu cục bộ. Không có sóng Q. Có vẻ như đã tự điều chỉnh tái tưới máu tự phát. ST chênh lên tối thiểu ở chuyển đạo dưới bây giờ phù hợp với tái cực sớm
Bắt đầu truyền Heparin nhỏ giọt.
Xét nghiệm troponin lần 2: 1,71 ng / ml -3 giờ sau đó.
6h sau nhập viện bệnh nhân được đưa đến phòng can thiệp mạch, thấy hẹp 99% ở RCA gần đoạn phân nhánh sau bên. Thấy phình động mạch vành nhưng không phân loại theo TIMI
Troponin I : 75 ng / ml. ECG 2 tuần sau đó
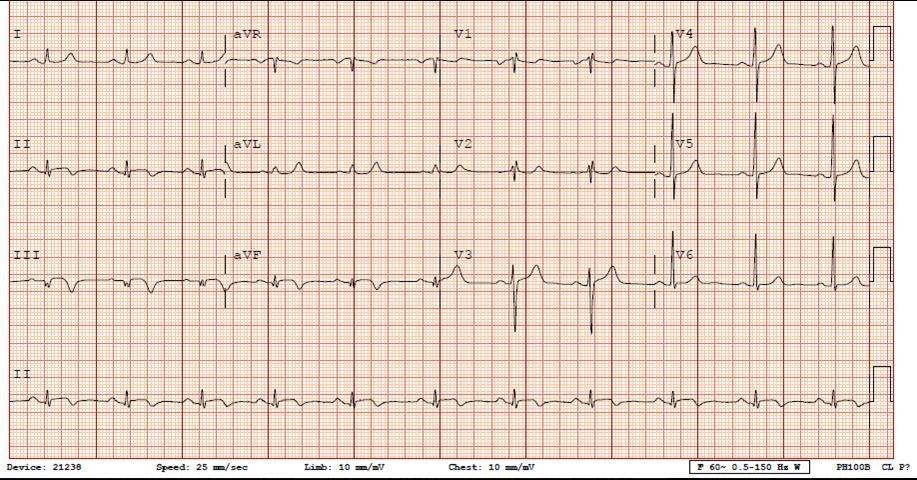
Có sóng Q sâu nhồi máu, với sóng T âm của nhồi máu cơ tim xuyên thành
Bài học:
- Một số do nguyên nhân bất thường: thường có rối loạn phình động mạch vành trái
- Những người trẻ tuổi cũng bị xơ vữa động mạch và bong mảng bám
Khi đọc ECG bạn phải chẩn đoán dứt khoát. Không được để các yếu tố như tuổi trẻ hoặc triệu chứng không điển hình ảnh hưởng đến kết quả bạn đọc
Biết các dạng ECG tương tự như STEMI. Ở đây các bác sĩ không phân biệt được sự khác nhau giữa tái cực sơm với STEMI nên bỏ sót bệnh (xem ở trên)
Khi xác định STEMI cần đưa ngay bệnh nhân đến phòng can thiệp mạch ngay cả khi thấy ST không còn chênh vì nguy cơ + rủi ro rất cao
Dưới đây là hai ví dụ về tái cực sớm ở chuyển đạo dưới
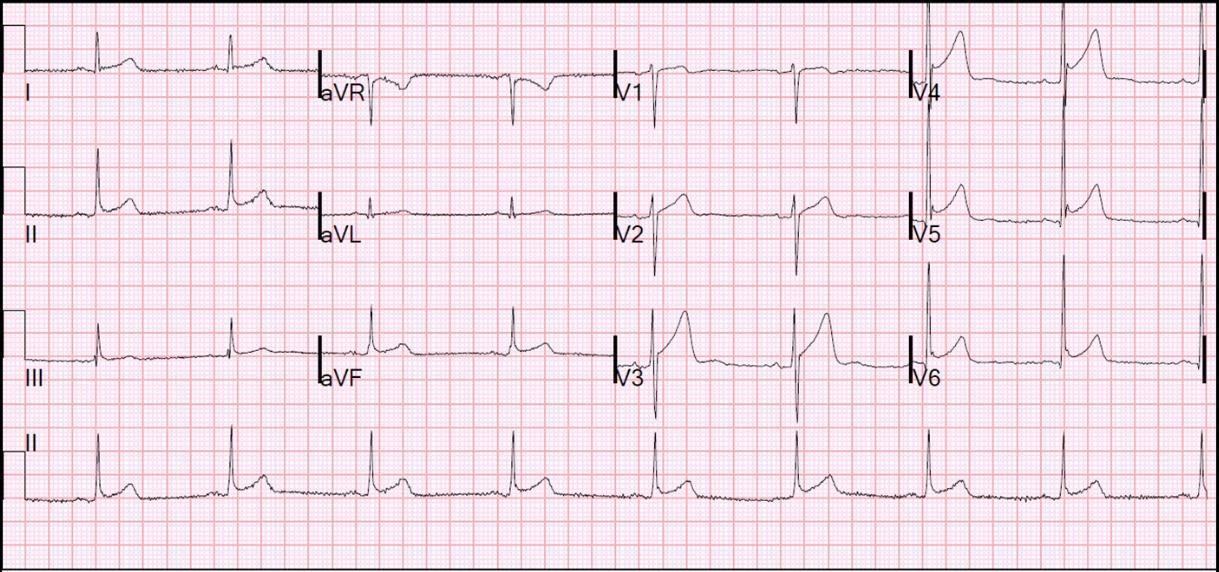
Đầu tiên:
- ST chênh xuống mà không có ST đối xứng ở AVL. Điều này là do trục ST lệch trái, không xuống hoặc sang phải. do đó ST ở D III luôn nhỏ hơn hoặc bằng ở D II.
- St chênh ở chuyển đạo trước và bên; ST cũng chênh ở chuyển đạo dưới là tương đối hiếm ở bệnh nhân tái cực sớm
- trong ECG này, cũng hình thành sóng J ở V4-V6. 4. ST chênh tối đa là 1 mm ở chuyển đạo dưới
Thứ hai: