Phân tích CT II
Bệnh nhân nam 44 tuổi vào viện vì xe tải đâm khi đang đi xe đạp. Lúc vào GSC 5 điểm. CT có lúc vào (Fig. 49.1A–C).
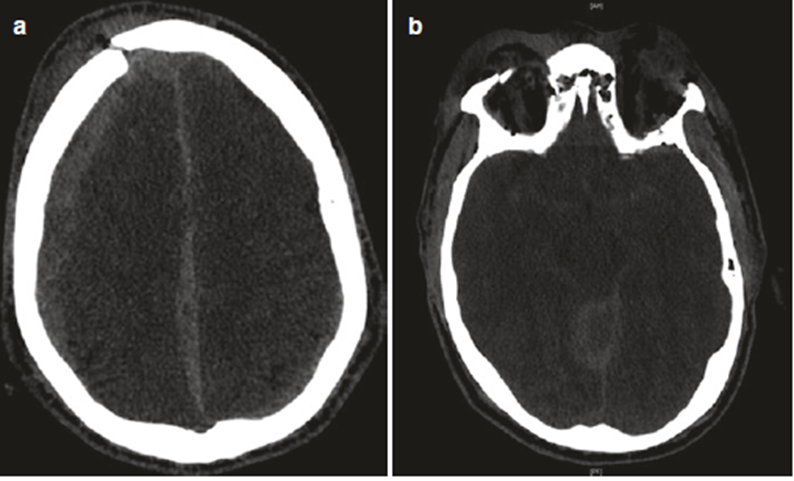 Fig. 49.1 CT sọ của bệnh nhân sau tai nạn
Fig. 49.1 CT sọ của bệnh nhân sau tai nạn 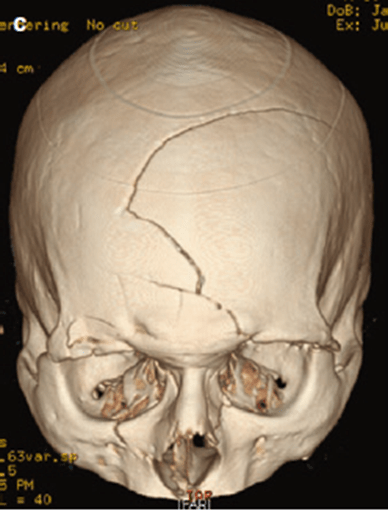 Fig. 49.1 (continued)
Fig. 49.1 (continued)Câu hỏi
1. Định nghĩa thang điểm Glasow.
2. Bạn phân độ tổn thương não như nào?
3. Các dạng chấn thương sọ não thường gặp?
4. Bất thường nào thấy trong phim trên?
5. Điều trị thường quy ở bệnh nhân chấn thương sọ não cấp?
6. Mô tả vài lưu ý quan trọng trong gây mê bệnh nhân chấn thương sọ não cấp
Trả lời
1. Teasdale và Jennett [3] lần đầu tiên đưa ra thang điểm Glasgow Coma Scale (GCS) năm 1974 như 1 công cụ thần kinh để đánh giá mức độ ý thức sau chấn thương sọ não. Thang điểm hiện được áp dụng rộng rãi bởi các bác sĩ trên toàn thế giới 1 cách tin cậy và khách quan để ghi nhận trạng thái ý thức của 1 người tại thời điểm đánh giá và sau đó. Thang điểm dao động từ mức tối thiểu là 3 (không phải 0) tới tối đa là 15 điểm. như mô tả trong Fig. 49.2, GCS gồm 3 phần: đáp ứng mắt, vận động và lời nói
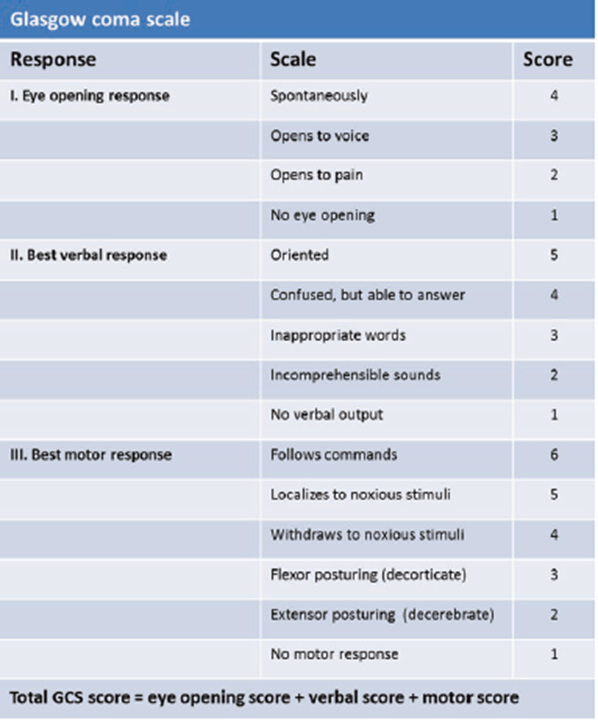 Fig. 49.2 Glasgow Coma Scale
Fig. 49.2 Glasgow Coma Scale2. Chấn thương sọ não (TBI) có thể phân độ nhẹ, vừa và nặng dựa theo thang điểm Glasgow. TBI ≥ 13 phân độ nhẹ, 9–12 mức độ vừa, ≤ 8 phân độ nặng [4]. Bệnh nhân ở trên phân độ chẩn thương sọ não nặng. phân loại khác hạn chế hơn so với thang điểm Glasgow. Phân độ do bộ quốc phòng và Cựu chiến binh US dựa trên 3 tiêu chí: GSC sau hồi sức, thời gian mất trí nhớ sau ctsn (PTA) và tình trạng mất ý thức (LOC) [5]. Những tổn thương trên phim như phù nề, tổn thương khu trú hoặc lan tỏa cũng nên cân nhắc trong đánh giá mức độ chấn thương sọ não
3. 1 số dạng thường gặp của chấn thương sọ não gồm tụ máu ngoài màng cứng, tụ máu dưới màng cứng, xuất huyết dưới nhện, xuất huyết nhu mô não, đụng dập, xuất huyết não thất và tổn thương sợi trục lan tỏa. tụ máu ngoài màng cứng là chảy máu từ động mạch dẫn tới máu tụ giữa sọ và màng cứng. nó có thể gây xuất hiện khoảng tỉnh ở bệnh nhân mất bù cấp. Thường là cấp cứu phải mở sọ để lấy máu tụ. tụ máu dưới màng cứng thứ phát do chảy máu từ đứt cầu nối tĩnh mạch dẫn tới máu tụ giữa màng cứng và khoang dưới nhện của màng não. ở người cao tuổi, tụ máu dưới màng cứng có thể xảy ra sau chấn thương nhẹ với triệu chứng khởi phát như đau đầu, co giật và dấu hiệu thần kinh khu trú. Xuất huyết dưới nhện là máu chảy vào khoang giữa màng nhện và màng mềm. chấn thương là nguyên nhân thường gặp nhất gây xuất huyết dưới nhện. xuất huyết ở nhu mô hoặc trong não do chảy máu từ bản thân mô não. Đụng dập nhỏ gây xuất huyết ít ở phía trước ổ mắt và vỏ thái dương. Xuất huyết trong não thất chảy từ trong não thất của não. Thường do xuất huyết trong nhu mô. Dẫn lưu não thất ra ngoài thường áp dụng với chảy máu não thất. tổn thương sợi trục lan tỏa (DAI) khi tổn thương rộng vùng chất trắng của não thứ phát do lực kéo lớn. Đây là dạng tàn khốc nhất vì có thể dẫn tới tình trạng thực vật
4. CT (Fig. 49.3A–C) có hình ảnh thường gặp với ctsn sau tai nạn xe cơ giới. Figure 49.3A có tụ máu dưới màng cứng (mũi tên xanh) ở đường giữa và 2 bên (phải lớn hơn trái), vỡ xương sợ (vòng tròn đỏ) và phù nề mô mềm ở bên phải (mũi tên vàng). Figure 49.3B có xuất huyết dưới nhện ở bể dịch nền – basal cisterns (rìa xanh). Figure 49.3C cho thấy 1 vết nứt xương sọ chạy xiên qua 2 xương trán (mũi tên xanh) và gãy 2 bên xương mũi và vách mũi (vòng trong xanh lá cây)
5. Hướng dẫn xử trí chấn thương sọ não nặng thì có nhiều[6, 7]. Xử trí cấp gồm đảm bảo huyết động, đường thở, tránh tăng áp lực nội sọ bằng thuốc và phẫu thuật như truyền mannitol/Na ưu trương, tăng thông khí và đặt
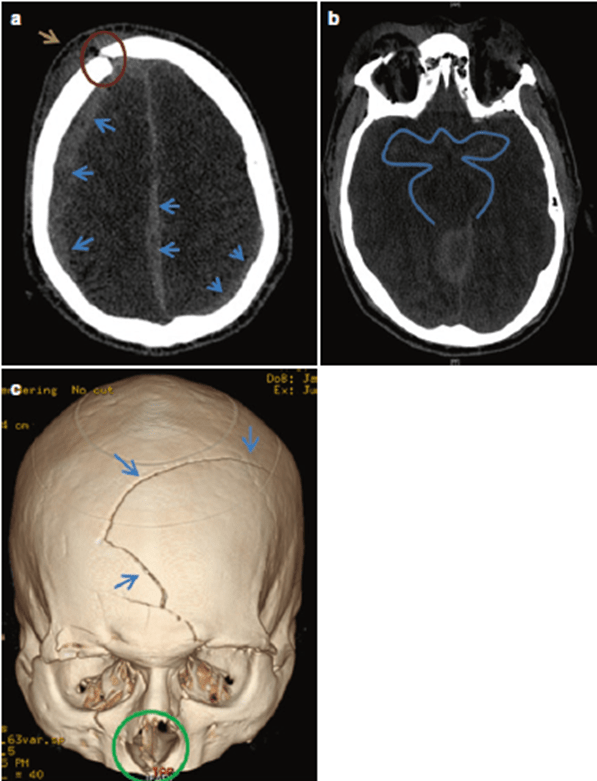 Fig. 49.3 CT findings illustrating the subdural hematomas (blue arrows in A), subarachnoid hem- orrhage (blue margins in B), scalp swelling (yellow arrow in A), and fractures (red circle in A and green circle in C)
Fig. 49.3 CT findings illustrating the subdural hematomas (blue arrows in A), subarachnoid hem- orrhage (blue margins in B), scalp swelling (yellow arrow in A), and fractures (red circle in A and green circle in C)Dẫn lưu não thất và/hoặc mở sọ cấp cứu, xác định nhanah và xử trí các tổn thương khác và theo dõi đa phương thức. tiếp cận ban đầu với bệnh nhân chấn thương bao gồm đánh giá nhanh đường thở, nhịp thở, tuần hoàn, tình trạng thần kinh (GCS), và tổn thương phối hợp. Dấu hiệu và triệu chứng của chấn thương sọ não nặng và tăng áp lực nội sọ
(như giảm điểm GSC, rối loạn chức năng đồng tử, tam chứng Cushing) cho thấy cần mổ cấp cứu. đảm bảo đường thở trong những trường hợp như tổn thương cột sống cổ, tổn thương thanh quản và dạ dày căng có thể khó khăn
6. 1 số yếu tố chính trong xử trí gây mê trước mổ ở bệnh nhân chấn thương sọ não nặng cấp gồm:
(a) Xử trí hạ huyết áp trước tiên, sau đó đến áp lực nội sọ (ICP). Tưới máu não bị ảnh hưởng bởi hạ huyết áp nhiều hơn là tăng ICP
(b) Áp lực nội sọ (ICP) và áp lực tưới máu não (CPP): xử trí nếu ICP >20 mmHg nhưng tránh dự phòng bằng tăng thông khí. Xác định MAP tối ưu theo ICP để duy trì CPP và lưu lượng máu não bình thường: CPP = MAP − ICP or CPP = MAP − CVP (lấy cao hơn ICP or CVP). tránh CPP <50 mmHg or >70 mmHg.
(c) Tránh tụt huyết áp: tránh SBP <90 mmHg.
(d) Tránh thiếu oxy: tránh PaO2 <60 mmHg or O2 SaO2 <90%.
(e) Duy trì đẳng dịch. Tránh sử dụng dịch nhược trương như lactated ringer, nước cất hoặc glucose truyền tĩnh mạch. Chúng có thể làm tăng ICP do tăng phù não. Lựa chọn dịch truyền đầu tiên với bệnh nhân chấn thương sọ não là NS và plasmalyte.
(f) Mục tiêu tránh tổn thương thứ phát do thiếu oxy, tăng C02, tụt huyết áp, tăng ICP và rối loạn chuyển hóa
References
1. Maas AI, Stocchetti N, Bullock R. Moderate and severe traumatic brain injury in adults. Lancet Neurol. 2008;7(8):728–41.
2. Centers for Disease Control and Prevention, National Center for Health Statistics. Mortality in the United States, 2014. NCHS Data Brief No 229; December 2015.
3. Teasdale G, Jennett B. Assessment of coma and impaired consciousness. A practical scale. Lancet. 1974;2(7872):81–4.
4. Parikh S, Koch M, Narayan RK. Traumatic brain injury. Int Anesthesiol Clin. 2007;45(3):119–35.
5. Department of Defense and Department of Veterans Affairs. Traumatic brain injury task force. 2008. www.cdc.gov/nchs/data/icd9/Sep08TBI.pdf.
6. Brain Trauma Foundation, American Association of Neurological Surgeons AANS, Congress of Neurological Surgeons CNS, AANS, CNS Joint Section on Neurotrauma and Critical Care. Guidelines for the management of severe traumatic brain injury. J Neurotrauma. 2007;24(1):S1–S106.