Hình dạng sóng doppler động, tĩnh mạch
PHẦN 1: ĐỘNG-TĨNH MẠCH CHI TRÊN VÀ CHI DƯỚI
Tuyên bố đồng thuận của chuyên gia này về việc diễn giải các dạng sóng Doppler phổ động mạch và tĩnh mạch ngoại vi được Hội Y học mạch máu (SVM) và Hội Siêu âm mạch máu (SVU) cùng nhau ủy quyền. Tuyên bố đồng thuận đề xuất một danh pháp (nomenclature) chuẩn hóa cho dạng sóng Doppler phổ động mạch và tĩnh mạch bằng cách sử dụng một khuôn khổ các mô tả chính và các thuật ngữ hiệu chỉnh bổ sung.
Các mô tả chính và thuật ngữ hiệu chỉnh bổ sung này được trình bày cùng với các dạng sóng Doppler điển hình và các bảng danh pháp cung cấp bối cảnh bằng cách liệt kê các thuật ngữ thay thế trước đây để thay thế bằng các mô tả chính mới và thuật ngữ hiệu chỉnh bổ sung. Cuối cùng, tài liệu này đánh giá các thay đổi dạng sóng Doppler với thay đổi sinh lý và tình trạng bệnh lý, cung cấp các kỹ thuật tối ưu hóa để thu thập và hiển thị dạng sóng, và cung cấp hướng dẫn thực hành để kết hợp danh pháp được đề xuất vào báo cáo diễn giải cuối cùng.
Giới thiệu:

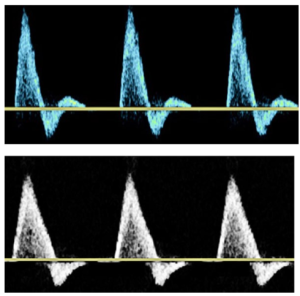
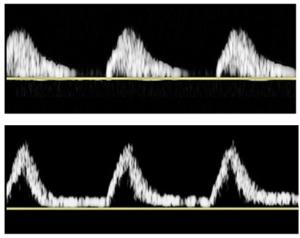
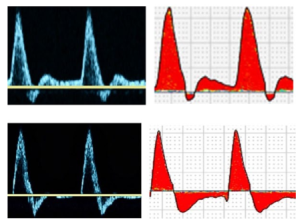
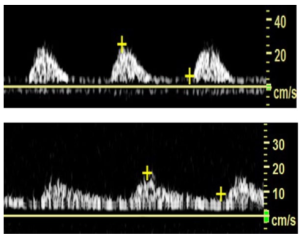
Hình 1. A: sóng ba pha. B: sóng hai pha. C: sóng một pha
Dạng sóng ba pha (triphasic waveform) được nhận dạng bằng âm thanh (audibly) và hiển thị dưới dạng ba thành phần riêng biệt của chu kỳ tim: (1) tâm thu; (2) đảo ngược dòng chảy đầu tâm trương; và (3) một sóng phản xạ dòng chảy nhỏ về phía trước ở cuối tâm trương (Hình 1A). Thành phần cuối tâm trương không có trong dạng sóng hai pha (biphasic), chỉ biểu hiện đường đi lên của tâm thu (systolic upstroke) và đảo ngược dòng chảy đầu tâm trương là các thành phần tim có thể nghe thấy và hiển thị (Hình 1B). Mô tả nguồn gốc của dạng sóng một pha (monophasic) bao gồm sóng không vượt qua đường cơ sở và được gọi là ‘một hướng duy nhất-unidirectional’. Sau những tiến bộ về công nghệ Doppler, thuật ngữ một pha được sử dụng để mô tả dạng sóng mà không giữ lại sự đảo ngược dòng chảy đầu tâm trương hoặc thiếu sóng phản xạ vào cuối tâm trương. Trong các ấn phẩm ban đầu, dạng sóng một pha chỉ thể hiện một thành phần có thể nghe được hoặc hiển thị dạng sóng có khả năng do tắc nghẽn động mạch gây ra (Hình 1C).
Bản chất và ảnh hưởng của vấn đề (Nature and impact of the problem)
Thuật ngữ ba pha (triphasic), mô tả ba pha bao gồm đảo ngược dòng chảy tâm trương, là thuật ngữ được sử dụng phổ biến và nhất quán nhất để mô tả dòng chảy động mạch bình thường; tuy nhiên, ba pha cũng được sử dụng để mô tả dạng sóng có trở kháng cao (high-resistive waveforms) với hai pha và dạng sóng có trở kháng thấp với dòng chảy liên tục về phía trước trong suốt thời kỳ tâm trương. Các dạng sóng này cũng được mô tả là đa pha (multiphasic).
Hai pha (Biphasic) đã được sử dụng để mô tả cả các kiểu dòng chảy động mạch bình thường và bất thường. Tương tự như ba pha, dạng sóng hai pha đã được mô tả là có trở kháng cao với sự đảo ngược dòng chảy tâm trương (diastolic flow reversal) và có trở kháng thấp với dòng chảy liên tục về phía trước trong suốt thời kỳ tâm trương.
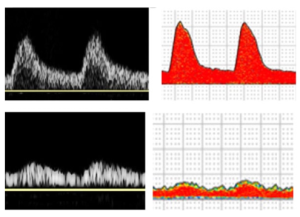
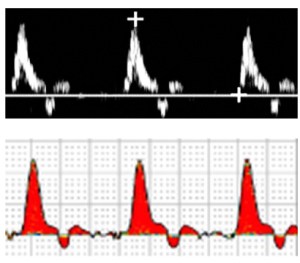
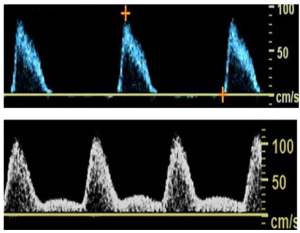
Một pha (Monophasic) thường được sử dụng nhất để mô tả các dạng sóng bất thường với một pha được thấy ở sau vị trí tắc nghẽn động mạch có ý nghĩa về mặt huyết động, nhưng cũng đã được sử dụng để mô tả dòng chảy bất thường ở trước vị trí tắc nghẽn đáng kể và từ chi trên và chi dưới bình thường sau khi gắng sức và kết hợp với các tình trạng sung huyết (hyperemic) hoặc thuốc (Hình 4).
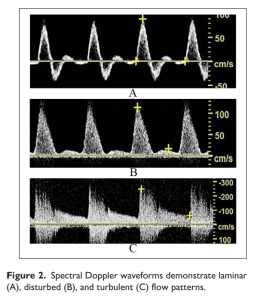
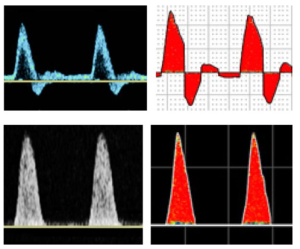
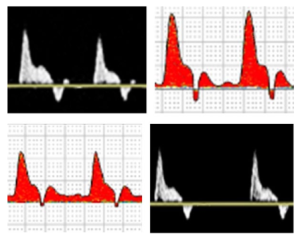
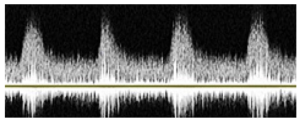
Hình 2: Các dạng sóng trên Doppler phổ cho thấy các kiểu dòng chảy: A-dòng chảy tầng (laminar). B-dòng chảy rối (disturbed). C-dòng chảy hỗn loạn (turbulent).
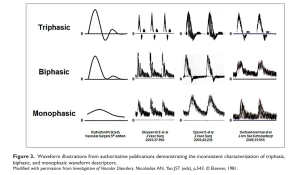
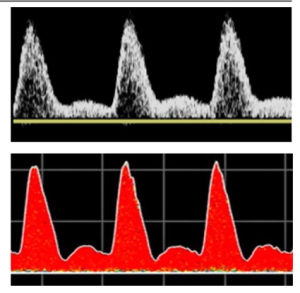
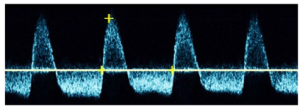
Hình 3. Triphasic: sóng ba pha. Biphasic: sóng hai pha. Monophasic: sóng một pha.
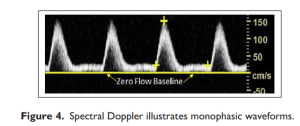
Hình 4. Doppler phổ cho thấy dạng sóng một pha.
BẢNG 2: CÁC MÔ TẢ CHÍNH VỀ DANH PHÁP DẠNG SÓNG ĐỘNG MẠCH (ARTERIAL WAVEFORM NOMENCLATURE MAJOR DESCRIPTORS).
Bảng 2A: Hướng dòng chảy thuận chiều (Antegrade)
Thuật ngữ thay thế trước đây: forward flow (dòng chảy về phía trước)
Máu chảy theo hướng bình thường đến động mạch đang được đánh giá.
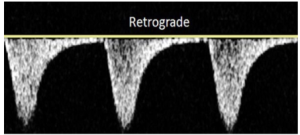
Bảng 2B: Hướng dòng chảy ngược chiều (Retrograde)
Thuật ngữ thay thế trước đây: reverse flow (dòng chảy ngược)
Máu chảy ngược với hướng bình thường của động mạch đang được đánh giá.
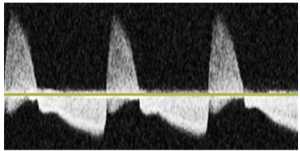
Bảng 2C: Dòng chảy hai chiều (Bidirectional)
Thuật ngữ thay thế trước đây: to-fro (đến-đi)
Dòng máu đi vào và rời khỏi một khoang chứa (contained space) thông qua cùng một lỗ.
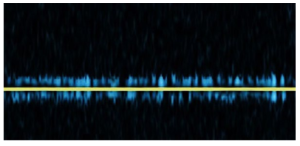
Bảng 2D: Không có dòng chày (Absent)
Không phát hiện được dòng máu khi không có tín hiệu phổ Doppler.
Bảng 2E: Dạng sóng đa pha (Multiphasic)
Các thuật ngữ thay thế trước đây: triphasic (ba pha); biphasic (hai pha)
Dạng sóng vượt qua đường cơ sở (zero-flow baseline) chứa cả thành phần vận tốc thuận chiều và ngược chiều.
Bảng 2F: Dạng sóng một pha (Monophasic)
Dạng sóng không vượt qua đường cơ sở trong bất kỳ phần nào của chu kỳ tim; máu chảy theo một hướng duy nhất.
Lưu ý: nếu dạng sóng không vượt qua đường cơ sở thì nó được coi là một pha.
Bảng 2G: Dạng sóng có trở kháng cao (High resistive)
Các đặc điểm chính: đường đi lên nhọn (sharp upstroke) và đường xuống nhanh (brisk downstroke), có hoặc không có sự đảo ngược dòng chảy tâm trương.
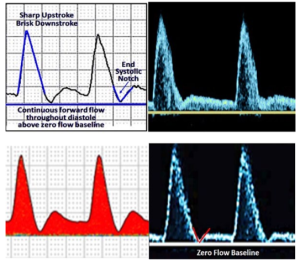
Bảng 2H: Trở kháng trung bình (Intermediate resistive)
Các đặc điểm chính: đường lên nhọn (sharp upstroke) và đường xuống nhanh (brisk downstroke), sự hiện diện rõ ràng của một khuyết (notch) cuối tâm thu và dòng chảy liên tục về phía trước (dòng chảy thuận chiều) trong suốt thời kỳ tâm trương nằm trên đường cơ sở. Ngược lại với trở kháng thấp, dạng sóng trở kháng trung bình có sự giảm tốc nhanh ở cuối tâm thu theo sau là tăng tốc tâm trương với dòng chảy liên tục về phía trước.
Kiểu dạng sóng cho thấy sự giãn mạch và có thể là kết quả của việc gắng sức (tập thể dục), nhiệt độ tăng, thuốc giãn mạch hoặc tắc nghẽn động mạch nặng ở sau vị trí đặt cửa sổ Doppler.
Bảng 2J: Trở kháng thấp (Low resistive)
Các đặc điểm chính: một đường đi xuống kéo dài vào cuối kỳ tâm thu và dòng chảy liên tục về phía trước trong suốt kỳ tâm trương.
Lưu ý: đặc điểm chính: độ dốc xuống tâm trương kéo dài với sự hiện diện của dòng chảy toàn tâm trương. Ngược lại với trở kháng trung bình, dạng sóng có trở kháng thấp chứa dòng chảy đi về phía trước tâm trương liên tục và kéo dài mà không có khuyết cuối tâm thu (end-systolic notch).
BẢNG 3: THUẬT NGỮ HIỆU CHỈNH DẠNG SÓNG ĐỘNG MẠCH (ARTERIAL WAVEFORM MODIFIER TERMS)
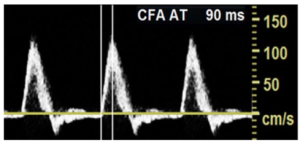
Bảng 3A: Dạng sóng với đường đi lên nhanh (Rapid upstroke)
Độ dốc (slope) gần như thẳng đứng hoặc độ dốc dựng đứng (steep) tăng lên đến đỉnh tâm thu. AT (acceleration time-thời gian gia tốc) < 140 ms đã được sử dụng cho CFA (common femoral artery-động mạch đùi chung) (đo từ đầu tâm thu đến giữa tâm thu).
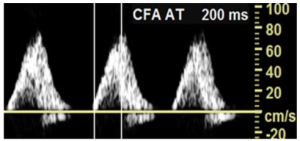
Bảng 3B: Dạng sóng với đường đi lên kéo dài (Prolonged upstroke)
Các thuật ngữ thay thế trước đây: tardus; chậm (delayed); damped (giảm dần)
Độ dốc bất thường với đi lên từ từ đến đỉnh tâm thu. AT > 140 ms đã được sử dụng cho động mạch đùi chung của chi dưới. (AT: Acceleration Time: thời gian gia tốc)
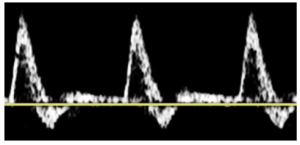
Bảng 3C: Dạng sóng với đỉnh nhọn (Sharp peak)
Đỉnh sóng nhọn, đơn độc và xác định rõ, thường với vận tốc tối đa, nằm trong phạm vi động mạch đang được khảo sát.
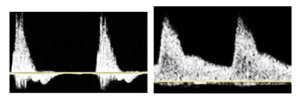
Bảng 3D: Dạng sóng với mở rộng phổ (Spectral broadening)
Các thuật ngữ thay thế trước đây: không có dạng tầng (nonlaminar); hỗn loạn (turbulent, disordered, chaotic).
Mở rộng dải vận tốc trong dạng sóng phổ; ‘lấp đầy-filling in’ ‘cửa sổ-window’ trong suốt (clear) bên dưới đỉnh tâm thu.
Lưu ý: sự mở rộng phổ thường thấy trong dòng chảy hỗn loạn nhưng cũng có thể thấy khi không có dòng chảy hỗn loạn.
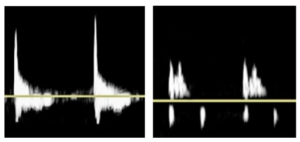
Bảng 3E: Dòng chảy ngắt quãng (Staccato)
Dạng sóng kiểu trở kháng rất cao với một ‘đỉnh-spike’ ngắn về tăng tốc và giảm tốc độ theo sau là một tín hiệu tâm trương ngắn và biên độ thấp (low-amplitude) phản ánh dòng chảy thuận chiều thấp.
Bảng 3F: Dạng sóng giảm dần (Dampened)
Các thuật ngữ thay thế trước đây: parvus-tardus; attenuated; blunted
Kết hợp dấu hiệu một đường đi lên bất thường (chậm-delayed) và đỉnh (mở rộng-broad), thường có vận tốc giảm.
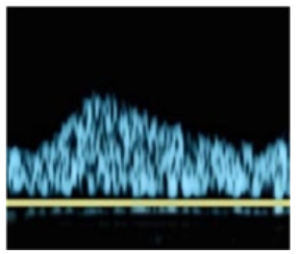
Bảng 3G: Dạng sóng đảo ngược dòng chảy (Flow reversal)
Các thuật ngữ thay thế trước đây: tiền cướp máu (pre-steal); dòng chảy cạnh tranh (competitive flow); dao động (oscillating)
Dòng chảy thay đổi hướng, không phải là một phần của sự đảo ngược dòng chảy tâm trương bình thường, có thể là thoáng qua (theo vị trí) hoặc phù hợp với mỗi chu kỳ tim (tâm thu/tâm trương).
BẢNG 4: CÁC MÔ TẢ CHÍNH VỀ DANH PHÁP DẠNG SÓNG TĨNH MẠCH (VENOUS WAVEFORM NOMENCLATURE MAJOR DESCRIPTORS).
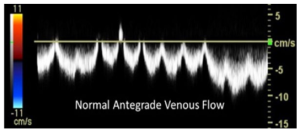
Bảng 4A: Hướng dòng chảy thuận chiều (Antegrade)
Thuật ngữ thay thế trước đây: trung tâm (central) hoặc về phía trước (forward)
Dòng máu chảy theo hướng bình thường đến tĩnh mạch đang được đánh giá.
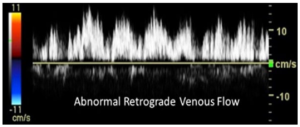
Bảng 4B: Hướng dòng chảy ngược chiều (Retrograde)
Các thuật ngữ thay thế trước đây: ngoại vi (peripheral) hoặc đảo ngược (reverse)
Dòng máu chảy ngược với hướng bình thường của tĩnh mạch đang được đánh giá.

Bảng 4C: Không có dòng chảy (Absent)
Không phát hiện được dòng chảy với không có tín hiệu phổ Doppler.
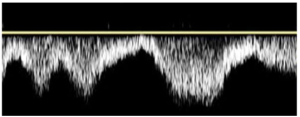
Bảng 4D: Kiểu dòng chảy theo nhịp thở (Respirophasic)
Thuật ngữ thay thế trước đây: respiratory phasicity
Tăng và giảm theo chu kỳ của vận tốc dòng chảy, tương quan với các thì hô hấp.

Bảng 4E: Kiểu dòng chảy giảm (Decreased)
Các thuật ngữ thay thế trước đây: dampened; blunted
Dòng chảy theo nhịp thở (Respirophasic flow) giảm nếu nó biểu hiện ít biến đổi hơn với chu kỳ hô hấp so với bình thường đối với đoạn mạch máu đang được quan sát hoặc so với đoạn mạch máu nằm ở phía đối diện.
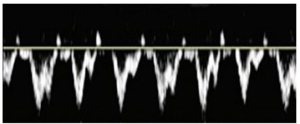
Bảng 4F: Kiểu dòng chảy theo nhịp đập (Pulsatile)
Thuật ngữ thay thế trước đây: cardiophasic
Tăng và giảm theo chu kỳ, tương quan nghịch với chu kỳ tim.

Bảng 4G: Kiểu dòng chảy liên tục (Continuous)
Đặc trưng bởi không có sự ảnh hưởng của hô hấp hoặc nhịp tim đến sự thay đổi vận tốc dòng chảy, dẫn đến tín hiệu Doppler ổn định (steady) và nhất quán (consistent) với sự thay đổi rất ít hoặc không có trong dòng chảy.
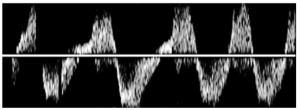
Bảng 4H: Dòng chảy kiểu chảy ngược (tương tự trong hở van tim) (Regurgitant)
Tương tự như dòng chảy theo nhịp đập (pulsatile flow), có dòng chảy tăng và giảm theo chu kỳ và thay đổi theo chu kỳ tim; tuy nhiên, dòng chảy có biên độ (amplitude) tương tự theo hướng thuận chiều và ngược chiều – thường thấy ở tình trạng hở van ba lá nặng (severe tricuspid regurgitation).
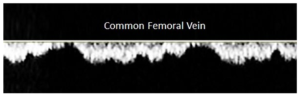
Bảng 4I: Kiểu dòng chảy tự phát (Spontaneous)
Dòng chảy được coi là tự phát khi máu di chuyển chủ động trong tĩnh mạch mà không cần bất kỳ nghiệm pháp bên ngoài (external maneuvers) nào như nghiệm pháp Valsalva hoặc co cơ (muscle contraction) hoặc đè ép (compression) ở đoạn xa của tĩnh mạch đang được đánh giá.
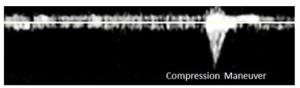
Bảng 4J: Kiểu dòng chảy không tự phát (Nonspontaneous)
Dòng chảy không được thấy chủ động trong tĩnh mạch và chỉ được ghi nhận bằng các biện pháp như Valsalva hoặc co cơ hoặc đè ép ở đoạn xa của tĩnh mạch đang được đánh giá.
BẢNG 5: CÁC THUẬT NGỮ HIỆU CHỈNH DẠNG SÓNG TĨNH MẠCH (VENOUS WAVEFORM MODIFIER TERMS).
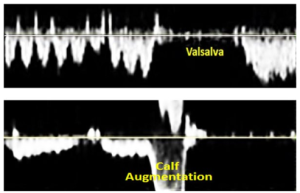
Bảng 5A: Kiểu dòng chảy tăng lưu lượng (Augmentation)
Thay đổi vận tốc dòng chảy tĩnh mạch để đáp ứng với các nghiệm pháp vật lý (physical maneuvers): áp lực đoạn gần tăng làm giảm hoặc dừng dòng chảy với vận tốc tăng khi thả ra (release) (ở phía trên); đè ép cơ đoạn xa làm tăng lưu lượng dòng chảy với vận tốc thấp hoặc không có khi thả ra (ở phía dưới).
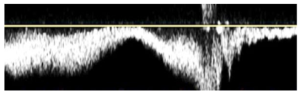
Bảng 5B: Kiểu dòng chảy với việc tăng lưu lượng bình thường (Normal augmented)
Tăng tức thời riêng biệt trong vận tốc dòng chảy ngược chiều của tĩnh mạch để đáp ứng với co cơ đoạn xa hoặc nghiệm pháp đè ép.

Bảng 5C: Kiểu dòng chảy với việc tăng lưu lượng bị giảm (Reduced augmented)
Các thuật ngữ thay thế trước đây: decreased; blunted; dampened
Mất vận tốc dòng chảy tĩnh mạch tăng (việc tăng lưu lượng bị giảm xuống-dampened augmentation) để đáp ứng với co cơ đoạn xa hoặc nghiệm pháp đè ép thích hợp so với chi đối diện.
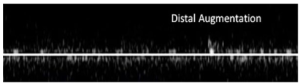
Bảng 5D: Kiểu dòng chảy không có tăng lưu lượng máu (Absent augmented)
Không tăng lưu lượng máu trong tĩnh mạch/dòng chảy trở về khi đáp ứng với co cơ đoạn xa hoặc nghiệm pháp đè ép.
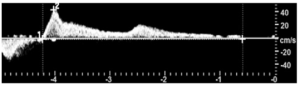
Bảng 5E: Dòng chảy trào ngược (Reflux)
Dòng chảy ngược dai dẳng (Persistent retrograde flow) vượt quá thời gian đóng van tĩnh mạch bình thường, thường được ghi nhận khi giải phóng áp lực ở đoạn xa. Cũng được ghi nhận khi đáp ứng với nghiệm pháp Valsalva.
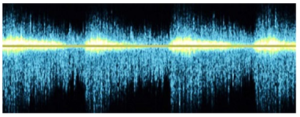
Bảng 5F: Kiểu dòng chảy thông nối (Fistula flow)
Các thuật ngữ thay thế trước đây: arterialized; fistulous
Dòng chảy tĩnh mạch với thông nối động-tĩnh mạch (arteriovenous fistula) trở thành dòng chảy theo nhịp đập (pulsatile) do thông nối trực tiếp với động mạch; các đỉnh nhọn thường xuất hiện dưới dạng xung với sự mở rộng phổ (spectral broadening).
- TUẦN HOÀN ĐỘNG MẠCH NGOẠI VI (PERIPHERAL ARTERIAL CIRCULATION):
1.1. Dạng sóng động mạch ngoại vi bình thường (Normal peripheral arterial waveforms):
+ Tuần hoàn động mạch ngoại vi cung cấp cho các mô cơ của chi trên và dưới. Các dạng sóng Doppler động mạch có thể hiển thị cả sóng thuận chiều (antegrade) và sóng ngược chiều (retrograde) và chịu tác động của sự suy giảm (attenuation) và khuếch đại (amplification) dọc theo cây mạch máu. Sự phản xạ (Reflection) của sóng xung (pulse wave) cũng có thể xảy ra tại một số vị trí bao gồm chỗ chia đôi của động mạch chủ (aortic bifurcation) và các nhánh động mạch chủ. Thành phần tâm thu của dạng sóng động mạch được tạo ra bởi sự co bóp của thất trái cung cấp một lượng máu ra khỏi động mạch chủ lên, dẫn đến sự gia tăng nhanh chóng về thể tích và vận tốc.
+ Sự hiển thị phổ (spectral display) mô tả một đường đi lên nhọn (sharp upstroke) hoặc tăng tốc (acceleration) trong hồ sơ vận tốc dạng sóng động mạch từ mạch máu bình thường. Khi không có bệnh lý, thành phần tâm trương trong dạng sóng động mạch phản ánh sự co mạch (vasoconstriction) biểu hiện cho các giường cơ đang nghỉ ngơi (resting muscular beds). Các dạng sóng bình thường trong nền có trở kháng cao sẽ hiển thị sóng ngược chiều (phản xạ) ở đầu tâm trương. Một thành phần sóng thuận chiều nhỏ có thể hiện diện ở giữa đến cuối tâm trương do sóng thuận chiều được tạo ra bởi các động mạch lớn và trung bình mềm dẻo ở đoạn gần (Bảng 6).
+ Các tình trạng tạo ra lưu lượng dòng chảy tăng đến các cơ của chi, chẳng hạn như gắng sức, nhiệt độ của chi tăng và/hoặc rò động mạch tĩnh mạch, bù trừ một phần bằng cách giãn các tiểu động mạch (arterioles) trong nền cơ, cho phép lưu lượng dòng chảy về phía trước trong suốt thời kỳ tâm trương. Mặc dù dạng sóng Doppler thường biểu thị băng thông phổ hẹp (narrow spectral bandwidth), nhưng có thể thấy một số gia tăng nhẹ trong độ mở rộng của phổ (spectral broadening) tùy thuộc vào đường kính của đoạn động mạch và kích thước của thanh thước đo (sample volume) trên Doppler (Bảng 6).
+ Ở trạng thái nghỉ ngơi, dạng sóng bình thường của tất cả các động mạch ngoại vi là đa pha với gia tốc tâm thu nhanh, đỉnh tâm thu nhọn, dòng chảy tâm trương ngược chiều và dòng chảy về phía trước cuối tâm trương thấp hoặc không có.
BẢNG 6: TÌNH TRẠNG SINH LÝ CỦA DẠNG SÓNG ĐỘNG MẠCH NGOẠI VI BÌNH THƯỜNG (PHYSIOLOGIC STATE OF NORMAL PERIPHERAL ARTERIAL WAVEFORMS).
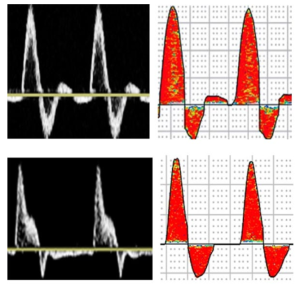
Bảng 6A: Động mạch có dòng chảy vào bình thường lúc nghỉ ngơi (Normal resting inflow arteries)
Chi dưới: động mạch chậu chung, chậu ngoài và chậu trong
Chi trên: động mạch thân cánh tay đầu và dưới đòn
Băng thông phổ Doppler PW là hẹp trong suốt chu kỳ tim, phù hợp với dòng chảy tầng (laminar flow).
Có thể thấy sự mở rộng của phổ tăng nhẹ ở động mạch chậu trong do kích thước của sample volume trên Doppler và đường kính mạch máu nhỏ hơn so với động mạch chậu chung và ngoài.
Các thuật ngữ băng thông phổ và độ mở rộng phổ không áp dụng cho dạng sóng Doppler liên tục CW.
Bảng 6B: Động mạch dòng chảy ra bình thường lúc nghỉ ngơi (Normal resting outflow arteries)
Chi dưới: động mạch đùi chung, động mạch đùi sâu, động mạch đùi nông và động mạch khoeo
Chi trên: động mạch nách và động mạch cánh tay
Ở động mạch đùi bình thường, PSV có thể giảm nhẹ so với PSV ở động mạch dòng chảy vào bình thường.
Bảng 6C: Động mạch dòng chảy thoát bình thường khi nghỉ ngơi (Normal resting run-off arteries)
Chi dưới: động mạch chày trước, động mạch chày sau, động mạch mác
Chi trên: động mạch quay, động mạch trụ
Băng thông phổ Doppler PW vẫn phù hợp với dòng chảy tầng, mặc dù có thể thấy sự gia tăng nhẹ về độ rộng phổ do kích thước của sample volume và đường kính mạch máu nhỏ. Không có sự khác biệt đáng kể nào được ghi nhận trong PSV giữa ba động mạch bắp chân hoặc hai động mạch cẳng tay.
Bảng 6D: Động mạch gan bàn chân, gan bàn tay và ngón tay chân bình thường khi nghỉ ngơi (Normal resting plantar, palmar, and digital arteries)
Kiểu dòng chảy vẫn là dòng chảy tầng, mặc dù có thể thấy sự gia tăng nhẹ trong băng thông phổ PW do kích thước của sample volume và đường kính nhỏ của động mạch gan bàn chân và ngón chân.
Những thay đổi về sức cản mạch máu liên quan đến gắng sức và nhiệt độ cơ thể tăng (Changes in vascular resistance associated with exercise and increased body temperature)
Bảng 6E: Dạng sóng động mạch ngoại vi bình thường sau khi gắng sức hoặc do nhiệt độ cơ thể tăng (Normal peripheral arterial waveforms following exercise or resulting from increased body temperature).
Nhu cầu lưu lượng dòng chảy tăng và sức cản mạch máu giảm liên quan đến việc tập luyện cơ, nhiệt độ cơ thể tăng hoặc tình trạng viêm khu trú dẫn đến dòng chảy liên tục hướng về phía trước. PSV (vận tốc đỉnh tâm thu) có thể tăng đáng kể (ví dụ: động mạch chậu ngoài) do gắng sức, thậm chí động mạch là bình thường.
DẠNG SÓNG ĐỘNG MẠCH NGOẠI VI BẤT THƯỜNG (ABNORMAL PERIPHERAL ARTERIAL WAVEFORMS)
Mức độ nặng của việc giảm đường kính lòng mạch được phản ánh trong một loạt các thay đổi về hình thái dạng sóng (Bảng 7). Giảm đường kính tối thiểu dẫn đến sự gián đoạn nhẹ đối với dòng chảy tầng (laminar flow) mà không làm tăng đáng kể vận tốc đỉnh tâm thu (PSV). Đáng chú ý nhất là dòng chảy ngược (reverse flow) đầu tâm trương vẫn được duy trì. Việc mất thành phần dòng chảy ngược và chuyển đổi từ kiểu dòng chảy đa pha sang một pha là rõ ràng khi mức độ hẹp đủ để gây ra sự chênh lệch áp lực-dòng chảy tại vị trí hẹp. Mức độ nặng của tổn thương động mạch được phản ánh trong sự gia tăng liên tục của vận tốc đỉnh tâm thu và cuối tâm trương đến một giá trị quan trọng phù hợp với tổn thương trước khi tắc nghẽn mạch máu.
Dạng sóng cũng cho thấy vị trí tắc nghẽn động mạch. Đường đi lên của tâm thu chậm (Delayed systolic upstroke) gợi ý bệnh lý có giới hạn dòng chảy trước vị trí ghi hình. Đoạn sau vị trí hẹp, tình trạng thiếu máu cục bộ ở nền mô sẽ dẫn đến giãn mạch và giảm sức cản mạch máu. Ngoài ra, có sự giảm áp lực đoạn sau vị trí hẹp do áp lực giảm qua vị trí hẹp. Sự giảm áp lực này, cùng với sức cản mạch máu thấp hơn, dẫn đến tăng lưu lượng dòng chảy tâm trương trong suốt chu kỳ tim đoạn sau vị trí hẹp. Đoạn trước vị trí tắc nghẽn hoặc hẹp nhiều, sức cản sẽ tăng lên. Sóng phản xạ hoặc bất kỳ lưu lượng dòng chảy tâm trương thuận chiều nào, nếu bình thường hiện diện, có thể giảm hoặc không có và các tổn thương giới hạn dòng chảy tuần tự và tuần hoàn bàng hệ có thể ảnh hưởng đến hình thái dạng sóng tại vị trí lấy mẫu Doppler nhất định.
BẢNG 7: TÌNH TRẠNG SINH LÝ BỆNH CỦA CÁC DẠNG SÓNG ĐỘNG MẠCH NGOẠI VI BẤT THƯỜNG (PATHOPHYSIOLOGIC STATE OF ABNORMAL PERIPHERAL ARTERIAL WAVEFORMS)
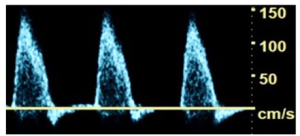
Bảng 7A: Động mạch ngoại vi: Hẹp đường kính < 50% (Peripheral artery: < 50% diameter stenosis)
PSV tăng nhẹ nhưng ít hơn gấp đôi so với đoạn bình thường ngay trước vị trí hẹp (tỷ lệ vận tốc < 2). Thông thường, có dạng sóng đa pha với đường đi lên nhanh (rapid upstroke) và không tăng đáng kể về vận tốc tâm trương. Sự mở rộng phổ là toàn tâm thu (pansystolic).
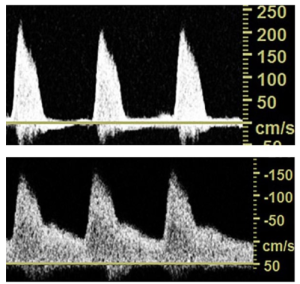
Bảng 7B: Động mạch ngoại vi: Hẹp đường kính 50–74% (Peripheral artery: 50–74% diameter stenosis)
Khi lòng động mạch bị hẹp đáng kể, sẽ có một gradient áp lực-lưu lượng tại vị trí hẹp. PSV tăng hơn 100% (tỷ lệ vận tốc > 2) so với đoạn bình thường ngay trước vị trí hẹp.
Thành phần dòng chảy ngược đầu tâm trương thường bị mất (có thể còn lại ở trạng thái vận tốc cao với sự hình thành mạch máu bàng hệ mở rộng) với dòng chảy hướng về phía trước liên tục, toàn tâm trương để đáp ứng với sức cản mạch máu giảm ở nền mô đoạn xa. Có sự mở rộng phổ.
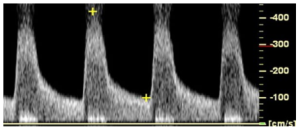
Bảng 7C: Động mạch ngoại vi: Hẹp đường kính > 75% (Peripheral artery: > 75% diameter stenosis)
Hẹp động mạch nặng dẫn đến tăng ít nhất gấp bốn lần PSV (tỷ lệ vận tốc > 4) so với đoạn bình thường ngay trước vị trí hẹp. Dạng sóng là một pha, vận tốc tâm trương có thể tăng lên và tiếng của phổ (spectral bruit) thường được ghi nhận kế cận với đường cơ sở.
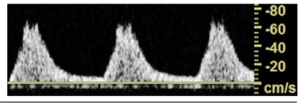
Bảng 7D: Động mạch ngoại vi – đoạn sau vị trí hẹp với giảm lưu lượng (Peripheral artery – distal to flow-reducing stenosis)
Dạng sóng là một pha với nét đi lên kéo dài và PSV giảm. Có hiện tượng mở rộng phổ.
Bảng 7E: Động mạch ngoại vi – đoạn sau vị trí tắc nghẽn (Peripheral artery – distal to occlusion). Dạng sóng bị giảm dần và một pha.
Bảng 7F: Động mạch ngoại vi – đoạn trước chỗ tắc nghẽn (Peripheral artery – proximal to occlusion)
Trong trường hợp không có hẹp giới hạn dòng chảy đoạn trước vị trí đặt thước Doppler, dạng sóng được đặc trưng bởi đường đi lên nhanh (rapid upstroke) và có thể có trở kháng cao hoặc trở kháng trung bình.
Bảng 7G: Giả phình động mạch (Pseudoaneurysm)
Dòng chảy theo hai chiều (đến-đi) qua cổ hoặc đường dẫn của giả phình động mạch. Dạng sóng có đường đi lên nhanh của tâm thu với sự giảm tốc đột ngột (exaggerated deceleration), và thành phần dòng chảy ngược kéo dài và đáng chú ý.
Bảng 7H: Rò động-tĩnh mạch (Arteriovenous fistula)
Dòng chảy từ động mạch áp lực cao vào tĩnh mạch áp lực thấp dẫn đến sự mở rộng phổ và tăng vận tốc tâm thu và tâm trương. Dòng chảy liên tục về phía trước được ghi nhận trong suốt chu kỳ tim.
- TUẦN HOÀN TĨNH MẠCH NGOẠI VI (PERIPHERAL VENOUS CIRCULATION)
DẠNG SÓNG TĨNH MẠCH NGOẠI VI BÌNH THƯỜNG (NORMAL PERIPHERAL VENOUS WAVEFORMS)
Dòng chảy tĩnh mạch bình thường ở các tĩnh mạch ngoại vi lớn hơn và tĩnh mạch ở gần trung tâm hơn được thăm khám trong phát đồ siêu âm duplex (duplex protocols) là tự phát (spontaneous) với các dạng sóng Doppler vận tốc thấp phản ánh các thay đổi độ chênh lệch áp lực (pressure gradient) do chức năng hô hấp và chu kỳ tim tạo ra. Vận tốc dòng chảy rất thấp ở các tĩnh mạch nhỏ hơn ở đoạn xa các chi và có thể không tạo ra các tín hiệu Doppler rõ ràng ở trạng thái nghỉ ngơi. Trong toàn bộ ngoại vi, vận tốc dòng chảy thay đổi theo nhịp thở do những thay đổi về áp lực trong lồng ngực và trong ổ bụng và được gọi một cách chính xác là dòng chảy theo hô hấp (respirophasic).
Các kiểu thay đổi theo nhịp thở trong vận tốc dòng chảy này có thể bị tạm ngưng (suspended), giảm mạnh (severely dampened) hoặc không có khi thở nông (shallow breathing) hoặc nín thở (breath holding). Các tĩnh mạch ngoại vi nằm xa tim nhất, chẳng hạn như tĩnh mạch bắp chân hoặc cẳng tay, biểu hiện ít tự phát và ít theo nhịp thở hơn so với các tĩnh mạch gần tim hơn. Sự làm đầy và co bóp của tim cũng kéo và đẩy dòng chảy tĩnh mạch, với ảnh hưởng này thường mạnh hơn ở các tĩnh mạch gần tim nhất được gọi là dòng chảy theo nhịp đập (pulsatile flow) (Bảng 8).
BẢNG 8: TRẠNG THÁI SINH LÝ CỦA DẠNG SÓNG TĨNH MẠCH NGOẠI VI BÌNH THƯỜNG (PHYSIOLOGIC STATE OF NORMAL PERIPHERAL VENOUS WAVEFORMS)
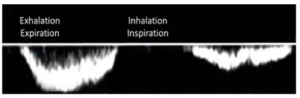
Bảng 8A: Tĩnh mạch ngoại vi (tĩnh mạch chậu đến bắp chân và tĩnh mạch cánh tay đến cẳng tay)
Chi dưới – dòng chảy bình thường theo hô hấp
Dòng chảy thuận chiều (Antegrade flow) giảm khi hít vào (inspiration) do áp lực trong ổ bụng cao hơn và tăng khi thở ra (expiration) do áp lực trong ổ bụng giảm.
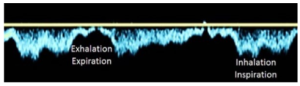
Bảng 8B: Tĩnh mạch ngoại vi (tĩnh mạch chậu đến bắp chân và tĩnh mạch cánh tay đến cẳng tay)
Chi trên – dòng chảy bình thường theo hô hấp
Dòng chảy thuận chiều (Antegrade flow) tăng khi hít vào do áp lực âm trong lồng ngực và giảm khi thở ra do áp lực tăng trong lồng ngực.
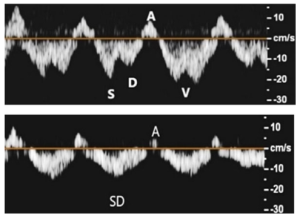
Bảng 8C: Các tĩnh mạch trung tâm (tĩnh mạch cảnh trong-internal jugular, dưới đòn-subclavian, nách-axillary, tĩnh mạch chủ dưới-IVC)
– Dòng chảy theo nhịp đập bình thường (Normal pulsatile):
+ Dạng sóng tĩnh mạch dưới đòn (Subclavian vein) cho thấy theo nhịp đập (pulsatility) do gần tim và sự truyền áp lực từ nhĩ phải.
+ Dòng chảy tĩnh mạch theo nhịp đập cho thấy dòng chảy thuận chiều (antegrade flow) với sóng S và sóng A trong thời kỳ đầu tâm thu và tâm trương. Khuyết chữ V trong thời kỳ cuối tâm thu và sóng A trong quá trình co bóp nhĩ phải.
+ Dòng chảy tĩnh mạch theo nhịp đập cho thấy dòng chảy thuận chiều gọi là phức hợp S-D trong tâm thu và đầu tâm trương, và dòng chảy ngược chiều có thể có với sóng A trong quá trình co bóp nhĩ phải.
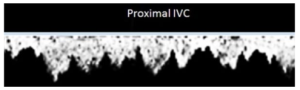
Bảng 8D: Tĩnh mạch chủ dưới đoạn gần – dạng sóng theo nhịp đập bình thường (Proximal IVC – normal pulsatile)
Dạng sóng theo nhịp đập của tĩnh mạch chủ dưới do ảnh hưởng của áp lực và chức năng nhĩ phải vì gần tim.
DẠNG SÓNG TĨNH MẠCH NGOẠI VI BẤT THƯỜNG (ABNORMAL PERIPHERAL VENOUS WAVEFORMS)
Đánh giá những thay đổi bất thường về hình thái dạng sóng bao gồm đánh giá hướng dòng chảy, đáp ứng với chức năng hô hấp và tim, và đáp ứng với các nghiệm pháp sinh lý. Những thay đổi do các tình trạng toàn thân, trung tâm sẽ được thấy ở cả hai bên. Tính đối xứng giữa dạng sóng bên trái và bên phải là một khía cạnh quan trọng của siêu âm duplex đòi hỏi phải so sánh các tín hiệu tự phát và đáp ứng với các nghiệm pháp vật lý.
Hướng dòng chảy thuận chiều bình thường trong hệ thống tĩnh mạch có thể trở nên ngược chiều khi có tình trạng van tim đóng không kín (valvular incompetence) hoặc tắc nghẽn (occlusion) ở một đoạn tĩnh mạch ở gần trung tâm hơn. Dòng chảy tĩnh mạch tự phát liên tục cũng gợi ý tình trạng tắc nghẽn ở trung tâm hơn (Bảng 9). Mặc dù việc sử dụng các nghiệm pháp tăng lưu lượng dòng chảy vẫn còn gây tranh cãi, những người tán thành vẫn cho rằng nó có thể hữu ích trong việc chẩn đoán bệnh lý tắc nghẽn tĩnh mạch ở gần trung tâm hơn và được thảo luận chi tiết hơn trong phần danh pháp.
Mặc dù có thể thấy ở một số bệnh lý nhất định (Bảng 9), dạng sóng theo nhịp đập thường không được quan sát thấy ở các tĩnh mạch ngoại vi chi dưới do nằm xa tim. Tuy nhiên, mất tính dao động theo nhịp đập này là bất thường ở tĩnh mạch chi trên gần trung tâm và tĩnh mạch ở bụng. Việc giải thích hình thái dạng sóng tĩnh mạch thường được thực hiện mà không cần báo cáo dữ liệu vận tốc đã hiệu chỉnh góc đúng (angle-corrected velocity), mặc dù việc đo vận tốc là điều cần thiết khi đánh giá lỗ rò hoặc hẹp tĩnh mạch.
BẢNG 9: TÌNH TRẠNG SINH LÝ BỆNH CỦA DẠNG SÓNG TĨNH MẠCH NGOẠI VI BẤT THƯỜNG (PATHOPHYSIOLOGIC STATE OF ABNORMAL PERIPHERAL VENOUS WAVEFORMS)
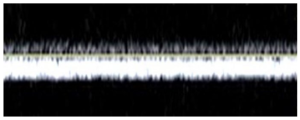
Bảng 9A: Dạng sóng liên tục (Continuous)
Dạng sóng ổn định và không dao động xác định tình trạng tắc nghẽn ở trung tâm hơn (gần vị trí siêu âm) nội tại (intrinsic) đối với tĩnh mạch (tắc nghẽn hoàn toàn hoặc một phần do huyết khối hoặc hẹp) hoặc do chèn ép từ bên ngoài (extrinsic compression). Áp lực tĩnh mạch tăng ở ngang mức lấy mẫu Doppler loại trừ ảnh hưởng của các yếu tố hô hấp và tim lên dạng sóng.
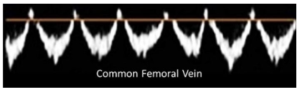
Bảng 9B: Dạng sóng theo nhịp đập (Pulsatile)
Một dấu hiệu bất thường ở tĩnh mạch chi dưới được thấy với áp lực tĩnh mạch trung tâm tăng cao do suy tim (heart failure), hở van ba lá (tricuspid valve regurgitation), tăng áp phổi (pulmonary hypertension) và tăng áp lực tim phải hoặc rối loạn chức năng (dysfunction).
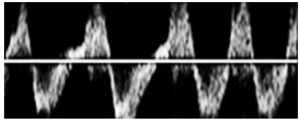
Bảng 9C: Dạng sóng chảy ngược (tương tự dòng hở van tim) (Regurgitant)
Tăng áp lực nhĩ phải tạo ra kiểu dòng chảy tương tự như thành phần sóng thuận chiều và nghịch chiều. Không giống như dòng chảy theo nhịp đập (pulsatile flow) – mà trong đó cường độ của thành phần sóng ngược chiều nhỏ hơn nhiều so với thành phần sóng thuận chiều.
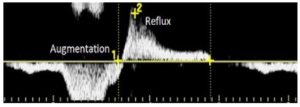
Bảng 9D: Dạng sóng trào ngược (Reflux)
Dòng chảy ngược chiều (Retrograde flow) do các lá van bất thường và/hoặc giãn tĩnh mạch (vein distention) dẫn đến đóng lá van không hoàn toàn. Định nghĩa về trào ngược (reflux) thay đổi tùy theo vị trí, nhưng có thể được đo thời gian trên màn hình phổ (spectral display) là dòng chảy ngược hướng với đường cơ sở so với dòng chảy thuận chiều bình thường.
PHẦN 2: ĐỘNG MẠCH CẢNH – ĐỐT SỐNG
TUẦN HOÀN MẠCH MÁU NÃO (CEREBROVASCULAR CIRCULATION)
Các mạch máu não ngoài sọ (extracranial cerebral vessels) hai bên bao gồm động mạch cảnh chung (common carotid arteries), động mạch cảnh ngoài (external carotid arteries), động mạch cảnh trong (internal carotid arteries) và động mạch đốt sống (vertebral arteries). Dòng chảy vào (Inflow) các mạch máu này phụ thuộc vào van động mạch chủ (aortic valve), cung động mạch chủ (aortic arch), động mạch thân cánh tay đầu (brachiocephalic) và động mạch dưới đòn (subclavian arteries). Dòng chảy ra (Outflow) từ các mạch máu này được xác định bởi tình trạng của động mạch thân nền (basal cerebral arteries) (đa giác Willis-circle of Willis) và phần còn lại của tuần hoàn não trong sọ (intracranial cerebral circulation). Với dòng chảy vào bình thường, các đặc điểm của dạng sóng thường phản ánh sức cản của giường mạch máu ở đoạn xa. Các tổn thương tắc nghẽn ở đoạn gần, các tổn thương khu trú ở các đoạn động mạch riêng biệt và những thay đổi về sức cản của giường mạch máu ở đoạn xa đều góp phần vào những thay đổi được quan sát thấy ở các dạng sóng dòng chảy mạch máu não.
DẠNG SÓNG MẠCH MÁU NÃO BÌNH THƯỜNG (NORMAL CEREBROVASCULAR WAVEFORMS)
Các dạng sóng dòng chảy bình thường trong động mạch não cho thấy đường đi lên nhanh của tâm thu phản ánh các mạch máu ở đoạn gần và chức năng tim bình thường, nhưng các đặc điểm của phần tâm trương của dạng sóng được xác định bởi sức cản của giường mạch máu ở đoạn xa. Vì mô não thường có sức cản mạch máu thấp, nên dạng sóng động mạch cảnh trong bình thường cho thấy kiểu sóng có trở kháng thấp (low-resistive) với vận tốc tâm trương tương đối cao và dòng chảy thuận chiều trong suốt chu kỳ tim. Ngược lại, động mạch cảnh ngoài sọ bình thường cung cấp giường mạch máu có sức cản cao (da, cơ, xương) tương tự như động mạch ngoại vi và hiển thị kiểu dòng chảy động mạch đa pha điển hình.
Động mạch cảnh chung cung cấp máu cho động mạch cảnh trong và động mạch cảnh ngoài, do đó dạng sóng động mạch cảnh chung bình thường chứa các đặc điểm của cả hai nhánh mạch máu. Tuy nhiên, vì động mạch cảnh trong (internal carotid) có lưu lượng dòng chảy cao hơn nhiều so với động mạch cảnh ngoài (external carotid), nên kiểu dòng chảy động mạch cảnh chung có xu hướng giống với động mạch cảnh trong, mặc dù thường có dòng chảy tâm trương thấp hơn. Dạng sóng dòng chảy bình thường của động mạch đốt sống (vertebral artery) cho thấy kiểu sóng có trở kháng thấp giống với động mạch cảnh trong. Đối với dạng sóng động mạch nói chung, việc không có sự mở rộng phổ (spectral broadening) trong dạng sóng mạch máu não cho thấy dòng chảy tầng (laminar flow). Bảng 10 minh họa các đặc điểm bình thường của dạng sóng dòng chảy trong động mạch não ngoài sọ (extracranial cerebral arteries).
BẢNG 10: DẠNG SÓNG MẠCH MÁU NÃO BÌNH THƯỜNG (NORMAL CEREBROVASCULAR WAVEFORMS)
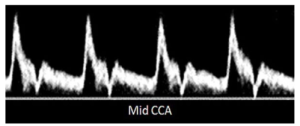
Bảng 10A: Động mạch cảnh chung bình thường (Normal common carotid artery)
Dòng chảy ngược rất ít hoặc không có và dòng chảy tâm trương tương đối cao do ảnh hưởng rõ rệt hơn của động mạch cảnh trong có sức cản thấp (so với động mạch cảnh ngoài có sức cản cao).
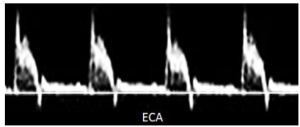
Bảng 10B: Động mạch cảnh ngoài bình thường (Normal external carotid artery)
Sự hiện diện của pha dòng chảy ngược (reverse flow) vào cuối tâm thu (late systole) hoặc đầu tâm trương (early diastole) và kiểu dòng chảy đa pha (multiphasic flow) là đặc trưng của động mạch cung cấp máu cho giường mạch máu có sức cản cao.
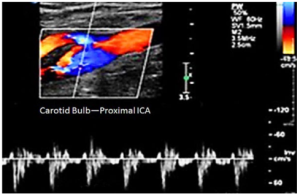
Bảng 10C: Động mạch cảnh trong bình thường ở đoạn gần (Normal proximal internal carotid artery). Với sự phân tách dòng chảy dọc theo thành ngoài cùng của mạch máu.
Xoang cảnh (carotid bulb) có hình dạng phân kỳ-hội tụ (diverging–converging geometry) tạo ra các kiểu dòng chảy xoắn ốc (helical) hoặc dao động (oscillating) dọc theo thành ngoài cùng (outer wall) tách biệt với dòng chảy thuận chiều nhanh hơn dọc theo thành trong cùng (inner wall) hoặc vùng phân chia dòng chảy (flow divider) – một vùng được gọi là ‘phân tách dòng chảy-flow separation’ hoặc ‘phân tách lớp ranh giới-boundary layer separation’. Trong ví dụ, thể tích mẫu (sample volume-thanh Doppler) được đặt dọc theo thành ngoài cùng của xoang cảnh và kiểu dòng chảy thuận và ngược chiều xen kẽ với vận tốc thấp là điển hình của một vùng phân tách dòng chảy.
(“diverging–converging geometry” mô tả một đoạn mạch máu có hình dạng giống như một cái phễu, với phần đầu rộng dần và phần cuối hẹp dần).
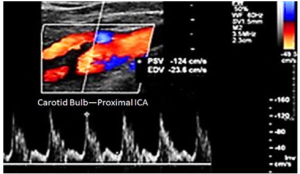
Bảng 10D: Động mạch cảnh trong bình thường ở đoạn gần (Normal proximal internal carotid artery). Với dòng chảy thuận chiều dọc theo vùng phân chia dòng chảy (flow divider).
Trong ví dụ này, thể tích mẫu Doppler (sample volume-thanh Doppler) được đặt dọc theo vùng phân chia dòng chảy (flow divider) trong xoang cảnh (carotid bulb), và kiểu dòng chảy chủ yếu cho thấy dòng chảy thuận chiều trong suốt chu kỳ tim, đặc trưng của động mạch cảnh trong (ICA). Một số chu kỳ tim (cardiac cycles) cho thấy dòng chảy ngược tối thiểu (minimal reverse flow), rất có thể là do ảnh hưởng của vùng phân chia dòng chảy kế cận trong xoang cảnh (xem ví dụ về thành ngoài cùng ở trên).
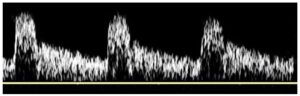
Bảng 10E: Động mạch cảnh trong đoạn giữa bình thường (Normal mid-ICA).
Dòng chảy thuận chiều (Forward flow) trong suốt chu kỳ tim và vận tốc dòng chảy tâm trương tương đối cao là đặc trưng của động mạch tưới máu cho giường mạch máu có sức cản thấp.
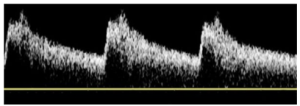
Bảng 10F: Động mạch cảnh trong đoạn xa bình thường (Normal distal ICA)
Dòng chảy thuận chiều (Forward flow) trong suốt chu kỳ tim và vận tốc dòng chảy tâm trương tương đối cao được ghi nhận. Có thể có sự gia tăng vận tốc đỉnh tâm thu (PSV) so với các đoạn gần và đoạn giữa của động mạch cảnh trong (ICA) liên quan đến mạch máu thu hẹp dần (vessel tapering).
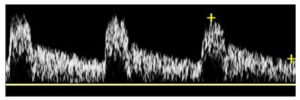
Bảng 10G: Động mạch đốt sống bình thường (Normal vertebral artery)
Dòng chảy thuận chiều (Forward flow) trong suốt chu kỳ tim và vận tốc dòng chảy tâm trương tương đối cao được ghi nhận. Kiểu dòng chảy tương tự như của động mạch cảnh trong (ICA).
DẠNG SÓNG MẠCH MÁU NÃO BẤT THƯỜNG (ABNORMAL CEREBROVASCULAR WAVEFORMS)
Giống như các đoạn khác của hệ động mạch, các tổn thương tắc nghẽn đáng kể liên quan đến dòng chảy vào (inflow) các động mạch não ngoài sọ (extracranial cerebral arteries) tạo ra dạng sóng có đường đi lên chậm ở tâm thu (delayed systolic upstroke), đỉnh tâm thu tròn (rounded systolic peak) và vận tốc đỉnh giảm (decreased peak velocities). Hẹp khu trú (Focal stenoses) tạo ra các luồng vận tốc cao khu trú và dòng chảy hỗn loạn (turbulence) sau vị trí hẹp. Tổn thương tắc nghẽn đoạn xa dẫn đến tăng sức cản mạch máu, biểu hiện trên dạng sóng là dòng chảy tâm trương giảm hoặc dòng chảy ngược, các đặc điểm đặc biệt dễ nhận thấy ở các mạch máu thường có kiểu dòng chảy có trở kháng thấp, chẳng hạn như động mạch cảnh trong và động mạch đốt sống. Bảng 11 minh họa các đặc điểm của dạng sóng dòng chảy bất thường trong động mạch não ngoài sọ.
BẢNG 11: DẠNG SÓNG MẠCH MÁU NÃO BẤT THƯỜNG (ABNORMAL CEREBROVASCULAR WAVEFORMS)
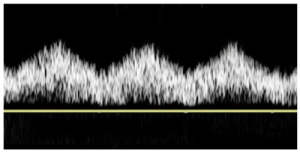
Bảng 11A: Động mạch cảnh chung: dạng sóng sau vị trí hẹp (distal to) động mạch thân cánh tay đầu (bên phải) (CCA: distal to innominate artery stenosis (right side))
Đường đi lên kéo dài (Prolonged upstroke), vận tốc đỉnh tâm thu giảm và đỉnh sóng giảm dần (dampened peak) đều là những đặc điểm điển hình do tổn thương tắc nghẽn ở đoạn gần gây ra. Có dòng chảy thuận chiều trong suốt chu kỳ tim. Có một số sự mở rộng phổ (spectral broadening), nhưng ‘cửa sổ-window’ tương đối sạch (clear) (màu đen) bên dưới phần tâm thu của dạng sóng cho thấy dòng chảy hỗn loạn tối thiểu, phù hợp với khoảng cách tương đối lớn giữa hẹp động mạch thân cánh tay đầu (innominate artery stenosis) và động mạch cảnh chung đoạn giữa (mid-CCA).
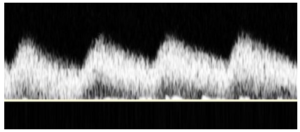
Bảng 11B: Động mạch cảnh chung: dạng sóng sau vị trí hẹp đoạn gần động mạch cảnh chung (CCA: distal to proximal CCA stenosis)
Dạng sóng động mạch cảnh chung (CCA) cho thấy đường đi lên kéo dài, vận tốc đỉnh tâm thu (PSV) giảm và đỉnh sóng giảm dần. Có dòng chảy thuận chiều trong suốt chu kỳ tim và sự mở rộng phổ cho thấy dòng chảy hỗn loạn (turbulence) từ tổn thương động mạch cảnh chung đoạn gần hơn.
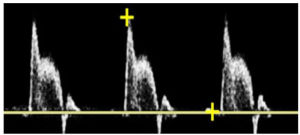
Bảng 11C: Động mạch cảnh chung: với sự tắc nghẽn động mạch cảnh trong cùng bên (CCA: with ipsilateral ICA occlusion) (CCA:common carotid artery, ICA: internal carotid artery)
Dạng sóng động mạch cảnh chung (CCA) cho thấy kiểu sóng có trở kháng cao không điển hình với pha dòng chảy ngược nhỏ ở cuối tâm thu và không có dòng chảy ở thì tâm trương. Trong trường hợp tắc nghẽn động mạch cảnh trong (ICA) cùng bên, dạng sóng của động mạch cảnh chung giống với dạng sóng của động mạch cảnh ngoài (ECA). Đường đi lên nhanh cho thấy dòng chảy vào bình thường.
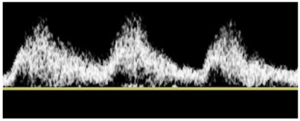
Bảng 11D: Động mạch cảnh trong (ICA): sau vị trí hẹp động mạch cảnh chung (ICA: distal to CCA stenosis)
Dạng sóng động mạch cảnh trong cho thấy đường đi lên kéo dài và mở rộng phổ. Có dòng chảy thuận chiều trong suốt chu kỳ tim và dòng chảy tâm trương tương đối cao, đặc trưng của động mạch tưới máu cho giường mạch máu có sức cản thấp.

Bảng 11E: Động mạch cảnh trong: Hẹp < 50% (ICA: < 50% stenosis)
Vận tốc đỉnh ở động mạch cảnh trong (ICA) đoạn gần này thấp hơn ngưỡng thường dùng là 125 cm/giây đối với hẹp ICA ⩾ 50%. Sự mở rộng phổ trong suốt chu kỳ tim cho thấy dòng chảy hỗn loạn do tổn thương hẹp động mạch tạo ra.
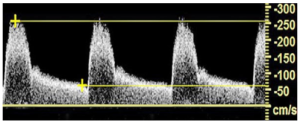
Bảng 11F: Động mạch cảnh trong: Hẹp 50–69% (ICA: 50–69% stenosis)
Vận tốc đỉnh ở động mạch cảnh trong (ICA) này nằm trong khoảng từ 125 đến 230 cm/giây và vận tốc cuối tâm trương (EDV-End diastolic velocity) < 100 cm/giây. Các vận tốc này phù hợp với hẹp ICA 50–69%. Việc không có sự mở rộng phổ rất có thể là do vị trí của thanh thước Doppler (thể tích mẫu-Doppler sample volume) bên trong hoặc ngay đoạn xa dòng vận tốc cao do hẹp động mạch tạo ra.
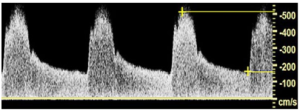
Bảng 11G: Động mạch cảnh trong: Hẹp > 70% (ICA: > 70% stenosis)
Dòng chảy vận tốc cao khu trú này được tạo ra do hẹp nặng của ICA đoạn gần và có PSV khoảng 500 cm/giây và EDV gần 200 cm/giây. Đây là các đặc điểm của hẹp động mạch > 70%. Sự mở rộng phổ rộng cũng xuất hiện.
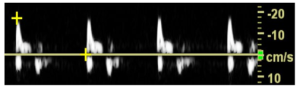
Bảng 11H: Động mạch cảnh trong gần tắc nghẽn hoàn toàn (‘dấu hiệu sợi dây’) (ICA near occlusion (‘string sign’))
Dạng sóng cho thấy kiểu dòng chảy không thường gặp xuất hiện trong tình trạng hẹp động mạch cảnh trong do bị tổn thương trong lòng mạch, thường lan vào trong sọ. Trong trường hợp này, có thể không có dòng chảy vận tốc cao khu trú và dạng sóng thường cho thấy vận tốc giảm.
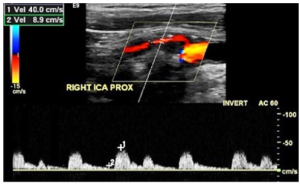
Bảng 11I: Động mạch cảnh trong: với hẹp động mạch cảnh trong đoạn xa (ICA: with distal ICA stenosis)
Tăng tốc tâm thu nhanh cho thấy dòng chảy vào bình thường, nhưng giảm tốc nhanh với vận tốc thấp hoặc không có dòng chảy trong suốt thời kỳ tâm trương cho thấy sức cản mạch máu ở đoạn xa tăng bất thường.
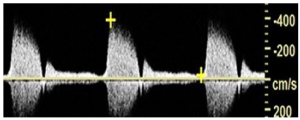
Bảng 11J: Hẹp động mạch cảnh ngoài (ECA stenosis)
Vận tốc đỉnh tăng và phổ mở rộng cho thấy hẹp ở đoạn gần động mạch cảnh ngoài. Các đặc điểm khác, chẳng hạn như pha dòng chảy ngược ở cuối tâm thu và kiểu dòng chảy đa pha, là đặc trưng của động mạch cảnh ngoài.

Bảng 11K: Động mạch cảnh ngoài: với dòng chảy ngược do tắc nghẽn động mạch cảnh chung (ECA: with reversed flow due to CCA occlusion)
Tăng tốc tâm thu chậm (Delayed systolic acceleration) cho thấy dòng chảy vào bất thường qua giường mạch máu bàng hệ (collateral bed). Hướng dòng chảy ngược chiều xuất hiện trong suốt chu kỳ tim. Dòng chảy tâm trương tương đối cao là đặc trưng của dòng chảy đến giường mạch máu có sức cản thấp. Dạng sóng này có thể được mô tả là ‘cảnh trong hóa-internalized’ vì dạng sóng giống với dạng sóng động mạch cảnh trong điển hình.
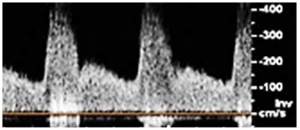
Bảng 11L: Hẹp động mạch đốt sống (Vertebral artery stenosis)
Dòng chảy vận tốc cao khu trú được tạo ra bởi tình trạng hẹp nặng ở động mạch đốt sống đoạn gần. Có sự gia tăng đáng kể ở cả vận tốc đỉnh (PSV) và EDV với sự mở rộng phổ.
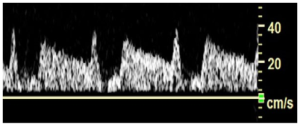
Bảng 11M: Tiền cướp máu của động mạch đốt sống (Vertebral artery pre-steal)
Trong giai đoạn sớm của sự tiến triển của việc cướp máu động mạch dưới đòn (subclavian steal), có sự giảm vận tốc phần giữa tâm thu (mid-systolic velocity deceleration) được ghi nhận trong dạng sóng động mạch đốt sống. Đặc điểm này trở nên rõ ràng hơn khi hẹp động mạch dưới đòn tiến triển và cuối cùng tạo ra dòng chảy ngược (xem thêm tình trạng cướp máu một phần ở bên dưới).

Bảng 11N: Cướp máu động mạch đốt sống (một phần) (Vertebral artery steal (partial))
Ghi nhận hướng dòng chảy thuận chiều và ngược chiều xen kẽ nhau trong mỗi chu kỳ tim, cho thấy tình trạng cướp máu một phần (partial) hoặc không hoàn toàn (incomplete). Mức độ cướp máu (một phần hoặc hoàn toàn) chủ yếu phụ thuộc vào độ chênh lệch áp lực (pressure gradients) do tổn thương động mạch thân cánh tay đầu (innominate artery) hoặc động mạch dưới đòn (subclavian artery) tạo ra.
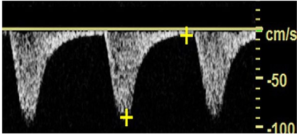
Bảng 11O: Cướp máu động mạch đốt sống (hoàn toàn) (Vertebral artery steal (complete))
Dạng sóng động mạch đốt sống này cho thấy tình trạng cướp máu hoàn toàn (complete steal) với hướng dòng chảy ngược chiều trong suốt chu kỳ tim.
DẠNG SÓNG DOPPLER ĐỘNG MẠCH CẢNH BẤT THƯỜNG LIÊN QUAN ĐẾN BỆNH LÝ TIM (ABNORMAL CAROTID DOPPLER WAVEFORMS ASSOCIATED WITH CARDIAC DISEASE).
Có một vài bất thường của tim sẽ làm thay đổi các kiểu dạng sóng dự kiến được quan sát thấy trong các động mạch. Nhiều thay đổi về dạng sóng thường được phát hiện ở động mạch cảnh, trong khi một số thay đổi có thể được đánh giá ở đoạn xa như động mạch đùi (femoral arteries). Các thay đổi về dạng sóng được quan sát thấy có thể khác nhau phụ thuộc vào mức độ nặng của bệnh lý tim. Bảng 12 tóm tắt một số dạng sóng thường gặp nhất liên quan đến các rối loạn tim khác nhau.
BẢNG 12: DẠNG SÓNG ĐỘNG MẠCH CẢNH BẤT THƯỜNG LIÊN QUAN ĐẾN BỆNH LÝ TIM (ABNORMAL CAROTID WAVEFORMS ASSOCIATED WITH CARDIAC DISEASE)
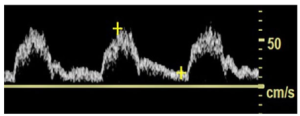
Bảng 12A: Hẹp van động mạch chủ (Aortic valve stenosis)
Sự thay đổi dạng sóng rõ ràng nhất ở động mạch cảnh chung (CCA) và động mạch cảnh trong (ICA). Kết quả là dạng sóng bị giảm dần (dampened waveform).
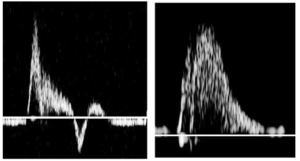
Bảng 12B: Hở van động mạch chủ (Aortic valve insufficiency)
Sự thay đổi dạng sóng rõ ràng nhất ở động mạch cảnh chung và động mạch cảnh trong. Kết quả là dòng chảy tâm trương giảm hoặc ngược chiều.
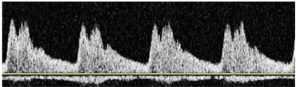
Bảng 12C: Hở van động mạch chủ (Aortic valve insufficiency)
Hở van động mạch chủ có thể dẫn đến mạch đập kép (bisferious pulse) với hai đỉnh rõ ràng trong thì tâm thu. Hai đỉnh được tách ra bằng sự co rút lại giữa thì tâm thu (mid-systolic retraction). Đỉnh thứ hai thường bằng hoặc lớn hơn đỉnh thứ nhất. Dòng chảy tâm trương đảo ngược cũng có thể xuất hiện.

Bảng 12D: Hẹp và hở van động mạch chủ (Aortic valve stenosis and insufficiency)
Sự thay đổi dạng sóng rõ ràng nhất ở động mạch cảnh chung và động mạch cảnh trong. Kết quả là đường đi lên kéo dài với đỉnh bị giảm dần (dampened peak) và dòng chảy tâm trương giảm hoặc ngược chiều (reduced or retrograde diastolic flow).
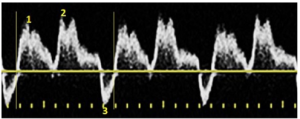
Bảng 12E: Bơm bóng đối xung nội động mạch chủ (Intra-aortic balloon pump-IABP)
Các dạng sóng của động mạch cảnh chung cho thấy hai đỉnh tâm thu: đỉnh đầu tiên là do sự co bóp tâm thất của chính bệnh nhân (1) và đỉnh thứ hai là do sự phồng lên (inflation) của bóng thiết bị (2). Sự xẹp xuống (Deflation) của bóng tạo ra sự đảo ngược ngắn của dòng chảy trong thời kỳ tâm trương (3).
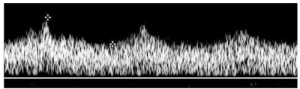
Bảng 12F: Thiết bị hỗ trợ thất trái (Left ventricular assist device)
Các dạng sóng của động mạch cảnh trong này hiển thị PSV thấp hơn và EDV tăng. Phụ thuộc vào thiết bị cài đặt, có thể quan sát thấy sự giảm theo nhịp đập (pulsatility) của sóng nhiều hơn.
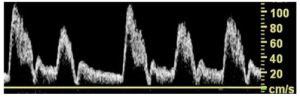
Bảng 12G: Rối loạn nhịp tim (Arrhythmia)
Dạng sóng của động mạch cảnh chung này hiển thị các chu kỳ dạng sóng với các khoảng không đều nhau và PSV khác nhau. Các kiểu sóng quan sát được sẽ khác nhau phụ thuộc vào loại loạn nhịp tim.
Nguồn:
Tài liệu tham khảo:
Người dịch: BS. Lê Thị Ny Ny – Làm việc tại Anhvanyds