Đặt ống ở bệnh nhân hen


Trường hợp
Bệnh nhân nữ 16 tuổi mắc bệnh hen nặng mà bạn hồi sức vào tuần trước cuối cùng đã phải đặt NKQ. Sau khi đi hội chẩn bạn quay trở lại vì điều dưỡng gọi báo về ngay vì bệnh nhân nữ này xuất hiện tụt huyết áp nặng và giảm Sp02…
Cách tiếp cận của tôi
Điều đầu tiên tôi làm là ngắt kết nối máy thở. Nếu vấn đề là có sự trì trệ đường thở do tắc nghẽn (breath stacking), có thể sẽ nghe thấy tiếng ồn lớn và liên tục khi không khí dư thừa thoát ra từ phổi.
Tiếp theo, sử dụng BVM có đính kèm EtC02. Sử dụng BVM để loại bỏ các vấn đề về thiết bị và EtC02 để kiểm tra ống NKQ có bị lệch hay không. Nhớ bóp bóng chậm thôi, đảm bảo BVM của bạn được nối với oxy 100%.
Bắt đầu bolus dịch.
Tiếp theo, đánh giá ống bị tắc nghẽn. Cách tốt nhất để làm điều này là đặt sonde hút. Nếu nó đi dễ dàng, bạn đã loại bỏ tắc nghẽn, nếu không hút được bạn nên đổi ống. Nếu bệnh nhân ổn định, bạn cũng có thể kiểm tra tắc nghẽn bằng soi sợi quang
Tiếp theo, cân nhắc khả năng tràn khí màng phổi. Trong khi bóp bóng (bagging), bạn có thể sờ khí quản và nghe phổi, nhưng những bệnh nhân này thường tràn khí ít và chẩn đoán trên lâm sàng rất khó khăn. Trong suy nghĩ của tôi, có hai lựa chọn. Đối với hầu hết bệnh nhân, siêu âm là công cụ lý tưởng để loại trừ tràn khí màng phổi. Nếu bệnh nhân quá nặng không chờ được siêu âm hoặc máy móc có vấn đề, bạn có thể dùng ngón tay mở thông thành ngực (finger thoracostomy)
Làm thế nào để bạn thực hiện nó? thực sự rất dễ dàng:
– Làm sạch da
– Rạch (2cm) qua da ở cùng vị trí mà bạn đặt sẽ đặt dẫn lưu
– Tách qua cơ dễ dàng bằng Kelly hoặc dùng ngón tay của bạn
– Nâng ngón tay qua màng phổi
Nếu có khí phun ra, bạn có thể đặt dẫn lưu màng phổi. Nếu không có khí ra, bạn yên tâm đóng lại và chờ bệnh nhân ổn định
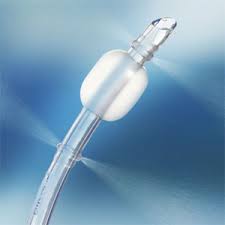
Tại thời điểm này bạn đã thành công khi đi qua từ khóa DOPES nổi tiếng: Displacement of tube: ống lệch vị trí
Obstruction of tube: tắc ống
Pneumothorax: tràn khí màng phổi
Equipment failure: ống lỗi
Stacked Breaths:có trì trệ, ngăn cản đường thở
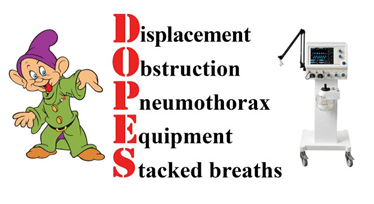
Nếu bạn không tìm ra nguyên nhân gây tụt huyết áp của bệnh nhân, cần mở rộng chẩn đoán phân biệt. Tôi sẽ bắt đầu với cách tiếp cận của tôi đối với bệnh nhân hạ huyết áp chưa rõ nguyên nhân và sử dụng mnemonic khám RUSH
Tất nhiên, cách tốt nhất để giải quyết nguy cơ tụt huyết áp ở bệnh nhân hen là ngăn nó xảy ra ngay từ ban đầu:
Dự phòng
Ở bệnh nhân hen, tình trạng bệnh lý và tử vong có liên quan trực tiếp đến thông khí cơ học. Điều chủ yếu là bạn phải cài đặt máy thở đúng cách để ngăn những biến chứng này. Điều quan trọng là phải ngăn trì trệ hô hấp bằng cách kéo dài thời gian thở ra. Có 3 cách:
Tăng tốc độ dòng khí thở vào. Điều này cho phép kéo dài thời gian thở ra
Giảm tần số hô hấp. thở chậm làm bạn có thời gian thở ra nhiều hơn, mục đích để có I: E (tỷ lệ hit vào/thở ra) 1: 4-5. Nói chung, bạn sẽ phải chấp nhận tăng C02 để duy trì áp lực phổi an toàn. Tăng C02 là 1 chất kích thích đáng kể, do đó hãy nhớ bạn phải dùng an thần tuyệt vời đấy
Giảm thể tích khí lưu thông. Điều này có liên quan nhiều đến ngăn chấn thương khí áp, nhưng một lần nữa – ít không khí đi vào thì sẽ dễ thở ra hơn
Cài đặt thông khí ban đầu của tôi:
Tần số thở 6-8 / phút
– VT 6-8ml / kg trọng lượng cơ thể lý tưởng
– Tốc độ dòng khí thở vào ≥ 100L / phút
– FiO2 100% (nhưng nhanh chóng giảm để giữ Sp02> 90%)
– PEEP: thấp nhất máy của tôi có thể thiết lập, hoặc 0

Chú ý
Một cách nhớ khác là DOTTS. Nó bao gồm các bước để thực hiện khi bệnh nhân đặt nội khí quản của bạn có vấn đề:
Disconnect – ngắt kết nối bệnh nhân với máy thở
Oxygen – thở oxy bằng BVM và cảm nhận kháng trở hô hấp khi bóp túi
Tube position/function – liệu ống có di chuyển? có bị nút nhầy bít tắc?
Tweak the vent – cái đặt máy thở hợp lý với bệnh nhân này chưa? Sonogram (ultrasound) – tìm dấu hiệu tràn khí…