Tổn thương động mạch chủ do chấn thương
Tổn thương ĐM chủ do chấn thương hiếm xảy ra nhưng có nguy cơ tử vong cao. Trong hai thập kỷ gần đây, những tiến bộ về chẩn đoán hình ảnh, phân loại và điều trị đã cải thiện kết quả điều trị tổn thương ĐM chủ do chấn thương. Những kỹ thuật về chẩn đoán hình ảnh hiện đại đã mở đường cho hệ thống phân loại mới dựa trên giải phẫu các lớp thành ĐM chủ. Hệ thống phân loại này cho phép hướng dẫn điều trị, bao gồm cả điều trị không cần phẫu thuật, can thiệp nội mạch (TEVAR) và phẫu thuật mở khi cần thiết.
9.1. Giới thiệu
Mặc dù tỷ lệ mắc chung < 1%, chấn thương ĐM chủ ngực là nguyên nhân gây tử vong đứng hàng thứ hai trong các trường hợp chấn thương do đụng dập. Tai nạn giao thông là nguyên nhân thường gặp nhất (> 70%). Khoảng 80% bệnh nhân tử vong trước khi tới bệnh viện và những bệnh nhân sống sót thường nhập viện trong bệnh cảnh đa chấn thương (tim mạch, gãy xương sườn, tràn máu màng phổi và chấn thương bụng kín). Vì vậy để điều trị thành công cần tiếp cận toàn diện về cả chẩn đoán và chiến lược xử trí.
9.2. Sinh lý bệnh, phân loại
Cơ chế gây ra tổn thương ĐM chủ trong chấn thương được đưa ra như đứt, xoắn vặn, giằng kéo và lực quán tính. Tuy vậy, trên thực tế thường do sự phối hợp của nhiều cơ chế được liệt kê phía trên. Hơn 60% chấn thương ĐM chủ ngực xảy ra ở phần eo do đây là vị trí nối giữa đoạn ĐM chủ xuống tương đối cố định với đoạn quai ĐM chủ di động hơn, do đó đoạn nối này chịu sức căng, giằng xé đáng kể khi có sự giảm tốc đột ngột. Các đoạn khác của ĐM chủ cũng có thể bị tổn thương bao gồm ĐM chủ lên (8 – 27 %), quai ĐM chủ (8 – 18 %), đoạn xa ĐM chủ xuống và ĐM chủ bụng (11 – 21 %).
Hiện nay phân loại tổn thương chấn thương ĐM chủ ngực được dựa trên lớp áo giải phẫu bị tổn thương: Rách lớp áo trong (độ I), tụ máu trong thành ĐM chủ (độ II), giả phình ĐM chủ (độ III) và vỡ ĐM chủ (độ IV). Hiểu rõ hơn về sinh lý bệnh giúp quá trình chẩn đoán, phân loại, điều trị chấn thương ĐM chủ tối ưu hơn.

Hình 12.14: Phân loại chấn thương ĐM chủ
9.3. Chẩn đoán
Cần khai thác bệnh sử và thăm khám lâm sàng, đánh giá ban đầu theo hướng dẫn ATLS (Advanced Trauma Life Support). Bệnh sử nên tập trung vào khai thác cơ chế chấn thương và triệu chứng lâm sàng. Cần hỏi kỹ loại tai nạn (giao thông? sinh hoạt?), những chi tiết liên quan đến va chạm (ví dụ như đầu xe, phía bên, hoặc phía sau), sử dụng dây an toàn, bung túi khí, biến dạng tay lái, thiệt hại của phương tiện và nỗ lực thoát ra rất quan trọng. Nếu cơ chế chấn thương do ngã, phải ghi nhận ngã từ độ cao bao nhiêu.
Triệu chứng lâm sàng có thể rất đa dạng, bệnh nhân có thể ổn định về mặt huyết động hoặc rơi vào sốc, có thể nói đau ngực lan ra sau lưng hoặc không có triệu chứng. Những thăm khám quan trọng cần tìm dấu hiệu tĩnh mạch cổ xẹp, tiếng tim mờ, lệch khí quản, tràn khí dưới da, thành ngực mất vững hoặc bầm tụ máu, âm thở bất thường và mạch ngoại biên bắt kém.
Chẩn đoán hình ảnh đóng vai trò quan trọng trong chẩn đoán chấn thương ĐM chủ ngực. Xquang ngực là phương pháp được lựa chọn đầu tiên. Các dấu hiệu gợi ý trên phim Xquang bao gồm trung thất rộng/bất thường (thường gặp), tràn dịch màng phổi bên trái, gãy xương sườn thứ nhất hoặc thứ hai, lệch khí quản, phế quản chính trái bị đè ép, đám mờ ở ĐM chủ hoặc đỉnh phổi.
Chụp CLVT ĐM chủ nếu trên lâm sàng nghi ngờ có chấn thương ĐM chủ ngực (độ nhạy 95% đến 100%, giá trị chẩn đoán âm tính 99% đến 100%). Ngoài chẩn đoán nhanh và chính xác, CLVT còn cung cấp những phân tích chi tiết hơn về tổn thương ĐM chủ và qua đó giúp định hướng phân loại và điều trị.
Siêu âm tim qua thực quản là xét nghiệm không xâm lấn có thể thực hiện tại giường hoặc trong phòng mổ. Độ nhạy và độ đặc hiệu của siêu âm qua thực quản trong chẩn đoán chấn thương động mạch chủ là 100% và 98% nó chỉ khó phát hiện trong các trường hợp vết rách nội mạc nhỏ.
9.4. Điều trị
Chiến lược điều trị các tổn thương ĐM chủ do chấn thương đã có nhiều thay đổi, dẫn tới các hệ thống phân loại mới về tổn thương ĐM chủ do chấn thương cũng như ứng dụng can thiệp nội mạch động mạch chủ (TEVAR) trong chấn thương. Trước đây hiệp hội phẫu thuật chấn thương Hoa Kỳ (AAST) phân loại chấn thương ĐM chủ dựa vào vị trí tổn thương và các nhánh động mạch liên quan. Theo phân loại của AAST, tất cả những tổn thương ở ĐM chủ xuống đều được xếp vào mức IV. Tuy nhiên phân loại này có nhược điểm là không chỉ rõ mức độ tổn thương ĐM chủ. Một hệ thống phân loại cải tiến khác được đưa ra vào năm 2009 dựa vào cấu trúc giải phẫu của thành ĐM chủ – lớp nội mạc (độ I), tụ máu trong thành (độ II), giả phình (độ III), vỡ động mạch chủ (độ IV) – và trực tiếp định hướng lựa chọn phương thức điều trị cho tổn thương ĐM chủ do chấn thương.
Loại tổn thương động mạch chủ là yếu tố quyết định thời gian cần xử trí. Bệnh nhân vỡ ĐM chủ hoặc tụ máu lớn xung quanh ĐM chủ cần được xử trí cấp cứu ngay, những trường hợp khác có thể trì hoãn trong vòng 24 giờ để ổn định tình trạng chung của bệnh nhân trước khi xử trí.
a. Điều trị nội khoa
Đầu tiên cần kiểm soát huyết áp và tần số tim chặt chẽ. Mức độ tổn thương quyết định đây là biện pháp điều trị chính hay là tạm thời. Mục đích của việc kiểm soát tốt huyết áp đó là ngăn chặn sự tiến triển thêm và giảm sức căng lên thành ĐM chủ.
Theo Hiệp hội Phẫu thuật mạch máu (SVS), đối với các tổn thương độ I, kiểm soát huyết áp và tần số tim là điều trị chủ yếu, vì phần lớn các tổn thương này có thể tự lành.. Nguy cơ vỡ sẽ giảm từ 12% xuống 1,5% cùng với việc kiểm soát tần số tim hiệu quả. Mặc dù chưa có những khuyến cáo về huyết áp mục tiêu, tuy nhiên một số nghiên cứu đã đưa ra mục tiêu kiểm soát HA là ≤ 100 mmHg, HA trung bình ≤ 80 mmHg và tần số tim ≤ 100 nhịp/phút. Thường sử dụng các thuốc chẹn beta giao cảm đường tĩnh mạch (vd: esmolol, labetalol), có thể phối hợp các thuốc giãn mạch nếu chưa đạt được tần số tim và HA mục tiêu.
Kiểm soát HA theo mục tiêu cần được cá thể hóa theo từng bệnh nhân và các tổn thương khác kèm theo. Trong một số trường hợp khi kiểm soát HA quá chặt có thể có hại. Chẳng hạn, những bệnh nhân có tổn thương não hoặc tủy sống cần duy trì ở mức HA cao hơn để đảm bảo đủ tưới máu mô. Do đó điều trị tổn thương ĐM chủ ở bệnh nhân có đa chấn thương đòi hỏi sự tiếp cận toàn diện và đa chuyên khoa.
Đối với các tổn thương độ II, III, IV cần can thiệp khẩn trương.
b. Can thiệp nội mạch
TEVAR được chứng minh có nhiều ưu thế trong điều trị các tổn thương ĐM chủ do chấn thương. Can thiệp có chương trình cho phép kiểm soát những tổn thương kèm theo và tối ưu hóa bệnh nhân trước can thiệp (trừ các tổn thương thuộc độ IV cần phẫu thuật cấp cứu).
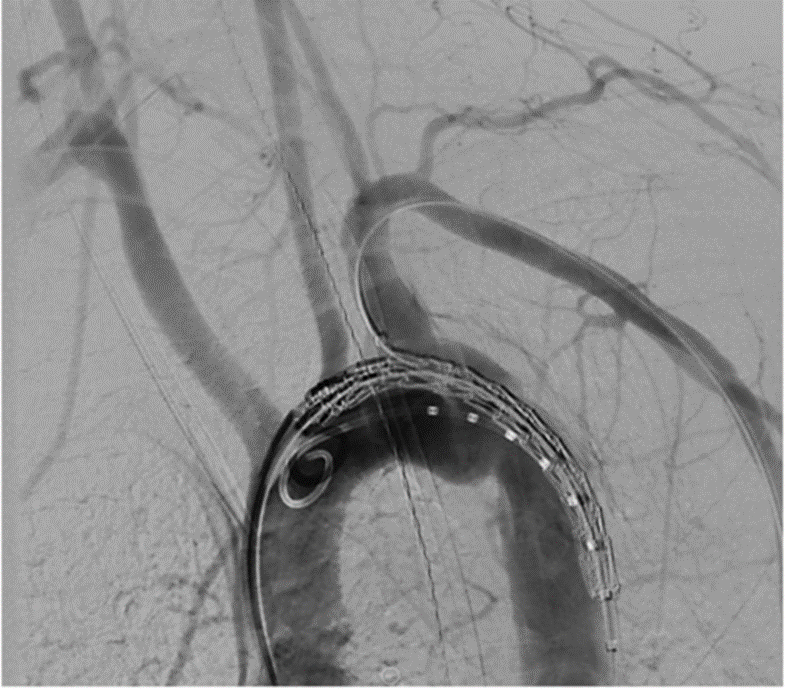
Hình 12.15: Hình chụp cung ĐM chủ chỉ ra tổn thương độ III ở vùng eo ĐM chủ
Liều heparin trong can thiệp nên được tính theo cân nặng, cần sử dụng liều thấp hơn ở những bệnh nhân có tổn thương nặng hoặc có chống chỉ định. Trong hầu hết các trường hợp, sử dụng thiết bị dài 10 cm là đủ che phủ tổn thương, cần đo đạc cẩn thận kích thước stent graft để hạn chế tối thiểu nguy cơ thiếu máu tủy sống. Có đến 40% bệnh nhân cần phải che phủ động mạch dưới đòn trái để đảm bảo đủ “landing zone”. Cần đảm bảo việc che phủ động mạch dưới đòn trái không làm ảnh hưởng đến vùng tưới máu chức năng.
c. Can thiệp bằng phẫu thuật
Trong trường hợp TEVAR không có khả năng thực hiện hoặc tổn thương giải phẫu không phù hợp với TEVAR, cần tiến hành phẫu thuật.
Tiếp cận ĐM chủ ngực thường thông qua đường mở ngực sau bên của khoang liên sườn thứ 4 bởi vị trí này giúp tối ưu hóa khả năng tiếp cận được vùng eo ĐM chủ. Kiểm soát mạch đầu gần được thực hiện bằng kẹp clamp ĐM chủ ở vị trí giữa động mạch cảnh chung trái và động mạch dưới đòn. Kiểm soát đầu xa bằng cách kẹp clamp trên vị trí tổn thương. Mặc dù kết quả nhất thời của phẫu thuật sửa chữa ĐM chủ đã cải thiện, tuy nhiên tỷ lệ tử vong chung và tử vong do nguyên nhân ĐM chủ vẫn còn cao.