Tổng quan về Hồi sức tim mạch – hô hấp
Trong bối cảnh y học hiện đại, nơi ranh giới giữa sự sống và cái chết đôi khi chỉ là một sợi chỉ mong manh, hồi sức tim mạch – hô hấp (HSTMHH) nổi lên như một lĩnh vực then chốt, đóng vai trò quyết định trong việc cứu sống vô số bệnh nhân. Từ những ca ngừng tuần hoàn đột ngột trên đường phố đến những diễn biến bất ngờ trong phòng cấp cứu, HSTMHH không chỉ là một kỹ năng, mà còn là một nghệ thuật, đòi hỏi sự kết hợp nhuần nhuyễn giữa kiến thức chuyên môn sâu rộng, kỹ năng thực hành thành thạo và khả năng đưa ra quyết định nhanh chóng, chính xác trong những khoảnh khắc sinh tử.
Bài viết này hướng đến việc cung cấp một tổng quan toàn diện về HSTMHH, từ những mục tiêu cơ bản như duy trì tuần hoàn và hô hấp, đến tầm quan trọng không thể phủ nhận của nó trong cấp cứu và điều trị. Chúng ta sẽ cùng nhau khám phá quy trình hồi sức tim phổi (CPR) cơ bản và các biện pháp hồi sức nâng cao, đồng thời đi sâu vào phân loại bệnh nhân và các tình huống lâm sàng cụ thể đòi hỏi sự can thiệp HSTMHH.
Điểm đặc biệt của bài viết nằm ở việc giới thiệu nghiệm pháp đo gắng sức tim mạch hô hấp (CPET), một công cụ mạnh mẽ trong đánh giá, chẩn đoán, điều trị và tiên lượng bệnh nhân. Bên cạnh đó, chúng ta cũng sẽ cập nhật những hướng dẫn mới nhất từ các tổ chức uy tín như AHA và điểm qua những nghiên cứu tiên phong trong lĩnh vực này. Cuối cùng, bài viết sẽ phác thảo triển vọng tương lai và những thách thức đặt ra, đặc biệt là trong bối cảnh công nghệ y tế không ngừng phát triển và nhu cầu đào tạo, nâng cao năng lực cho đội ngũ y tế ngày càng cấp thiết. Hy vọng rằng, bài viết này sẽ là nguồn tài liệu tham khảo hữu ích cho các bác sĩ, điều dưỡng và tất cả những ai quan tâm đến lĩnh vực HSTMHH, góp phần nâng cao chất lượng chăm sóc sức khỏe và cứu sống nhiều sinh mạng hơn nữa.
Mục Tiêu và Tầm Quan Trọng của Hồi Sức Tim Mạch – Hô Hấp
Hồi sức tim mạch – hô hấp (HSTMHH), hay còn gọi là hồi sức tim phổi (CPR), không chỉ là một kỹ năng y tế, mà còn là một hành động nhân đạo, một cơ hội để giành lại sự sống cho những người đang cận kề cái chết. Nó là một quy trình phức tạp, đòi hỏi sự phối hợp nhịp nhàng giữa kiến thức, kỹ năng và sự bình tĩnh. Nhưng trước khi đi sâu vào các kỹ thuật và quy trình cụ thể, chúng ta hãy cùng nhau khám phá những mục tiêu cốt lõi và tầm quan trọng to lớn của HSTMHH trong bối cảnh cấp cứu và điều trị.
Mục Tiêu Của Hồi Sức Tim Mạch – Hô Hấp
Mục tiêu tối thượng của HSTMHH là duy trì sự sống cho bệnh nhân khi tim ngừng đập hoặc phổi ngừng hoạt động. Nghe có vẻ đơn giản, nhưng đằng sau đó là một loạt các mục tiêu cụ thể và phức tạp hơn:
-
Phục hồi tuần hoàn tự nhiên: Đây là mục tiêu quan trọng nhất. Khi tim ngừng đập, máu ngừng lưu thông, đồng nghĩa với việc oxy và các chất dinh dưỡng không thể đến được các cơ quan quan trọng, đặc biệt là não. HSTMHH, thông qua ép tim ngoài lồng ngực, cố gắng tạo ra một dòng máu nhân tạo, đủ để duy trì sự sống cho đến khi tim có thể tự hoạt động trở lại.
-
Đảm bảo thông khí và oxy hóa máu: Ngừng thở dẫn đến thiếu oxy nghiêm trọng, gây tổn thương não không hồi phục chỉ trong vài phút. HSTMHH, thông qua hô hấp nhân tạo (thổi ngạt hoặc sử dụng túi ambu), cung cấp oxy cho phổi, giúp máu được oxy hóa và mang oxy đến các cơ quan.
-
Ngăn ngừa tổn thương não: Não là cơ quan nhạy cảm nhất với tình trạng thiếu oxy. Chỉ sau vài phút ngừng tuần hoàn, các tế bào não bắt đầu chết. HSTMHH, bằng cách duy trì tuần hoàn và thông khí, cố gắng giảm thiểu tổn thương não, tăng cơ hội phục hồi chức năng thần kinh sau này.
-
Chờ đợi sự can thiệp chuyên sâu: HSTMHH không phải là một giải pháp cuối cùng, mà là một biện pháp tạm thời để duy trì sự sống cho đến khi các biện pháp điều trị chuyên sâu hơn có thể được thực hiện. Điều này có thể bao gồm sử dụng thuốc, sốc điện, hoặc can thiệp phẫu thuật.
-
Cải thiện tỷ lệ sống sót và chất lượng cuộc sống: Mục tiêu cuối cùng của HSTMHH không chỉ là cứu sống bệnh nhân, mà còn là đảm bảo họ có thể phục hồi chức năng và có một cuộc sống chất lượng sau đó. Điều này đòi hỏi sự phối hợp chặt chẽ giữa các bác sĩ, y tá, và các chuyên gia phục hồi chức năng.
Để đạt được những mục tiêu này, HSTMHH đòi hỏi sự thực hiện nhanh chóng, chính xác và hiệu quả. Mỗi giây đều có giá trị, và sự chậm trễ có thể dẫn đến hậu quả nghiêm trọng.
Tầm Quan Trọng Trong Cấp Cứu và Điều Trị
HSTMHH đóng một vai trò vô cùng quan trọng trong cả cấp cứu và điều trị, không chỉ giới hạn trong bệnh viện mà còn mở rộng ra cộng đồng.
-
Cấp cứu ngoài bệnh viện: Ngừng tim đột ngột có thể xảy ra ở bất cứ đâu, bất cứ lúc nào. Tai nạn giao thông, điện giật, đuối nước, nhồi máu cơ tim… đều có thể dẫn đến ngừng tim. Trong những tình huống này, HSTMHH do người chứng kiến thực hiện có thể tạo ra sự khác biệt sống còn. Nghiên cứu đã chỉ ra rằng HSTMHH được thực hiện bởi người không chuyên có thể tăng gấp đôi hoặc thậm chí gấp ba tỷ lệ sống sót cho bệnh nhân ngừng tim ngoài bệnh viện.

Người dân thực hiện CPR Hồi sức tim phổi cho nạn nhân trong tình huống khẩn cấp ngoài bệnh viện -
Cấp cứu trong bệnh viện: HSTMHH là một phần không thể thiếu trong quy trình cấp cứu tại bệnh viện. Các bác sĩ và y tá được đào tạo bài bản để thực hiện HSTMHH một cách nhanh chóng và hiệu quả trong các tình huống khẩn cấp như ngừng tim, suy hô hấp, hoặc sốc phản vệ.
-
Điều trị các bệnh lý tim mạch và hô hấp: HSTMHH không chỉ được sử dụng trong các tình huống cấp cứu, mà còn đóng vai trò quan trọng trong điều trị các bệnh lý tim mạch và hô hấp. Ví dụ, bệnh nhân suy tim nặng có thể cần HSTMHH để hỗ trợ chức năng tim và phổi của họ. Bệnh nhân bị hen suyễn nặng có thể cần HSTMHH để giúp họ thở dễ dàng hơn.
-
Nghiệm pháp đo gắng sức tim mạch hô hấp (CPET): CPET là một công cụ quan trọng để đánh giá chức năng tim và phổi của bệnh nhân. Nó được sử dụng để chẩn đoán các bệnh lý tim mạch và hô hấp, đánh giá mức độ nghiêm trọng của bệnh, và theo dõi hiệu quả điều trị. CPET cũng có thể được sử dụng để tiên lượng bệnh và giúp bác sĩ đưa ra quyết định điều trị phù hợp.
-
Giáo dục cộng đồng: Việc trang bị kiến thức và kỹ năng HSTMHH cho cộng đồng là vô cùng quan trọng. Các khóa đào tạo HSTMHH có thể giúp mọi người tự tin và sẵn sàng hành động trong các tình huống khẩn cấp. Điều này có thể cứu sống nhiều người và giảm thiểu gánh nặng cho hệ thống y tế.
Tóm lại, HSTMHH là một kỹ năng sống còn, có vai trò quan trọng trong cả cấp cứu và điều trị. Nó không chỉ giúp cứu sống bệnh nhân, mà còn cải thiện chất lượng cuộc sống của họ. Việc đầu tư vào đào tạo HSTMHH cho nhân viên y tế và cộng đồng là một việc làm cần thiết và mang lại lợi ích to lớn.
HSTMHH không chỉ là một quy trình kỹ thuật, mà còn là một biểu hiện của lòng trắc ẩn và sự quan tâm đến đồng loại. Nó là một hành động dũng cảm, có thể tạo ra sự khác biệt lớn lao trong cuộc đời của một người. Mỗi người chúng ta đều có thể học HSTMHH và trở thành một người hùng trong mắt người khác. Hãy tưởng tượng bạn đang đi trên đường và chứng kiến một người đột ngột ngã xuống. Nếu bạn biết HSTMHH, bạn có thể là người duy nhất có thể cứu sống họ. Đó là một cảm giác tuyệt vời và đáng tự hào.
Tuy nhiên, việc thực hiện HSTMHH cũng đi kèm với những thách thức và trách nhiệm. Bạn cần phải được đào tạo bài bản để thực hiện đúng kỹ thuật và tránh gây hại cho bệnh nhân. Bạn cũng cần phải có sự bình tĩnh và tự tin để hành động trong những tình huống căng thẳng. Nhưng đừng lo lắng, với sự chuẩn bị kỹ lưỡng và tinh thần trách nhiệm cao, bạn hoàn toàn có thể trở thành một người cứu hộ tài ba.
Hãy nhớ rằng, HSTMHH không phải là một phép màu, nhưng nó có thể tạo ra những điều kỳ diệu. Nó là một công cụ mạnh mẽ, có thể giúp chúng ta giành lại sự sống cho những người đang cận kề cái chết. Hãy học HSTMHH và trở thành một phần của cộng đồng những người cứu hộ. Bạn sẽ không bao giờ hối hận về điều đó.
Các Bước Cơ Bản và Nâng Cao Trong Hồi Sức Tim Mạch – Hô Hấp
Hồi sức tim mạch – hô hấp (CPR) không chỉ là một kỹ năng, mà còn là một trách nhiệm. Khi một người ngã xuống, ngừng thở hoặc tim ngừng đập, những giây phút đầu tiên quyết định sự sống còn của họ. Chúng ta cần trang bị cho mình kiến thức và kỹ năng cần thiết để có thể hành động kịp thời và hiệu quả. CPR không chỉ là ép tim và thổi ngạt, mà còn là một chuỗi các hành động phối hợp, từ nhận biết tình huống đến thực hiện các biện pháp nâng cao.
Quy Trình Hồi Sức Tim Phổi (CPR) Cơ Bản
CPR cơ bản là nền tảng của mọi nỗ lực hồi sức tim mạch – hô hấp. Nó bao gồm các bước đơn giản nhưng vô cùng quan trọng, có thể thực hiện bởi bất kỳ ai, ngay cả khi không có kiến thức y tế chuyên sâu.
-
Đánh giá tình hình: Trước khi bắt đầu bất kỳ hành động nào, hãy đảm bảo an toàn cho bản thân và nạn nhân. Kiểm tra xem môi trường xung quanh có nguy hiểm không (ví dụ: giao thông, điện giật, hóa chất). Tiếp cận nạn nhân một cách cẩn trọng và quan sát xem họ có phản ứng không. Gọi to để kiểm tra xem họ có tỉnh táo không. Nếu không có phản ứng, hãy tiến hành bước tiếp theo.
-
Gọi trợ giúp: Gọi số cấp cứu (115 ở Việt Nam) ngay lập tức hoặc nhờ người khác gọi. Cung cấp thông tin chi tiết về vị trí, tình trạng của nạn nhân và các biện pháp đã thực hiện. Yêu cầu họ mang theo máy khử rung tim (AED) nếu có sẵn. Việc gọi trợ giúp sớm sẽ đảm bảo rằng nạn nhân sẽ nhận được sự chăm sóc y tế chuyên nghiệp càng sớm càng tốt.
-
Kiểm tra nhịp thở và mạch: Kiểm tra xem nạn nhân có thở bình thường hay không. Quan sát lồng ngực có di động không, lắng nghe âm thanh thở và cảm nhận hơi thở trên má. Đồng thời, kiểm tra mạch ở cổ (động mạch cảnh) hoặc bẹn (động mạch bẹn). Nếu không có nhịp thở hoặc nhịp thở bất thường (thở ngáp cá) và không có mạch, hãy bắt đầu CPR ngay lập tức.
-
Ép tim: Đặt nạn nhân nằm ngửa trên mặt phẳng cứng. Quỳ xuống bên cạnh nạn nhân. Đặt gốc bàn tay của bạn vào giữa ngực nạn nhân (giữa hai núm vú). Đặt bàn tay còn lại lên trên bàn tay kia và đan các ngón tay vào nhau. Giữ thẳng khuỷu tay và ấn mạnh xuống ngực nạn nhân khoảng 5-6 cm với tần số 100-120 lần/phút. Đảm bảo rằng bạn cho phép ngực nở hoàn toàn giữa các lần ép. Ép tim giúp duy trì tuần hoàn máu đến não và các cơ quan quan trọng khác.
-
Thổi ngạt: Sau mỗi 30 lần ép tim, thực hiện 2 lần thổi ngạt. Để thực hiện thổi ngạt, hãy nghiêng đầu nạn nhân ra sau và nâng cằm lên để mở đường thở. Bịt mũi nạn nhân và thổi không khí vào miệng nạn nhân trong khoảng 1 giây, quan sát lồng ngực có phồng lên không. Nếu lồng ngực không phồng lên, hãy kiểm tra lại đường thở và đảm bảo rằng bạn bịt mũi nạn nhân kín. Thổi ngạt cung cấp oxy cho máu và giúp duy trì sự sống. Nếu bạn không thoải mái khi thổi ngạt, hãy tiếp tục ép tim liên tục cho đến khi có sự trợ giúp chuyên nghiệp.
-
Tiếp tục CPR: Tiếp tục ép tim và thổi ngạt (tỷ lệ 30:2) cho đến khi có dấu hiệu sự sống (ví dụ: nạn nhân bắt đầu thở lại, cử động), có người đến thay bạn hoặc nhân viên y tế đến tiếp quản. Đừng ngừng CPR trừ khi bạn hoàn toàn kiệt sức hoặc môi trường xung quanh trở nên nguy hiểm.
CPR cơ bản là một kỹ năng sống còn mà bất kỳ ai cũng nên học. Các khóa đào tạo CPR thường xuyên được tổ chức bởi các tổ chức như Hội Chữ thập đỏ, bệnh viện và các trung tâm đào tạo y tế. Hãy dành thời gian để tham gia một khóa học CPR để trang bị cho mình kiến thức và kỹ năng cần thiết để cứu sống người khác.
Các Biện Pháp Hồi Sức Nâng Cao
CPR cơ bản là bước đầu tiên quan trọng, nhưng trong nhiều trường hợp, cần có các biện pháp hồi sức nâng cao để tăng cơ hội sống sót cho nạn nhân. Các biện pháp này thường được thực hiện bởi nhân viên y tế được đào tạo chuyên sâu, sử dụng các thiết bị và thuốc men đặc biệt.
-
Sử dụng máy khử rung tim (AED): AED là một thiết bị điện tử cầm tay có thể phân tích nhịp tim của nạn nhân và tự động phát ra một cú sốc điện nếu cần thiết. Sốc điện có thể giúp khôi phục nhịp tim bình thường trong trường hợp rung thất hoặc nhịp nhanh thất vô mạch. AED rất dễ sử dụng và có hướng dẫn bằng giọng nói rõ ràng. Hãy làm theo hướng dẫn của AED và đảm bảo rằng không ai chạm vào nạn nhân khi máy đang phát sốc. AED có thể được tìm thấy ở nhiều nơi công cộng, chẳng hạn như sân bay, trung tâm thương mại và văn phòng.
-
Đặt nội khí quản: Đặt nội khí quản là một thủ thuật trong đó một ống được đưa vào khí quản của nạn nhân để đảm bảo đường thở thông thoáng và cung cấp oxy trực tiếp vào phổi. Thủ thuật này thường được thực hiện bởi bác sĩ gây mê hoặc nhân viên y tế được đào tạo đặc biệt. Đặt nội khí quản giúp duy trì oxy hóa và thông khí đầy đủ cho nạn nhân, đặc biệt trong các trường hợp suy hô hấp nặng.
-
Sử dụng thuốc: Một số loại thuốc có thể được sử dụng trong quá trình hồi sức tim mạch – hô hấp để cải thiện tuần hoàn máu, tăng huyết áp và điều trị các rối loạn nhịp tim. Ví dụ, epinephrine (adrenaline) có thể được sử dụng để tăng cường co bóp tim và co mạch, giúp tăng huyết áp và cải thiện tưới máu đến các cơ quan quan trọng. Amiodarone hoặc lidocaine có thể được sử dụng để điều trị các rối loạn nhịp tim nguy hiểm. Việc sử dụng thuốc trong hồi sức tim mạch – hô hấp phải được thực hiện dưới sự giám sát của bác sĩ.
-
Hồi sức tuần hoàn bằng cơ học (Mechanical CPR): Thiết bị hồi sức tuần hoàn bằng cơ học sử dụng một piston hoặc băng ép để thực hiện ép tim tự động, duy trì tần số và độ sâu ép tim ổn định. Thiết bị này có thể giúp giảm mệt mỏi cho người thực hiện CPR và đảm bảo chất lượng ép tim liên tục trong thời gian dài. Hồi sức tuần hoàn bằng cơ học đặc biệt hữu ích trong các tình huống cần vận chuyển nạn nhân hoặc khi có ít người hỗ trợ.
-
Hồi sức tim phổi nâng cao (ACLS): ACLS là một khóa đào tạo chuyên sâu dành cho nhân viên y tế, bao gồm các kỹ năng và kiến thức cần thiết để quản lý các trường hợp ngừng tim và các tình huống cấp cứu tim mạch khác. ACLS bao gồm các thuật toán và phác đồ điều trị cụ thể cho các loại rối loạn nhịp tim khác nhau, cũng như các kỹ năng nâng cao như đặt nội khí quản, sử dụng thuốc và sốc điện.
-
Kiểm soát nhiệt độ: Sau khi hồi sức thành công, việc kiểm soát nhiệt độ của nạn nhân là rất quan trọng. Hạ thân nhiệt chủ động (therapeutic hypothermia) có thể giúp bảo vệ não khỏi tổn thương do thiếu oxy. Bằng cách làm giảm nhiệt độ cơ thể xuống khoảng 32-34 độ C trong 24 giờ, có thể làm chậm quá trình trao đổi chất và giảm nhu cầu oxy của não, từ đó giảm thiểu tổn thương thần kinh.
-
Hỗ trợ tuần hoàn ngoài cơ thể (ECMO): ECMO là một kỹ thuật phức tạp trong đó máu của nạn nhân được đưa ra ngoài cơ thể, oxy hóa và loại bỏ carbon dioxide, sau đó được bơm trở lại cơ thể. ECMO có thể cung cấp hỗ trợ tuần hoàn và hô hấp trong thời gian dài, cho phép tim và phổi nghỉ ngơi và phục hồi. ECMO thường được sử dụng trong các trường hợp suy tim hoặc suy hô hấp nặng, khi các biện pháp hồi sức khác không hiệu quả.
Các biện pháp hồi sức nâng cao đòi hỏi kiến thức chuyên môn và kỹ năng thực hành thành thạo. Nhân viên y tế cần được đào tạo liên tục và cập nhật các hướng dẫn mới nhất để có thể cung cấp dịch vụ chăm sóc tốt nhất cho bệnh nhân. Việc phối hợp chặt chẽ giữa các thành viên trong nhóm hồi sức là rất quan trọng để đảm bảo rằng các biện pháp hồi sức được thực hiện một cách nhanh chóng và hiệu quả.
Hồi sức tim mạch – hô hấp là một lĩnh vực không ngừng phát triển. Các nghiên cứu mới liên tục được thực hiện để cải thiện các kỹ thuật và phác đồ điều trị. Việc cập nhật kiến thức và kỹ năng thường xuyên là rất quan trọng để đảm bảo rằng chúng ta đang cung cấp dịch vụ chăm sóc tốt nhất cho bệnh nhân. Hơn nữa, việc nâng cao nhận thức cộng đồng về CPR và khuyến khích mọi người tham gia các khóa đào tạo CPR là rất quan trọng để tăng cơ hội sống sót cho những người bị ngừng tim.
Phân Loại Bệnh Nhân và Các Tình Huống Cần Hồi Sức Tim Mạch – Hô Hấp
Phân loại bệnh nhân và xác định các tình huống cụ thể đòi hỏi hồi sức tim mạch – hô hấp là một bước quan trọng, ảnh hưởng trực tiếp đến hiệu quả can thiệp và tiên lượng của người bệnh. Đây không chỉ là một quy trình máy móc mà còn đòi hỏi sự nhạy bén, kinh nghiệm lâm sàng và khả năng phối hợp nhuần nhuyễn giữa các thành viên trong đội ngũ y tế. Chúng ta sẽ cùng nhau đi sâu vào vấn đề này, từ việc phân loại bệnh nhân trong môi trường ICU đến nhận diện các tình huống khẩn cấp cần hồi sức.
Phân Loại Bệnh Nhân ICU
ICU (Intensive Care Unit) hay Đơn vị Chăm sóc Tích cực là nơi tập trung những bệnh nhân nặng, có nguy cơ cao đối với tính mạng. Việc phân loại bệnh nhân tại ICU không chỉ giúp ưu tiên nguồn lực mà còn hỗ trợ lựa chọn phác đồ điều trị phù hợp. Có nhiều hệ thống phân loại khác nhau được sử dụng, mỗi hệ thống có ưu điểm và hạn chế riêng.
-
Dựa trên mức độ nặng của bệnh:
- APACHE (Acute Physiology and Chronic Health Evaluation): Đây là một trong những hệ thống phân loại phổ biến nhất, đánh giá mức độ nặng của bệnh dựa trên 12 thông số sinh lý khác nhau, kết hợp với thông tin về bệnh sử và tuổi tác. Điểm APACHE càng cao, nguy cơ tử vong càng lớn. APACHE không chỉ giúp đánh giá nguy cơ mà còn hỗ trợ so sánh hiệu quả điều trị giữa các ICU khác nhau.
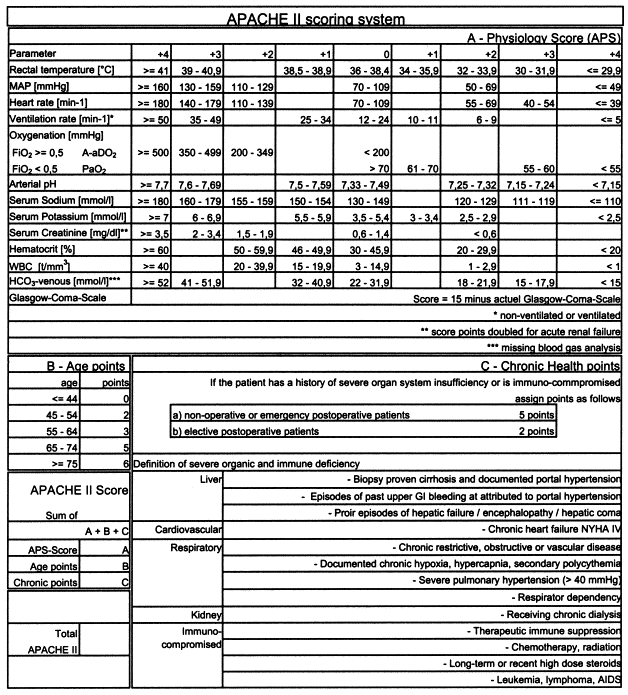
Tính toán điểm APACHE để đánh giá mức độ nặng của bệnh nhân ICU .
- SAPS (Simplified Acute Physiology Score): Tương tự như APACHE, SAPS cũng đánh giá mức độ nặng của bệnh dựa trên các thông số sinh lý, nhưng đơn giản hơn và dễ sử dụng hơn. SAPS thường được sử dụng để đánh giá nguy cơ tử vong trong vòng 28 ngày.
- SOFA (Sequential Organ Failure Assessment): Hệ thống SOFA tập trung vào đánh giá mức độ suy chức năng của các cơ quan khác nhau (hô hấp, tim mạch, gan, thận, đông máu, thần kinh). Điểm SOFA tăng lên theo thời gian có thể là dấu hiệu của tình trạng bệnh diễn tiến xấu đi. SOFA đặc biệt hữu ích trong việc theo dõi diễn biến của bệnh nhân nhiễm trùng huyết.
- APACHE (Acute Physiology and Chronic Health Evaluation): Đây là một trong những hệ thống phân loại phổ biến nhất, đánh giá mức độ nặng của bệnh dựa trên 12 thông số sinh lý khác nhau, kết hợp với thông tin về bệnh sử và tuổi tác. Điểm APACHE càng cao, nguy cơ tử vong càng lớn. APACHE không chỉ giúp đánh giá nguy cơ mà còn hỗ trợ so sánh hiệu quả điều trị giữa các ICU khác nhau.
-
Dựa trên nguyên nhân nhập viện:
- Bệnh nhân tim mạch: Bao gồm các bệnh nhân suy tim nặng, nhồi máu cơ tim cấp, rối loạn nhịp tim nguy hiểm, sốc tim. Những bệnh nhân này thường cần theo dõi sát sao về huyết áp, điện tim, và chức năng tim.
- Bệnh nhân hô hấp: Bao gồm các bệnh nhân suy hô hấp cấp, viêm phổi nặng, ARDS (Acute Respiratory Distress Syndrome). Những bệnh nhân này thường cần hỗ trợ hô hấp bằng máy thở, và theo dõi sát sao về khí máu động mạch.
- Bệnh nhân thần kinh: Bao gồm các bệnh nhân đột quỵ, chấn thương sọ não, hôn mê. Những bệnh nhân này thường cần theo dõi sát sao về tri giác, dấu hiệu thần kinh khu trú, và áp lực nội sọ.
- Bệnh nhân ngoại khoa: Bao gồm các bệnh nhân sau phẫu thuật lớn, chấn thương đa cơ quan. Những bệnh nhân này thường cần theo dõi sát sao về tình trạng chảy máu, nhiễm trùng, và chức năng các cơ quan.
-
Dựa trên khả năng đáp ứng với điều trị:
- Bệnh nhân ổn định: Những bệnh nhân này có các thông số sinh lý ổn định, đáp ứng tốt với điều trị, và có tiên lượng tốt.
- Bệnh nhân không ổn định: Những bệnh nhân này có các thông số sinh lý dao động, đáp ứng kém với điều trị, và có nguy cơ cao diễn tiến xấu đi.
- Bệnh nhân nguy kịch: Những bệnh nhân này có các thông số sinh lý rất xấu, không đáp ứng với điều trị, và có nguy cơ tử vong cao.
Việc phân loại bệnh nhân ICU không phải là một công việc đơn giản, mà đòi hỏi sự phối hợp giữa nhiều yếu tố khác nhau. Các hệ thống phân loại chỉ là công cụ hỗ trợ, quan trọng nhất vẫn là kinh nghiệm lâm sàng và khả năng đánh giá toàn diện của bác sĩ.
Các Tình Huống Cần Hồi Sức Tim Mạch – Hô Hấp
Hồi sức tim mạch – hô hấp là một quy trình khẩn cấp, được thực hiện khi bệnh nhân ngừng tim hoặc ngừng thở. Thời gian là yếu tố then chốt trong hồi sức, vì mỗi giây trôi qua làm giảm khả năng phục hồi của não và các cơ quan khác. Do đó, việc nhận biết sớm các tình huống cần hồi sức là vô cùng quan trọng.
-
Ngừng tim:
- Nhận biết: Bệnh nhân mất ý thức đột ngột, không bắt được mạch, không có nhịp thở hoặc thở ngáp cá (agonal breathing).
- Nguyên nhân: Nhồi máu cơ tim, rối loạn nhịp tim nguy hiểm (rung thất, nhịp nhanh thất vô mạch), sốc, ngộ độc, điện giật, đuối nước.
- Hồi sức: Bắt đầu CPR ngay lập tức (ép tim và thổi ngạt), gọi hỗ trợ cấp cứu, sử dụng máy khử rung tim (nếu có).
-
Ngừng thở:
- Nhận biết: Bệnh nhân không có nhịp thở, hoặc thở rất yếu và không hiệu quả.
- Nguyên nhân: Tắc nghẽn đường thở (dị vật, tụt lưỡi), suy hô hấp cấp, ngộ độc thuốc ức chế hô hấp, tổn thương thần kinh trung ương.
- Hồi sức: Khai thông đường thở (nghiệm pháp ngửa đầu nâng cằm, hút đờm dãi), hỗ trợ hô hấp (bóp bóng Ambu, đặt nội khí quản và thở máy).
-
Suy hô hấp cấp:
- Nhận biết: Khó thở dữ dội, tím tái, thở nhanh nông, sử dụng các cơ hô hấp phụ, SpO2 giảm thấp.
- Nguyên nhân: Viêm phổi nặng, ARDS, hen phế quản cấp, tràn khí màng phổi, phù phổi cấp.
- Hồi sức: Đảm bảo đường thở thông thoáng, cung cấp oxy (qua mask, cannula), hỗ trợ hô hấp (bóp bóng Ambu, đặt nội khí quản và thở máy), điều trị nguyên nhân.
-
Sốc:
- Nhận biết: Huyết áp tụt thấp, mạch nhanh nhỏ, da lạnh ẩm, thiểu niệu, tri giác lơ mơ hoặc hôn mê.
- Nguyên nhân: Sốc giảm thể tích (mất máu, mất dịch), sốc tim (nhồi máu cơ tim, rối loạn nhịp tim), sốc nhiễm trùng, sốc phản vệ.
- Hồi sức: Đặt đường truyền tĩnh mạch lớn, bù dịch, sử dụng thuốc vận mạch (nếu cần), điều trị nguyên nhân.
-
Ngộ độc:
- Nhận biết: Tùy thuộc vào loại chất độc, có thể có các triệu chứng như rối loạn tri giác, co giật, rối loạn nhịp tim, suy hô hấp, tụt huyết áp.
- Nguyên nhân: Uống thuốc quá liều, nuốt phải hóa chất độc hại, ngộ độc thực phẩm, ngộ độc khí.
- Hồi sức: Đảm bảo đường thở thông thoáng, hỗ trợ hô hấp, duy trì tuần hoàn, sử dụng thuốc giải độc (nếu có), loại bỏ chất độc khỏi cơ thể (gây nôn, rửa dạ dày, dùng than hoạt).
-
Đuối nước:
- Nhận biết: Bệnh nhân vớt lên từ dưới nước, có thể mất ý thức, ngừng thở, ngừng tim.
- Hồi sức: Đưa bệnh nhân lên bờ an toàn, khai thông đường thở, hỗ trợ hô hấp, ép tim (nếu cần), sưởi ấm.
-
Điện giật:
- Nhận biết: Bệnh nhân tiếp xúc với nguồn điện, có thể mất ý thức, ngừng thở, ngừng tim, bỏng.
- Hồi sức: Ngắt nguồn điện, đưa bệnh nhân ra khỏi vùng nguy hiểm, khai thông đường thở, hỗ trợ hô hấp, ép tim (nếu cần), điều trị bỏng.
Đây chỉ là một số tình huống thường gặp cần hồi sức tim mạch – hô hấp. Trên thực tế, có rất nhiều tình huống khác có thể xảy ra, đòi hỏi sự linh hoạt và khả năng ứng phó nhanh chóng của đội ngũ y tế.
Một số lưu ý quan trọng:
- Luôn tuân thủ theo phác đồ và hướng dẫn của các tổ chức uy tín: AHA (American Heart Association), ERC (European Resuscitation Council).
- Đảm bảo an toàn cho bản thân và những người xung quanh trước khi tiến hành hồi sức.
- Gọi hỗ trợ cấp cứu càng sớm càng tốt.
- Ghi lại thời gian và các biện pháp đã thực hiện trong quá trình hồi sức.
- Sau khi hồi sức thành công, tiếp tục theo dõi và điều trị để ngăn ngừa tái phát.
Hồi sức tim mạch – hô hấp là một kỹ năng sống còn, không chỉ dành cho nhân viên y tế mà còn cho tất cả mọi người. Việc trang bị kiến thức và kỹ năng này có thể giúp cứu sống người thân, bạn bè, hoặc thậm chí là một người hoàn toàn xa lạ. Hãy tham gia các khóa đào tạo CPR để trở thành một người hùng thầm lặng trong cộng đồng.
Ứng Dụng Nghiệm Pháp Đo Gắng Sức Tim Mạch Hô Hấp (CPET)
CPET, hay nghiệm pháp đo gắng sức tim mạch hô hấp, không chỉ là một xét nghiệm thông thường mà là một công cụ chẩn đoán mạnh mẽ, cung cấp cái nhìn sâu sắc về sự tương tác phức tạp giữa hệ tim mạch, hô hấp và cơ xương trong quá trình gắng sức. Nó cho phép chúng ta đánh giá một cách toàn diện khả năng đáp ứng của cơ thể đối với hoạt động thể chất, từ đó hé lộ những bất thường tiềm ẩn mà các xét nghiệm tĩnh thông thường có thể bỏ sót. Tôi luôn cảm thấy ấn tượng trước khả năng của CPET trong việc “vén màn” những bí mật về sức khỏe tim phổi, giúp các bác sĩ đưa ra những quyết định điều trị chính xác và hiệu quả hơn.
Vai Trò của CPET trong Đánh Giá và Chẩn Đoán
CPET đóng vai trò then chốt trong việc đánh giá và chẩn đoán một loạt các bệnh lý tim mạch và hô hấp. Nó không chỉ giúp xác định nguyên nhân gây khó thở khi gắng sức mà còn hỗ trợ phân biệt giữa các bệnh lý tim mạch, hô hấp và các vấn đề liên quan đến thể chất. Hãy cùng xem xét chi tiết hơn về những ứng dụng quan trọng của CPET trong lĩnh vực này:
-
Đánh giá chức năng tim mạch: CPET cho phép đánh giá khả năng bơm máu của tim (cung lượng tim), khả năng tăng nhịp tim khi gắng sức, và phát hiện các dấu hiệu của thiếu máu cơ tim hoặc rối loạn nhịp tim. Thông qua việc theo dõi các thông số như VO2 max (lượng oxy tiêu thụ tối đa), ngưỡng anaerobic (AT), và đáp ứng của huyết áp và điện tâm đồ, CPET cung cấp thông tin quan trọng về sức khỏe tim mạch tổng thể. Ví dụ, một bệnh nhân có VO2 max thấp hơn so với dự kiến có thể cho thấy suy tim tiềm ẩn hoặc các vấn đề về chức năng tim.
-
Đánh giá chức năng hô hấp: CPET giúp đánh giá chức năng phổi, bao gồm dung tích sống, thông khí phút, và hiệu quả trao đổi khí. Nó có thể phát hiện các bệnh lý như bệnh phổi tắc nghẽn mạn tính (COPD), hen suyễn, và các bệnh phổi kẽ. Thông qua việc phân tích các thông số như VE/VCO2 (thông khí phút trên sản xuất CO2), CPET có thể giúp phân biệt giữa các nguyên nhân gây khó thở, chẳng hạn như bệnh tim so với bệnh phổi. Ví dụ, một bệnh nhân có VE/VCO2 cao bất thường có thể cho thấy bệnh phổi hoặc suy tim.
-
Phân biệt giữa các nguyên nhân gây khó thở: Một trong những ứng dụng quan trọng nhất của CPET là giúp phân biệt giữa các nguyên nhân gây khó thở khi gắng sức. Khó thở là một triệu chứng phổ biến có thể do nhiều nguyên nhân khác nhau, bao gồm bệnh tim, bệnh phổi, thiếu máu, và các vấn đề về thể chất. CPET có thể giúp xác định nguyên nhân chính gây khó thở bằng cách đánh giá đồng thời chức năng tim mạch và hô hấp trong quá trình gắng sức. Ví dụ, một bệnh nhân có khó thở do bệnh tim có thể có VO2 max thấp và đáp ứng huyết áp bất thường, trong khi một bệnh nhân có khó thở do bệnh phổi có thể có VE/VCO2 cao và hạn chế thông khí.
-
Đánh giá mức độ nặng của bệnh: CPET có thể giúp đánh giá mức độ nặng của bệnh tim mạch và hô hấp. Ví dụ, ở bệnh nhân suy tim, VO2 max có thể được sử dụng để đánh giá mức độ suy tim và theo dõi đáp ứng với điều trị. Tương tự, ở bệnh nhân COPD, CPET có thể giúp đánh giá mức độ tắc nghẽn đường thở và khả năng gắng sức.
-
Đánh giá khả năng gắng sức: CPET cung cấp thông tin quan trọng về khả năng gắng sức của bệnh nhân. Điều này đặc biệt quan trọng đối với các vận động viên, người lao động nặng, và những người cần phải thực hiện các hoạt động thể chất đòi hỏi nhiều sức lực. CPET có thể giúp xác định các yếu tố hạn chế khả năng gắng sức, chẳng hạn như hạn chế tim mạch, hạn chế hô hấp, hoặc hạn chế cơ xương.
-
Chẩn đoán các bệnh lý tim mạch và hô hấp tiềm ẩn: CPET có thể giúp phát hiện các bệnh lý tim mạch và hô hấp tiềm ẩn mà các xét nghiệm tĩnh thông thường có thể bỏ sót. Ví dụ, CPET có thể phát hiện thiếu máu cơ tim không triệu chứng, rối loạn nhịp tim do gắng sức, và các bệnh phổi kẽ giai đoạn sớm.
Để minh họa rõ hơn, hãy xem xét một số ví dụ cụ thể:
-
Trường hợp 1: Một bệnh nhân nam 50 tuổi đến khám vì khó thở khi leo cầu thang. Các xét nghiệm tim mạch và hô hấp thông thường đều bình thường. Tuy nhiên, khi thực hiện CPET, VO2 max của bệnh nhân thấp hơn nhiều so với dự kiến, và điện tâm đồ cho thấy có dấu hiệu thiếu máu cơ tim khi gắng sức. Kết quả CPET giúp bác sĩ chẩn đoán bệnh nhân bị bệnh mạch vành tiềm ẩn và chỉ định chụp mạch vành để xác định mức độ tắc nghẽn.
-
Trường hợp 2: Một bệnh nhân nữ 60 tuổi đến khám vì ho và khó thở kéo dài. Các xét nghiệm phổi thông thường cho thấy có dấu hiệu tắc nghẽn đường thở, nhưng không đủ để chẩn đoán COPD. Khi thực hiện CPET, VE/VCO2 của bệnh nhân cao bất thường, và phân tích khí máu cho thấy có tình trạng giảm oxy máu khi gắng sức. Kết quả CPET giúp bác sĩ chẩn đoán bệnh nhân bị COPD giai đoạn sớm và đưa ra các biện pháp điều trị phù hợp.
-
Trường hợp 3: Một vận động viên marathon đến khám vì cảm thấy mệt mỏi hơn bình thường khi tập luyện. Các xét nghiệm tim mạch và hô hấp thông thường đều bình thường. Tuy nhiên, khi thực hiện CPET, VO2 max của vận động viên thấp hơn so với trước đây, và ngưỡng anaerobic (AT) bị giảm. Kết quả CPET giúp huấn luyện viên điều chỉnh chương trình tập luyện của vận động viên để cải thiện hiệu suất.
Những ví dụ này cho thấy CPET là một công cụ chẩn đoán vô giá, giúp các bác sĩ đưa ra những quyết định điều trị chính xác và hiệu quả hơn.
Ứng Dụng CPET trong Điều Trị và Tiên Lượng
CPET không chỉ hữu ích trong chẩn đoán mà còn đóng vai trò quan trọng trong việc hướng dẫn điều trị và tiên lượng bệnh. Dựa trên kết quả CPET, các bác sĩ có thể đưa ra các quyết định điều trị phù hợp, theo dõi đáp ứng với điều trị, và dự đoán nguy cơ biến cố tim mạch và hô hấp trong tương lai.
-
Hướng dẫn điều trị: CPET có thể giúp các bác sĩ lựa chọn phương pháp điều trị phù hợp nhất cho từng bệnh nhân. Ví dụ, ở bệnh nhân suy tim, CPET có thể giúp xác định mức độ suy tim và lựa chọn thuốc điều trị phù hợp. Ở bệnh nhân COPD, CPET có thể giúp đánh giá hiệu quả của các thuốc giãn phế quản và phục hồi chức năng phổi.
-
Theo dõi đáp ứng với điều trị: CPET có thể được sử dụng để theo dõi đáp ứng của bệnh nhân với điều trị. Ví dụ, ở bệnh nhân suy tim, CPET có thể được sử dụng để đánh giá sự cải thiện của VO2 max và khả năng gắng sức sau khi điều trị bằng thuốc hoặc phẫu thuật. Ở bệnh nhân COPD, CPET có thể được sử dụng để đánh giá sự cải thiện của thông khí và khả năng gắng sức sau khi phục hồi chức năng phổi.
-
Tiên lượng bệnh: CPET có thể giúp dự đoán nguy cơ biến cố tim mạch và hô hấp trong tương lai. Ví dụ, ở bệnh nhân suy tim, VO2 max thấp là một yếu tố tiên lượng mạnh mẽ cho nguy cơ tử vong và nhập viện. Ở bệnh nhân COPD, VE/VCO2 cao là một yếu tố tiên lượng mạnh mẽ cho nguy cơ tử vong và suy hô hấp.
-
Phục hồi chức năng tim mạch và hô hấp: CPET đóng vai trò quan trọng trong việc thiết kế và theo dõi hiệu quả của các chương trình phục hồi chức năng tim mạch và hô hấp. Bằng cách đánh giá khả năng gắng sức và các yếu tố hạn chế, CPET giúp các chuyên gia phục hồi chức năng thiết kế các bài tập phù hợp với từng bệnh nhân, từ đó cải thiện sức khỏe tim mạch và hô hấp, tăng cường khả năng gắng sức, và nâng cao chất lượng cuộc sống.
-
Đánh giá trước phẫu thuật: CPET có thể được sử dụng để đánh giá nguy cơ biến chứng sau phẫu thuật ở bệnh nhân có bệnh tim mạch và hô hấp. Ví dụ, ở bệnh nhân dự định phẫu thuật tim, CPET có thể giúp đánh giá chức năng tim và phổi, từ đó dự đoán nguy cơ biến chứng sau phẫu thuật.
Để minh họa rõ hơn, hãy xem xét một số ví dụ cụ thể:
-
Trường hợp 1: Một bệnh nhân suy tim được điều trị bằng thuốc và thay đổi lối sống. Sau 6 tháng điều trị, bệnh nhân được thực hiện CPET để đánh giá đáp ứng với điều trị. Kết quả CPET cho thấy VO2 max của bệnh nhân đã tăng lên đáng kể, và khả năng gắng sức đã được cải thiện. Điều này cho thấy bệnh nhân đã đáp ứng tốt với điều trị và có tiên lượng tốt hơn.
-
Trường hợp 2: Một bệnh nhân COPD tham gia chương trình phục hồi chức năng phổi. Trong quá trình phục hồi chức năng, bệnh nhân được thực hiện CPET định kỳ để theo dõi sự tiến bộ. Kết quả CPET cho thấy thông khí của bệnh nhân đã được cải thiện, và khả năng gắng sức đã tăng lên. Điều này cho thấy chương trình phục hồi chức năng phổi đang mang lại hiệu quả và giúp bệnh nhân cải thiện chất lượng cuộc sống.
-
Trường hợp 3: Một bệnh nhân có bệnh tim mạch và hô hấp dự định phẫu thuật. Bệnh nhân được thực hiện CPET để đánh giá nguy cơ biến chứng sau phẫu thuật. Kết quả CPET cho thấy chức năng tim và phổi của bệnh nhân còn kém, và bệnh nhân có nguy cơ cao bị biến chứng sau phẫu thuật. Dựa trên kết quả CPET, các bác sĩ quyết định trì hoãn phẫu thuật và tập trung vào việc cải thiện chức năng tim và phổi của bệnh nhân trước khi phẫu thuật.
Những ví dụ này cho thấy CPET là một công cụ vô giá trong việc hướng dẫn điều trị và tiên lượng bệnh, giúp các bác sĩ đưa ra những quyết định điều trị tốt nhất cho bệnh nhân và cải thiện kết quả điều trị.
Tóm lại, CPET là một công cụ mạnh mẽ và linh hoạt, có vai trò quan trọng trong cả đánh giá, chẩn đoán, điều trị và tiên lượng các bệnh lý tim mạch và hô hấp. Việc ứng dụng CPET một cách rộng rãi trong thực hành lâm sàng sẽ giúp cải thiện đáng kể chất lượng chăm sóc sức khỏe cho bệnh nhân.
Cập Nhật Hướng Dẫn và Nghiên Cứu Mới Nhất
Thú thật, trong lĩnh vực y học, đặc biệt là hồi sức tim mạch – hô hấp, việc cập nhật kiến thức không chỉ là một yêu cầu, mà còn là một trách nhiệm thiêng liêng. Bởi lẽ, mỗi thay đổi trong phác đồ, mỗi phát hiện mới trong nghiên cứu, đều có thể là sợi dây cứu sinh cho những bệnh nhân đang cận kề ranh giới sinh tử. Chúng ta không thể cho phép bản thân mình tụt hậu, bởi sự chậm trễ có thể đánh đổi bằng cả một sinh mạng.
Hướng Dẫn Từ Các Tổ Chức Uy Tín (AHA)
Khi nhắc đến các tổ chức uy tín trong lĩnh vực tim mạch, Hiệp hội Tim mạch Hoa Kỳ (AHA) luôn là cái tên được nhắc đến đầu tiên. Với lịch sử lâu đời và những đóng góp to lớn, AHA đã trở thành một ngọn hải đăng, soi đường chỉ lối cho các bác sĩ, điều dưỡng và nhân viên y tế trên toàn thế giới.
Hướng dẫn của AHA không chỉ đơn thuần là những con chữ khô khan trên giấy, mà là kết quả của hàng loạt các nghiên cứu khoa học nghiêm túc, được thực hiện bởi những chuyên gia hàng đầu. Mỗi khuyến cáo, mỗi phác đồ đều được cân nhắc kỹ lưỡng, dựa trên bằng chứng mạnh mẽ và kinh nghiệm thực tiễn.
Tôi còn nhớ, trong một hội thảo về hồi sức tim phổi (CPR), một diễn giả đã chia sẻ rằng, trước khi có hướng dẫn chính thức từ AHA, việc thực hiện CPR còn nhiều tranh cãi và thiếu thống nhất. Có người cho rằng nên ép tim trước, người lại khăng khăng phải thổi ngạt trước. Sự thiếu đồng bộ này đã ảnh hưởng không nhỏ đến hiệu quả của CPR.
Nhưng từ khi AHA đưa ra hướng dẫn cụ thể về trình tự các bước CPR, tần số ép tim, tỷ lệ ép tim/thổi ngạt, mọi thứ đã thay đổi. Các nghiên cứu sau đó đã chứng minh rằng, việc tuân thủ theo hướng dẫn của AHA giúp tăng đáng kể tỷ lệ sống sót cho bệnh nhân ngừng tim.
Điều quan trọng là, AHA không ngừng cập nhật hướng dẫn của mình dựa trên những bằng chứng mới nhất. Ví dụ, trong những năm gần đây, AHA đã nhấn mạnh tầm quan trọng của việc ép tim liên tục, giảm thiểu gián đoạn trong quá trình ép tim. Họ cũng khuyến cáo sử dụng các thiết bị hỗ trợ ép tim cơ học trong một số trường hợp nhất định.
Việc theo dõi và cập nhật các hướng dẫn của AHA là một quá trình liên tục. Chúng ta cần đọc kỹ các tài liệu hướng dẫn, tham gia các khóa đào tạo, hội thảo chuyên đề, và trao đổi kinh nghiệm với các đồng nghiệp. Chỉ khi đó, chúng ta mới có thể áp dụng những kiến thức mới nhất vào thực tiễn, mang lại lợi ích tốt nhất cho bệnh nhân.
Một điểm đáng lưu ý nữa là, hướng dẫn của AHA không phải là một khuôn mẫu cứng nhắc, mà cần được điều chỉnh linh hoạt cho phù hợp với từng bệnh nhân cụ thể, từng tình huống cụ thể. Ví dụ, đối với trẻ em, tần số ép tim và tỷ lệ ép tim/thổi ngạt sẽ khác so với người lớn. Hoặc trong trường hợp bệnh nhân bị ngạt nước, việc ưu tiên thông khí có thể quan trọng hơn ép tim.
Nói tóm lại, hướng dẫn của AHA là một nguồn tài liệu vô giá, giúp chúng ta thực hiện hồi sức tim mạch – hô hấp một cách hiệu quả và an toàn. Tuy nhiên, chúng ta cần sử dụng nó một cách thông minh và linh hoạt, luôn đặt lợi ích của bệnh nhân lên hàng đầu.
Nghiên Cứu Mới Về Hồi Sức Tim Mạch – Hô Hấp
Thế giới của hồi sức tim mạch – hô hấp không ngừng vận động và phát triển. Mỗi năm, hàng ngàn nghiên cứu được công bố, mang đến những hiểu biết mới về cơ chế bệnh sinh, phương pháp điều trị và tiên lượng của các bệnh lý tim mạch và hô hấp.
Việc theo dõi và cập nhật các nghiên cứu mới nhất là một thách thức không nhỏ, nhưng cũng là một cơ hội để chúng ta nâng cao trình độ chuyên môn, cải thiện chất lượng điều trị. Chúng ta cần chủ động tìm kiếm thông tin từ các tạp chí khoa học uy tín, các hội nghị quốc tế, và các nguồn tài liệu trực tuyến.
Một trong những lĩnh vực nghiên cứu đang thu hút sự quan tâm lớn hiện nay là vai trò của hạ thân nhiệt chủ động sau ngừng tim. Các nghiên cứu đã chỉ ra rằng, việc làm mát cơ thể bệnh nhân sau khi tim đập trở lại có thể giúp bảo vệ não khỏi tổn thương do thiếu oxy, cải thiện khả năng phục hồi thần kinh.
Tuy nhiên, hạ thân nhiệt chủ động cũng có những rủi ro nhất định, như rối loạn nhịp tim, rối loạn đông máu, và nhiễm trùng. Do đó, việc áp dụng phương pháp này cần được cân nhắc kỹ lưỡng, dựa trên các tiêu chí lựa chọn bệnh nhân và phác đồ điều trị cụ thể.
Một lĩnh vực nghiên cứu khác đang phát triển mạnh mẽ là sử dụng ECMO (Extracorporeal Membrane Oxygenation) trong hồi sức tim phổi (ECPR). ECMO là một kỹ thuật hỗ trợ tuần hoàn và hô hấp ngoài cơ thể, giúp duy trì tưới máu cho các cơ quan quan trọng trong khi chúng ta tìm cách giải quyết nguyên nhân gây ngừng tim.
ECPR đã cho thấy những kết quả đầy hứa hẹn trong một số trường hợp ngừng tim do các nguyên nhân có thể đảo ngược, như nhồi máu cơ tim cấp, thuyên tắc phổi, hoặc ngộ độc thuốc. Tuy nhiên, ECPR là một kỹ thuật phức tạp, đòi hỏi trang thiết bị hiện đại và đội ngũ chuyên gia được đào tạo bài bản.
Ngoài ra, các nhà nghiên cứu cũng đang nỗ lực tìm kiếm các biomarker mới có thể giúp dự đoán khả năng phục hồi sau ngừng tim. Việc xác định được những bệnh nhân có khả năng phục hồi thấp có thể giúp chúng ta đưa ra những quyết định điều trị phù hợp, tránh lãng phí nguồn lực và giảm thiểu gánh nặng cho gia đình bệnh nhân.
Một xu hướng quan trọng khác trong nghiên cứu về hồi sức tim mạch – hô hấp là tập trung vào chất lượng cuộc sống của bệnh nhân sau khi sống sót. Chúng ta không chỉ quan tâm đến việc cứu sống bệnh nhân, mà còn phải đảm bảo rằng họ có thể trở lại cuộc sống bình thường, có thể làm việc, học tập, và tham gia các hoạt động xã hội.
Để đạt được mục tiêu này, chúng ta cần có một cách tiếp cận toàn diện, kết hợp giữa điều trị y tế, phục hồi chức năng, và hỗ trợ tâm lý xã hội. Chúng ta cũng cần lắng nghe ý kiến của bệnh nhân và gia đình, để hiểu rõ những nhu cầu và mong muốn của họ.
Việc cập nhật các nghiên cứu mới không chỉ giúp chúng ta nâng cao trình độ chuyên môn, mà còn giúp chúng ta đưa ra những quyết định điều trị sáng suốt hơn, mang lại lợi ích tốt nhất cho bệnh nhân. Tuy nhiên, chúng ta cần tiếp cận thông tin một cáchCritical, không nên tin tưởng mù quáng vào bất kỳ nghiên cứu nào.
Chúng ta cần xem xét kỹ lưỡng phương pháp nghiên cứu, cỡ mẫu, kết quả, và những hạn chế của nghiên cứu. Chúng ta cũng cần so sánh kết quả của nghiên cứu này với kết quả của các nghiên cứu khác, để có một cái nhìn toàn diện và khách quan.
Cuối cùng, chúng ta cần nhớ rằng, nghiên cứu khoa học chỉ là một phần trong quá trình ra quyết định điều trị. Chúng ta cũng cần dựa vào kinh nghiệm lâm sàng, kiến thức chuyên môn, và sự hiểu biết về bệnh nhân để đưa ra những quyết định phù hợp nhất.
Tóm lại, việc cập nhật hướng dẫn từ các tổ chức uy tín như AHA và theo dõi các nghiên cứu mới nhất là vô cùng quan trọng trong lĩnh vực hồi sức tim mạch – hô hấp. Điều này giúp chúng ta không ngừng nâng cao trình độ chuyên môn, cải thiện chất lượng điều trị và mang lại những cơ hội sống còn tốt nhất cho bệnh nhân. Tuy nhiên, chúng ta cần tiếp cận thông tin một cách thông minh và linh hoạt, luôn đặt lợi ích của bệnh nhân lên hàng đầu.
Triển Vọng Tương Lai và Các Thách Thức
Hồi sức tim mạch – hô hấp (CPR) không chỉ là một kỹ năng, mà là một nghệ thuật cứu người, một lĩnh vực liên tục phát triển và đổi mới. Nhìn về tương lai, chúng ta thấy những cơ hội đầy hứa hẹn, nhưng đồng thời cũng đối diện với không ít thách thức. Làm thế nào để tận dụng tối đa những tiến bộ công nghệ, nâng cao chất lượng đào tạo và đảm bảo rằng mọi người, từ nhân viên y tế chuyên nghiệp đến người dân bình thường, đều có thể thực hiện CPR một cách hiệu quả? Đó là những câu hỏi mà chúng ta cần phải trả lời.
Công Nghệ Mới Trong Hồi Sức Tim Mạch – Hô Hấp
Sự phát triển của công nghệ đang mở ra những chân trời mới cho hồi sức tim mạch – hô hấp. Chúng ta đang chứng kiến sự ra đời của các thiết bị thông minh, các phần mềm hỗ trợ quyết định, và các hệ thống theo dõi từ xa, tất cả đều hướng đến mục tiêu cải thiện tỷ lệ sống sót và chất lượng cuộc sống cho bệnh nhân.
- Thiết bị hỗ trợ ép tim tự động (Automated Chest Compression Devices): Những thiết bị này cung cấp lực ép tim ổn định và liên tục, giúp giảm thiểu sự mệt mỏi của người thực hiện CPR và đảm bảo hiệu quả của quá trình hồi sức. Ví dụ, các thiết bị như LUCAS (Lund University Cardiopulmonary Assist System) và AutoPulse đã được chứng minh là có thể cải thiện tuần hoàn máu và tăng tỷ lệ sống sót trong một số trường hợp.
- Hệ thống theo dõi và phản hồi thời gian thực (Real-time Monitoring and Feedback Systems): Các hệ thống này sử dụng cảm biến và thuật toán để theo dõi chất lượng CPR (ví dụ: độ sâu và tần số ép tim) và cung cấp phản hồi ngay lập tức cho người thực hiện. Điều này giúp họ điều chỉnh kỹ thuật của mình và đảm bảo rằng CPR được thực hiện đúng cách. Một số nghiên cứu đã chỉ ra rằng việc sử dụng các hệ thống này có thể cải thiện đáng kể hiệu quả của CPR.
- Ứng dụng di động và phần mềm hỗ trợ quyết định (Mobile Apps and Decision Support Software): Các ứng dụng này cung cấp hướng dẫn từng bước về cách thực hiện CPR, giúp người dùng xác định các dấu hiệu của ngừng tim và cung cấp thông tin liên hệ của các dịch vụ cấp cứu. Một số ứng dụng còn có thể kết nối với các hệ thống định vị toàn cầu (GPS) để giúp người dùng tìm kiếm các máy khử rung tim tự động (AED) gần nhất.
- Thực tế ảo (Virtual Reality – VR) và mô phỏng (Simulation): VR và mô phỏng đang được sử dụng ngày càng rộng rãi trong đào tạo CPR. Chúng cho phép người học thực hành các kỹ năng CPR trong một môi trường an toàn và kiểm soát được, đồng thời cung cấp phản hồi chi tiết về hiệu suất của họ. Điều này giúp họ tự tin hơn và chuẩn bị tốt hơn cho các tình huống cấp cứu thực tế.
- Trí tuệ nhân tạo (Artificial Intelligence – AI) và học máy (Machine Learning): AI và học máy có tiềm năng cách mạng hóa hồi sức tim mạch – hô hấp. Chúng có thể được sử dụng để phân tích dữ liệu lớn từ các ca ngừng tim, xác định các yếu tố dự báo kết quả, và phát triển các chiến lược hồi sức cá nhân hóa. Ví dụ, một số nghiên cứu đang khám phá việc sử dụng AI để dự đoán khả năng thành công của CPR dựa trên các thông số sinh lý của bệnh nhân.
- Máy bay không người lái (Drones) và robot: Trong tương lai, máy bay không người lái và robot có thể được sử dụng để vận chuyển AED đến các khu vực xa xôi hoặc khó tiếp cận, hoặc để cung cấp hướng dẫn CPR từ xa cho người dân. Điều này có thể giúp giảm thời gian chờ đợi và tăng cơ hội sống sót cho bệnh nhân.
Tuy nhiên, việc ứng dụng các công nghệ mới vào hồi sức tim mạch – hô hấp cũng đặt ra một số thách thức. Chúng ta cần phải đảm bảo rằng các thiết bị và hệ thống này an toàn, hiệu quả, và dễ sử dụng. Chúng ta cũng cần phải giải quyết các vấn đề về chi phí, bảo mật dữ liệu, và khả năng tiếp cận. Quan trọng hơn, chúng ta cần phải nhớ rằng công nghệ chỉ là một công cụ, và nó không thể thay thế được sự phán đoán và kỹ năng của con người.
Đào Tạo và Nâng Cao Năng Lực
Đào tạo và nâng cao năng lực là yếu tố then chốt để cải thiện kết quả của hồi sức tim mạch – hô hấp. Chúng ta cần phải đảm bảo rằng tất cả mọi người, từ nhân viên y tế chuyên nghiệp đến người dân bình thường, đều được trang bị kiến thức và kỹ năng cần thiết để thực hiện CPR một cách hiệu quả.
- Đào tạo CPR cho nhân viên y tế: Nhân viên y tế, bao gồm bác sĩ, điều dưỡng, và kỹ thuật viên, cần phải được đào tạo CPR một cách bài bản và thường xuyên. Các chương trình đào tạo nên bao gồm cả lý thuyết và thực hành, và nên tập trung vào việc phát triển các kỹ năng thực tế, chẳng hạn như ép tim, thổi ngạt, và sử dụng AED. Ngoài ra, nhân viên y tế cũng cần phải được đào tạo về các khía cạnh phi kỹ thuật của CPR, chẳng hạn như làm việc nhóm, giao tiếp, và quản lý căng thẳng.
- Đào tạo CPR cho cộng đồng: Việc đào tạo CPR cho cộng đồng có thể giúp tăng số lượng người có thể thực hiện CPR trong trường hợp khẩn cấp, từ đó cải thiện tỷ lệ sống sót cho bệnh nhân. Các chương trình đào tạo cộng đồng nên được thiết kế sao cho dễ hiểu, dễ tiếp cận, và phù hợp với nhiều đối tượng khác nhau. Chúng có thể được tổ chức tại các trường học, nơi làm việc, trung tâm cộng đồng, và các địa điểm công cộng khác.
- Sử dụng các phương pháp đào tạo tiên tiến: Các phương pháp đào tạo tiên tiến, chẳng hạn như mô phỏng, thực tế ảo, và học tập trực tuyến, có thể giúp cải thiện hiệu quả của đào tạo CPR. Mô phỏng cho phép người học thực hành các kỹ năng CPR trong một môi trường an toàn và kiểm soát được, trong khi thực tế ảo có thể tạo ra các tình huống cấp cứu chân thực và sống động. Học tập trực tuyến cho phép người học tiếp cận các tài liệu đào tạo và thực hành các kỹ năng CPR một cách linh hoạt và thuận tiện.
- Tập trung vào chất lượng CPR: Chất lượng CPR là một yếu tố quan trọng quyết định kết quả của hồi sức tim mạch – hô hấp. Do đó, các chương trình đào tạo cần phải tập trung vào việc cải thiện chất lượng CPR, bằng cách nhấn mạnh tầm quan trọng của việc ép tim đúng độ sâu và tần số, giảm thiểu gián đoạn trong quá trình ép tim, và đảm bảo thông khí hiệu quả.
- Đánh giá và cải tiến liên tục: Các chương trình đào tạo CPR cần phải được đánh giá và cải tiến liên tục, dựa trên các bằng chứng khoa học mới nhất và phản hồi từ người học. Điều này giúp đảm bảo rằng các chương trình đào tạo luôn cập nhật và hiệu quả.
- Chứng nhận và tái chứng nhận: Việc chứng nhận và tái chứng nhận CPR giúp đảm bảo rằng người thực hiện CPR có đủ kiến thức và kỹ năng cần thiết để thực hiện CPR một cách hiệu quả. Các tổ chức uy tín như Hiệp hội Tim mạch Hoa Kỳ (AHA) và Hội Chữ thập đỏ Hoa Kỳ (American Red Cross) cung cấp các chương trình chứng nhận CPR được công nhận rộng rãi.
Tuy nhiên, việc đào tạo và nâng cao năng lực CPR cũng đối diện với một số thách thức. Chúng ta cần phải tìm cách tiếp cận những người không có cơ hội tham gia các chương trình đào tạo truyền thống, chẳng hạn như những người sống ở vùng sâu vùng xa, những người có thu nhập thấp, và những người có trình độ học vấn hạn chế. Chúng ta cũng cần phải tìm cách duy trì kỹ năng CPR của những người đã được đào tạo, bằng cách cung cấp các khóa học ôn tập và các nguồn tài liệu tham khảo.
Nhìn chung, triển vọng tương lai của hồi sức tim mạch – hô hấp là rất tươi sáng. Với sự phát triển của công nghệ và sự nỗ lực không ngừng trong đào tạo và nâng cao năng lực, chúng ta có thể hy vọng sẽ cứu sống được nhiều người hơn và cải thiện chất lượng cuộc sống cho những người sống sót sau ngừng tim. Tuy nhiên, để đạt được mục tiêu này, chúng ta cần phải đối mặt với những thách thức một cách chủ động và sáng tạo. Chúng ta cần phải hợp tác chặt chẽ giữa các nhà khoa học, các nhà lâm sàng, các nhà quản lý, và cộng đồng để tạo ra một hệ thống hồi sức tim mạch – hô hấp hiệu quả và bền vững.
Tổng Kết
Tổng kết một chủ đề phức tạp và quan trọng như hồi sức tim mạch – hô hấp (CPR) không chỉ là việc tóm tắt lại những gì đã trình bày, mà còn là cơ hội để chúng ta nhìn nhận lại toàn bộ quá trình, suy ngẫm về những tiến bộ đã đạt được, và quan trọng hơn, xác định những thách thức còn tồn tại phía trước. Nó giống như việc đứng trên đỉnh một ngọn đồi sau một hành trình dài, vừa để chiêm ngưỡng phong cảnh, vừa để chuẩn bị cho những con đường mới.
Trong suốt quá trình tìm hiểu về hồi sức tim mạch – hô hấp, chúng ta đã cùng nhau khám phá những khía cạnh khác nhau, từ những mục tiêu cốt lõi và tầm quan trọng sống còn của nó trong cấp cứu và điều trị, đến những bước cơ bản và nâng cao trong quy trình CPR. Chúng ta cũng đã thảo luận về việc phân loại bệnh nhân và các tình huống lâm sàng đòi hỏi sự can thiệp hồi sức, cũng như vai trò ngày càng quan trọng của nghiệm pháp đo gắng sức tim mạch hô hấp (CPET) trong đánh giá, chẩn đoán, điều trị và tiên lượng bệnh. Cuối cùng, chúng ta đã cập nhật những hướng dẫn mới nhất từ các tổ chức uy tín như AHA và điểm qua những nghiên cứu mới trong lĩnh vực này, đồng thời suy ngẫm về triển vọng tương lai và những thách thức đang chờ đợi.
Nhìn lại, có lẽ điều ấn tượng nhất là sự tiến bộ không ngừng của khoa học và công nghệ trong lĩnh vực hồi sức tim mạch – hô hấp. Từ những kỹ thuật CPR cơ bản, chúng ta đã chứng kiến sự ra đời của các thiết bị hỗ trợ tiên tiến, các phương pháp điều trị mới, và các chiến lược quản lý bệnh nhân ngày càng hiệu quả. Tuy nhiên, điều quan trọng là chúng ta không nên quên rằng, dù công nghệ có phát triển đến đâu, thì yếu tố con người vẫn đóng vai trò then chốt. Sự nhạy bén, kỹ năng, và tinh thần trách nhiệm của người thực hiện CPR, cùng với sự phối hợp nhịp nhàng giữa các thành viên trong đội ngũ cấp cứu, vẫn là những yếu tố quyết định sự thành công của quá trình hồi sức.
Một trong những thách thức lớn nhất hiện nay là làm thế nào để phổ cập kiến thức và kỹ năng CPR đến đông đảo cộng đồng. Chúng ta cần nỗ lực hơn nữa trong việc tổ chức các khóa đào tạo, tuyên truyền trên các phương tiện truyền thông, và khuyến khích mọi người dân tham gia học CPR. Bởi vì, trong nhiều trường hợp, người đầu tiên có mặt tại hiện trường không phải là nhân viên y tế, mà là người thân, bạn bè, hoặc những người xung quanh. Nếu họ được trang bị kiến thức và kỹ năng CPR, họ có thể cứu sống một người trước khi xe cứu thương đến.
Bên cạnh đó, chúng ta cũng cần chú trọng đến việc nâng cao chất lượng đào tạo cho nhân viên y tế. Các chương trình đào tạo cần được cập nhật thường xuyên, bám sát những hướng dẫn mới nhất, và chú trọng đến thực hành. Chúng ta cũng cần tạo điều kiện để nhân viên y tế được tham gia các khóa đào tạo chuyên sâu, được tiếp cận với những công nghệ mới, và được trao đổi kinh nghiệm với các đồng nghiệp trong và ngoài nước.
Một vấn đề khác cần được quan tâm là sự phối hợp giữa các cơ sở y tế trong quá trình cấp cứu và hồi sức. Chúng ta cần xây dựng một hệ thống cấp cứu thống nhất, trong đó các bệnh viện, trung tâm y tế, và trạm y tế được kết nối với nhau một cách chặt chẽ. Điều này sẽ giúp đảm bảo rằng bệnh nhân được chuyển đến cơ sở y tế phù hợp một cách nhanh chóng và an toàn nhất.
Ngoài ra, chúng ta cũng cần đẩy mạnh nghiên cứu khoa học trong lĩnh vực hồi sức tim mạch – hô hấp. Chúng ta cần tìm hiểu sâu hơn về cơ chế bệnh sinh của các bệnh lý tim mạch và hô hấp, phát triển các phương pháp chẩn đoán và điều trị mới, và đánh giá hiệu quả của các biện pháp hồi sức khác nhau. Kết quả của các nghiên cứu này sẽ giúp chúng ta nâng cao chất lượng hồi sức và cải thiện tiên lượng cho bệnh nhân.
Trong bối cảnh dân số ngày càng già hóa và tỷ lệ mắc các bệnh tim mạch và hô hấp ngày càng gia tăng, hồi sức tim mạch – hô hấp càng trở nên quan trọng hơn bao giờ hết. Chúng ta cần nỗ lực hơn nữa để nâng cao năng lực hồi sức, giảm tỷ lệ tử vong, và cải thiện chất lượng cuộc sống cho bệnh nhân.
Nhìn về tương lai, chúng ta có thể kỳ vọng vào sự ra đời của những công nghệ mới trong lĩnh vực hồi sức tim mạch – hô hấp. Ví dụ, các thiết bị CPR tự động có thể giúp thực hiện ép tim và hô hấp nhân tạo một cách chính xác và hiệu quả hơn. Các hệ thống theo dõi bệnh nhân từ xa có thể giúp phát hiện sớm các dấu hiệu nguy hiểm và cảnh báo cho nhân viên y tế. Các ứng dụng trí tuệ nhân tạo có thể giúp phân tích dữ liệu và đưa ra các quyết định điều trị tối ưu.
Tuy nhiên, điều quan trọng là chúng ta không nên quá phụ thuộc vào công nghệ. Chúng ta cần giữ vững tinh thần nhân văn trong quá trình hồi sức, luôn đặt bệnh nhân vào vị trí trung tâm, và tôn trọng quyền của họ. Chúng ta cũng cần lắng nghe ý kiến của bệnh nhân và gia đình, và cùng họ đưa ra các quyết định điều trị phù hợp nhất.
Hồi sức tim mạch – hô hấp không chỉ là một kỹ năng y tế, mà còn là một hành động nhân đạo. Nó thể hiện sự quan tâm, chia sẻ, và trách nhiệm của chúng ta đối với cộng đồng. Mỗi khi chúng ta thực hiện CPR, chúng ta không chỉ cứu sống một người, mà còn mang lại hy vọng cho gia đình và bạn bè của họ.
Tóm lại, hồi sức tim mạch – hô hấp là một lĩnh vực quan trọng và không ngừng phát triển. Chúng ta cần tiếp tục học hỏi, nghiên cứu, và đổi mới để nâng cao năng lực hồi sức và cải thiện tiên lượng cho bệnh nhân. Đồng thời, chúng ta cũng cần chú trọng đến việc phổ cập kiến thức và kỹ năng CPR đến cộng đồng, nâng cao chất lượng đào tạo cho nhân viên y tế, và xây dựng một hệ thống cấp cứu thống nhất. Chỉ khi đó, chúng ta mới có thể đối phó hiệu quả với những thách thức trong tương lai và mang lại cuộc sống khỏe mạnh và hạnh phúc cho mọi người.
Việc tổng kết này không phải là điểm kết thúc, mà là một bước đệm để chúng ta tiếp tục hành trình khám phá và chinh phục những đỉnh cao mới trong lĩnh vực hồi sức tim mạch – hô hấp. Hãy cùng nhau nỗ lực để viết tiếp những trang sử vẻ vang cho ngành y học nước nhà.